Corral López, Irene
Morales Castillo, Manuel
González Oria, María Oliva
DEFINICIÓN Y ETIOLOGÍA
La lesión medular traumática está asociada a un daño en la columna vertebral, siendo la mayoría el resultado de fuerzas combinadas que originan movimientos violentos de la cabeza o el tronco provocando fractura de estructuras óseas, luxaciones, roturas ligamentosas/disco intervertebral o herniaciones, que desemboca en:
- Transección parcial o completa de la médula especialmente, por traumatismos penetrantes.
- Compresión por partes blandas, hematomas o elementos óseos del canal medular.
- Contusión por dislocaciones óseas, subluxaciones o fragmentos de fracturas.
- Compromiso vascular: debe sospecharse un daño vascular primario de la médula espinal cuando existe una discrepancia entre un déficit neurológico clínicamente aparente y el nivel conocido de lesión de la columna vertebral.
Los mecanismos lesionales más frecuentes son los accidentes de tráfico, caídas, violencia (entre las que se encuentran heridas de bala), accidentes deportivos y otras menos frecuentes como lesiones por aplastamiento e intentos de suicidio.
Factores de riesgo:
- Espondilosis cervical.
- Inestabilidad atlantoaxial.
- Condiciones congénitas.
- Osteoporosis.
- Artropatías espinales, incluyendo espondilitis anquilosante o artritis reumatoide.
FISIOPATOLOGÍA
Daño primario: Derivado directamente del traumatismo (corte, compresión, contusión medular…), es inmediato e inevitable.
Daño secundario: Se caracteriza por ser progresivo, producido por una cascada de mecanismos de daño molecular no bien conocida a día de hoy y que se inicia junto con el traumatismo. Estos mecanismos incluyen citotoxicidad mediada por glutamato, citocinas, péptidos vasoactivos, células inflamatorias, ATP y radicales libres que desembocan en edema medular y estado proinflamatorio, apoptosis y necrosis, isquemia secundaria por vasoespasmo y daño vascular. Todo ello desestabiliza la membrana del axón, con un patrón progresivo e irreversible de degeneración quística medular y neurólisis.
La consecuencia terminal de la lesión combinada es la necrosis celular.
CLÍNICA
Suelen asociar otras lesiones sistémicas, lo que compleja su evaluación inicial. Podemos encontrar dolor en raquis, aunque el hecho de no presentarlo no excluye la lesión.
En función del nivel lesional se pueden dividir las lesiones medulares en:
- Tetraplejias/tetraparesias: Afectación de los 4 miembros.
- Paraplejias/paraparesias: Afectación de miembros inferiores.
| SEGÚN LA CLASIFICACIÓN DE LA AMERICAN SPINAL INJURY ASSOCIATION (ASIA) | |
| Lesión medular completa
(grado A de la escala ASIA) |
Definida por la ausencia de sensibilidad y control motor en los segmentos sacros S4-S5. En este tipo de lesiones nos encontramos en el momento agudo con ausencia de reflejos, flaccidez del tono muscular, íleo paralítico y retención urinaria, además en los hombres puede aparecer priapismo. Estos síntomas definen la fase de shock medular. |
| Lesión medular incompleta | Definida por la preservación de inervación sensitiva o motora en los últimos segmentos sacros (S4-S5). Existen varios síndromes medulares incompletos con unas características definidas en la tabla 1. |
| CARACTERÍSTICAS | VÍAS AFECTAS | CLÍNICA | |
| Síndrome medular anterior | Lesión de la arteria espinal anterior o de los 2/3 anteriores de la médula por retropulsión de un fragmento óseo o discal, isquemia o infarto. | Afectación de la vía corticoespinal y vía espinotalámica con preservación de los cordones posteriores. | Parálisis motora con afectación de la sensibilidad termoalgésica. Preservada la sensibilidad táctil, posicional y vibratoria. |
| Síndrome centromedular | Mecanismo de hiperextensión en pacientes con estenosis de canal previa.
Es la más frecuente. |
Afectación de la sustancia gris central y a tractos espinotalámicos que se cruzan en el centro medular. | Debilidad motora en extremidades superiores >> inferiores, trastornos esfinterianos y grados variables de afectación sensitiva. |
| Síndrome de Brown-Sèquard o hemisección medular | Tradicionalmente se ha relacionado con heridas penetrantes, como por ejemplo por arma blanca. | Afectación de vías corticoespinales, tractos espinotalámicos y cordones posteriores ipsilaterales. | Consiste en una parálisis homolateral a la lesión, pérdida de sensibilidad profunda homolateral y afectación contralateral de la sensibilidad termoalgésica. |
| Síndrome medular posterior | Es la menos frecuente. | Cordones posteriores. | Alteración de la sensibilidad táctil, propioceptiva y vibratoria. |
| Síndrome de cono medular | Lesión de la médula sacra +/- raíces lumbosacras dentro del canal medular.
Fracturas D12-L1, herniación de disco o tumores. |
Variable. Puede manifestarse como un cuadro mixto de lesión de motoneurona superior (lesión del cono) y de motoneurona inferior (lesión de raíces). | Signo clínico de afectación incompleta: afectación esfinteriana.
Daño del epicono: signo de primera motoneurona (hiperreflexia+ babinski +). Daño de raíces sacras: signo de segunda motoneurona y afectación sensitiva de MMII (hiporreflexia + babinski -). |
| Síndrome de cola de caballo | Lesión de las raíces sacras dentro del canal medular.
Fracturas lumbares, herniación de disco o tumores. |
Lesión de las raíces lumbosacras por debajo del cono medular dentro del canal neural. | Produce parálisis flácida de miembros inferiores y vejiga e intestino arrefléxicos. |
Tabla 1. Síndromes medulares incompletos
COMPLICACIONES AGUDAS
Shock neurogénico:
- Cursa con bradicardia, hipotensión e hipotermia, según nivel de lesión.
- Lesiones en la columna de T6 a niveles superiores tienen mayor riesgo de presentar disfunción cardiovascular por deterioro o pérdida del control vascular simpático (disautonomía del lesionado medular), que posteriormente permite la entrada parasimpática sin oposición del nervio vago.
- Importante diagnóstico diferencial Shock neurogénico vs Shock hipovolémico.
Disfunción respiratoria:
- Lesiones por encima de T10 tienen mayor riesgo de presentar alguna complicación respiratoria y será mayor cuanto más alto sea el nivel neurológico.
- Lesiones completas C2 o superiores necesitarán ventilación mecánica (los segmentos C3 a C5 inervan el diafragma a través del nervio frénico), niveles C3 o inferiores podrán destetarse de la ventilación aunque inicialmente la requieran.
- La pérdida de capacidad inspiratoria y de producción de una tos efectiva origina hipoventilación, atelectasia y manejo inadecuado de secreciones. Característicamente, se produce un síndrome respiratorio restrictivo con disminución en todos los volúmenes pulmonares, excepto el residual, que aumenta.
- Además, en niveles por encima de T6 existe una tendencia a broncoespasmo unido a broncorrea debido al predominio vagal (trastorno asma-like).
Retención aguda de orina e íleo paralítico. Por parálisis fláccida de vejiga e intestino.
DIAGNÓSTICO
EVALUACIÓN
Solicitar analítica: hemograma completo, bioquímica básica y estudio de coagulación.
Exploración neurológica completa:
- Nivel de consciencia.
- Exploración de pares craneales (ante el riesgo de presentar daño cerebral asociado, especialmente en lesiones cervicales) .
- Valoración mediante la escala ASIA: el objetivo es establecer un nivel neurológico y la gravedad de la lesión para plantear tratamiento y pronóstico.
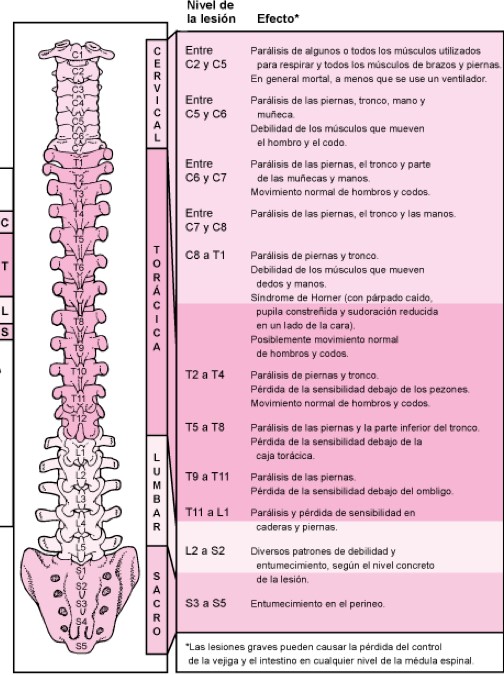
La evaluación específica de la lesión medular traumática: Siguiendo las normas internacionales para la clasificación de la lesión de la médula espinal establecidas por la American Spinal Cord Association (ASIA). Estos estándares valoran los miotomas y dermatomas medulares y permiten establecer el nivel medular donde se encuentra el daño neurológico (nivel neurológico) y valorar si la lesión medular es completa o incompleta, importante en el plan terapéutico y en el pronóstico.
Se realiza la exploración siguiendo el esquema de la imagen descargable en el siguiente enlace Association (ASIA). Disponible en: https://asia-spinalinjury.org/international-standards-neurological-classification-sci-isncsci-worksheet/. (Acceso mayo 2020).
Se puede resumir en la siguiente imagen:
EXAMEN NEUROLÓGICO ESTANDARIZADO
- Valoración sensitiva:
La valoración sensitiva se hace para el dolor y el tacto leve.
El dolor es valorado estimulándose con un alfiler delicado y el tacto es valorado al ser tocado levemente con un trozo de algodón.
| DOLOR | PINCHAZO |
| 2 | Normal |
| 1 | Alterado |
| 0 | Sin sensibilidad |
El nivel sensitivo se define como el segmento más caudal de la médula espinal, con función sensitiva normal en ambos lados del cuerpo.
| SENSIBILIDAD | TOQUE LEVE |
| 2 | Normal, IGUAL QUE EN ROSTRO |
| 1 | Alterado, MENOR QUE EN ROSTRO |
| 0 | Sin sensibilidad |
| DERMATOMAS ESTANDARIZADOS | |
| C2 | Extensores cabeza |
| C3 | Flexores laterales de la cabeza |
| C4 | Elevadores del hombro |
| C5 | CODO, Borde lateral de la fosa antecubital |
| C6 | Falange proximal del pulgar.DORSAL |
| C7 | Falange proximal del dedo medio.DORSAL |
| C8 | Falange proximal del dedo meñique DORSAL |
| T1 | CODO, Borde medial de la fosa antecubital |
| T2 | Ápex de la axila |
| T4 | Línea medioclavicular |
| T6 | Apendice Xifoides |
| T10 | Ombligo |
| T12 | Línea media del ligamento inguinal |
| L1 | Punto medio entre T12 y L2 |
| L2 | Cara medial del muslo (en el medio de una línea imaginaria entre el punto medio del ligamento inguinal y el cóndilo femoral medial) |
| L3 | Cóndilo femoral medial, encima de la rodilla |
| L4 | Maléolo medial |
| L5 | Dorso del pie en la tercera articulación metatarsofalángica |
| S1 | Borde lateral del talón |
| S2 | Fosa poplítea |
| S3 | Tuberosidad isquial |
| S4, S5 | Región perianal explorar sensación anal profunda |
- Valoración motora:
| 0 | Parálisis |
| 1 | Movimientos presentes y sin vencer la gravedad. Contracción visible o palpable |
| 2 | Movimientos presentes en toda la amplitud con gravedad eliminada.
Movimiento activo con rango completo sin gravedad |
| 3 | Serie completa contra la gravedad |
| 4 | Contra alguna resistencia |
| 5 | Contra resistencia total |
| NT | Músculo que no puede ser testado |
Es importante recordar que el nivel motor es definido como el segmento medular más inferior cuyo músculo clave presenta fuerza grado 3, siempre que los músculos clave representados en los segmentos superiores tengan fuerza normal.
| MIOTOMAS Y SEGMENTOS MOTORES. MÚSCULOS CLAVES | |
| C2 | Occipital por detrás de la oreja |
| C3 | Fosa supraclavicular |
| C4 | Articulación acromioclavicular |
| C5 | Flexores codo |
| C6 | Extensor muñeca |
| C7 | Extensores codo |
| C8 | Flexores dedos |
| T1 | Abductor meñique |
| T2-L1 | No músculo clave |
| L2 | Flexor cadera |
| L3 | Extensor rodilla |
| L4 | Dorsiflexores del tobillo |
| L5 | Extensores dedo gordo del pie |
| S1 | Flexión plantar tobillo |
| S4, S5 | Contracción anal voluntaria |
PRUEBAS DE IMAGEN
Tomografía computarizada (TC): Tras un traumatismo cerrado de alta energía, es aconsejable evaluar toda la columna vertebral, ya que la incidencia de fracturas vertebrales múltiples no contiguas es común en pacientes diagnosticados con una fractura de columna en este contexto.
Pacientes con sospecha de múltiples lesiones.
Body-TC: En el caso de que se precise un TC para evaluación de lesiones intracraneales ante un paciente con alteraciones de consciencia tras un traumatismo puede ser más eficiente ampliarlo para valorar región cervical como parte del estudio de imagen inicial.
Resonancia magnética (RM): Está indicada en los siguientes supuestos:
- Defectos neurológicos no puedan explicarse por los hallazgos radiológicos.
- Deterioro neurológico con el fin de descartar la posible presencia de hematoma epidural u otras causas que indiquen tratamiento quirúrgico de emergencia.
- Valorar RMN urgente (en HUVR) si sospecha de lesión medular aguda con indicación de tratamiento urgente.
SCIWORA (Spinal Cord Injury Without Radiological Abnormality): Lesión de la médula espinal sin anormalidad radiográfica. Este término se originó antes del uso de la RM y se refirió a pacientes con mielopatía sin evidencia de lesión vertebral traumática en radiografías simples o TC. Sin embargo, varios pacientes con SCIWORA tampoco tienen una lesión detectable en la RM. Una explicación común para este fenómeno es la deformación ligamentosa transitoria, que permite una ligera deformación de la columna vertebral, seguida de una reducción espontánea. Esto se describe con mayor frecuencia en niños que tienen músculos paraespinales débiles, ligamentos espinales elásticos y tejidos blandos laxos.
TRATAMIENTO EN EL SERVICIO DE URGENCIAS
INGRESO EN OBSERVACIÓN
Pacientes con lesiones completas por debajo de T6.
Todo paciente con lesiones completas por encima de T6 debe ser valorado por intensivista para valoración de ingreso en UCI.
| MEDIDAS GENERALES |
| Inmovilización en bloque y en caso de lesión cervical collarín rígido, en este último caso. Colocar en posición leve de trendelemburg si es posible (disminuye riesgo de aspiración). |
| Monitorización básica: ECG, FC, SpO2, TA horaria, temperatura horaria. |
| Dieta absoluta: se recomienda uso de sonda nasogástrica en caso de vómitos o distensión por íleo paralítico. |
| Objetivos:
– Control de la temperatura corporal. – Control de TA al menos 85-90mmHg. Si empleo de aminas se recomienda dopamina o noradrenalina. – Frecuencia cardiaca: Vigilar FC por encima de 50-60 lpm. En caso de bradicardia severa administración de atropina 0.5-1 mg. – Diuresis medir por turnos: sonda vesical permanente. |
| Control del dolor con analgesia intravenosa y protección gástrica con inhibidores de la bomba de protones.
AINES, paracetamol 1 g/8h o metamizol 2 g/8 h. Rescates si precisa con cloruro mórfico 0.3 mg sc. (Ojo con la situación respiratoria) |
| Profilaxis antitrombótica: Iniciarse, sino está contraindicada, en las primeras 72h tras la lesión medular.
HBPM según factores de riesgo cardiovascular enoxaparina biosimilar dosis 40-60 mg/24 h. Pueden además añadirse dispositivos de compresión secuencial. |
| Esteroides: No existe evidencia de beneficio a largo plazo que justifique el uso de esteroides a altas dosis en el tratamiento agudo de la Lesión Medular. Su uso a dosis menores es controvertido, se utiliza en algunos casos de pacientes jóvenes y lesiones incompletas. |
| TRATAMIENTO QUIRÚRGICO | |
| Objetivo | Corrección de la deformidad, descompresión y reducción de la fractura, alineamiento y fusión, para proporcionar estabilidad vertebral a largo plazo. |
| Indicaciones | Compresión medular con déficit neurológico, especialmente aquel que es progresivo. |
| Fractura inestable o luxación. En la región cervical a nivel subaxial se han desarrollado varias clasificaciones que se encuentran en revisión, la Subaxial Injury Classification proporciona una guía fiable para valorar la inestabilidad de las fracturas. En el anexo 2 se muestra una tabla con los tipos de fracturas cervicales y su estabilidad. | |
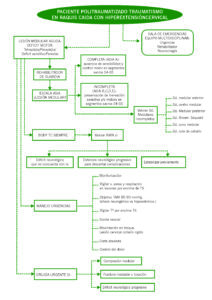
ALGORITMO DE MANEJO
BIBLIOGRAFÍA
- Pérez C, Novoa A, Ferrando J, Santamariña-Rubio E, García-Altés A, Seguí-Gómez M, et al. Lesiones Medulares Traumáticas y Traumatismos Craneoencefálicos en España, 2000-2008. 2011;188. Available from: http://www.msssi.gob.es/profesionales/saludPublica/prevPromocion/Lesiones/JornadaDecenioAccionSeguridadVial/docs/Lesiones_Medulares_WEB.pdf
- Bárbara-Bataller E, Méndez-Suárez JL, Alemán-Sánchez C, Sánchez-Enríquez J, Sosa-Henríquez M. Change in the profile of traumatic spinal cord injury over 15 years in Spain. Scand J Trauma Resusc Emerg Med. 2018;26(1):1–8. 1.
- Sekhon LHS, Fehlings MG. Epidemiology, demographics, and pathophysiology of acute spinal cord injury. Spine (Phila Pa 1976). 2001;26(24 SUPPL.):2–12.
- Chiu WT, Lin HC, Lam C, Chu SF, Chiang YH, Tsai SH. Epidemiology of traumatic spinal cord injury: Comparisons between developed and developing countries. Asia-Pacific J Public Heal. 2010;22(1):9–18.
- Betz R, Biering-Sørensen F, Burns SP, Donovan W, Graves DE, Guest J, et al. The 2019 revision of the International Standards for Neurological Classification of Spinal Cord Injury (ISNCSCI)—What’s new? Spinal Cord. 2019;57(10):815–7.
- Bizimungu R, Sergio Alvarez, Baumann BM, Raja AS, Mower WR, Langdorf MI, et al. Thoracic Spine Fracture in the Panscan Era. Ann Emerg Med [Internet]. 2020;1–6. Available from: https://doi.org/10.1016/j.annemergmed.2019.11.017
- Nelson DW, Martin MJ, Martin ND, Beekley A. Evaluation of the risk of noncontiguous fractures of the spine in blunt trauma. J Trauma Acute Care Surg. 2013;75(1):135–9.
- Hansebout R, Kachur E. Acute traumatic spinal cord injury. In: UpToDate, Post TW Wilterdink J, UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com (Accessed on March 2020).
- Eisen A. Anatomy and localization of spinal cord dirsorders. In: UpToDate, Post TW Wilterdink J, UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com (Accessed on March 2020).
- Kaji A, Hockerberger R. Spinal column injuries in adults: Definitions, mechanisms, and radiographs. In: UpToDate, Post TW Grayzel J, UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com (Accessed on March 2020).
- Nelson DW, Martin MJ, Martin ND, Beekley A. Evaluation of the risk of noncontiguous fractures of the spine in blunt trauma. J Trauma Acute Care Surg. 2013;75(1):135–9.
- Mora-Boga R. Prognostic value of early magnetic resonance imaging in the morbidity and mortality of traumatic spinal cord injury. Med Intensiva. 2023;47(3):157-64
- Kaji A. Evaluation and initial management of cervical spinal column injuries in adults. In: UpToDate, Post TW Grayzel J, UpToDate. Waltham, MA: UpToDate Inc. https://www.uptodate.com (Accessed on March 2020).
- Stricsek G, Ghobrial G, Wilson J, Theofanis T, Harrop JS. Complications in the Management of Patients with Spine Trauma. Neurosurg Clin N Am [Internet]. 2017;28(1):147–55. Available from: http://dx.doi.org/10.1016/j.nec.2016.08.007
- Kirshblum SC, Waring W, Biering-Sorensen F, Burns SP, Johansen M, Schmidt-Read M, et al. Reference for the 2011 revision of the International Standards for Neurological Classification of Spinal Cord Injury. J Spinal Cord Med. 2011;34(6):547–54.
- Montoto Marqués A; Gaitán Pérez N. Disfunción vesical e intestinal en la lesión medular. 1ª Ed. Méderic Ediciones; 2019. Capítulo 1: Lesión Medular.
- Galeiras Vázquez R, Ferreiro Velasco ME, Mourelo Fariña M, Montoto Marqués A, Salvador de la Barrera S. Update on traumatic acute spinal cord injury. Part 1. Med Intensiva (English Ed. 2017;41(4):237–47.
- Eckert MJ, Martin MJ. Trauma: Spinal Cord Injury. Surg Clin North Am. 2017;97(5):1031–45.
- National Clinical Guideline Centre Spinal injury: assessment and initial management Spinal injury assessment: assessment and imaging for spinal injury NICE Guideline NG41 Methods, evidence and recommendations Spinal injury assessment Contents. 2016.
- Fehlings MG, Martin AR, Tetreault LA, Aarabi B, Anderson P, Arnold PM, et al. A Clinical Practice Guideline for the Management of Patients With Acute Spinal Cord Injury: Recommendations on the Role of Baseline Magnetic Resonance Imaging in Clinical Decision Making and Outcome Prediction. Glob Spine J. 2017;7(3_supplement):221S-230S.
- Hachem, L. D., Ahuja, C. S., & Fehlings, M. G. Assessment and management of acute spinal cord injury- From point of injury to rehabilitation. The Journal of Spinal Cord Medicine, 2017, 40(6), 665–675.
- Evaniew N, Mazlouman SJ, Belley-Côté EP, Jacobs WB, Kwon BK. Interventions to Optimize Spinal Cord Perfusion in Patients with Acute Traumatic Spinal Cord Injuries: A Systematic Review. J Neurotrauma. 2020;1–57.
- Stein DM, Knight WA. Emergency Neurological Life Support: Traumatic Spine Injury. Neurocrit Care. 2017;27:170–80.
- Fehlings MG, Perrin RG. The role and timing of early decompression for cervical spinal cord injury: Update with a review of recent clinical evidence. Injury. 2005;36(SUPPL. 2):S13–26.
- Mourelo Fariña M, Salvador de la Barrera S, Montoto Marqués A, Ferreiro Velasco ME, Galeiras Vázquez R. Actualización en lesión medular aguda postraumática. Parte 2 Actualización en lesión medular aguda postraumática. Parte 2. Med Intensiva. 2017;41(5):306–15.
- Schmidt OI, Gahr RH, Gosse A, Heyde CE. ATLS ® and damage control in spine trauma. World J Emerg Surg. 2009;4(1):1–11.
- Fehlings MG, Vaccaro A, Wilson JR, et al. Early versus delayed decompression for traumatic cervical spinal cord injury: results of the Surgical Timing in Acute Spinal Cord Injury Study (STASCIS). PLoS One 2012; 7:e32037.
- Aebi M. Classification of thoracolumbar fractures and dislocations. Eur Spine J. 2010;19 Suppl 1:S2-7.
- Ruiz de Castañeda M. Protocolo de actuación y manejo de la compresión medular aguda en urgencias. Med. 2019;12(90):5312-15