Castillo Muñoz, Laura María
Méndez Díaz, Lara
García García, Sara
El dolor es una de las causas de consulta más frecuentes en los Servicios de Urgencias.
El agudo lo refieren aproximadamente un 88%; el crónico agudizado, un 8%, y en el 3-4% son pacientes con dolor crónico.
NOCICEPTIVO
| TIPO SOMÁTICO | TIPO VISCERAL | TIPO NEUROPÁTICO | |
| DEFINICIÓN | Dolor bien localizado que refleja una lesión subyacente.
Fijo y continuo, se exacerba con el movimiento y cede con el reposo. Ej. Dolor musculoesquelético, postquirúrgico, etc.… |
Dolor sordo difícil de localizar y que frecuentemente está acompañado por reacciones del sistema nervioso autónomo.
El dolor visceral puede radiar hasta las correspondientes zonas de la piel («dolor referido»). |
Dolor producido por lesiones del sistema nervioso.
Persiste tras el estímulo que lo originó. Raramente responde a AINES y su respuesta a opioides es errática. Ej. Neuralgia postherpética. |
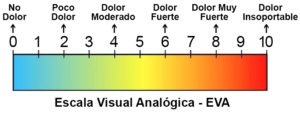
| ESCALA* | Escala Analógica Visual (EVA) 1
Consiste en una línea de 10 cm que considera el 0 como ausencia de dolor y 10 como peor dolor imaginable. |
Escala Analógica Visual (EVA)1
Consiste en una línea de 10 cm que considera el 0 como ausencia de dolor y 10 como peor dolor imaginable. |
CUESTIONARIO DN42
La valoración de la presencia de dolor neuropático se realiza a partir de 10 preguntas enfocadas en la descripción y signos de dolor percibidos por el paciente. Las respuestas se evalúan con 1 (sí) ó 0 (no). |
Tisular real o potencial, siendo una de las primeras causas de consulta en urgencias.
Otros: psicógeno o emocional.
- No suele coincidir con la distribución anatómica del sistema nervioso y predomina la dimensión afectiva o emocional del paciente.
- Su diagnóstico es de exclusión.
- Existe el riesgo de infravalorar su dimensión.
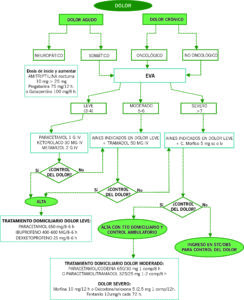
TRATAMIENTO DOLOR SOMÁTICO Y VISCERAL
*Escalera de la OMS y ascensor analgésico
Desde hace varios años se utiliza el concepto de analgesia multimodal, referido a la combinación de fármacos según el tipo de dolor. Aunque con controversia, sigue vigente la escalera analgésica de la OMS con modificaciones, sobre todo el paso directo al tercer escalón, en caso de dolor severo, especialmente oncológico.
| DOLOR MUY INTENSO | |||
| DOLOR INTENSO | Analgésicas opiodes mayores
+/- analgésicos no opioides +/- técnicas invasivas |
||
| DOLOR MODERADO | Opioides mayores +/- analgésicos no opioides
+/- coadyudantes |
||
| DOLOR LEVE | Opiodes menores
+/- coadyudantes |
||
| Analgésicos no opioides
+/- coadyudantes |
TRATAMIENTO DOLOR NEUROPÁTICO
| 4to escalón | |||
| 3er escalón | Técnicas Analgésicas | ||
| 2do escalón | Antiepilépticos
+/- Antidepresivos +/- Opiodes potentes (morfina, fentanilo)
AINE si dolor mixto |
||
| 1er escalón | Antiepilépticos
+/- Antidepresivos +/- Opiodes débiles (tramadol, codeína) AINE si dolor mixto |
||
| Antiepilépticos
+/- Antidepresivos
AINE si dolor mixto |
ESCALAS
*ESCALA EVA1
*CUESTIONARIO DN42
- ¿Tiene su dolor alguna de estas características?
- Quemazón.
- Sensación de frío doloroso.
- Descarga eléctrica.
- ¿Tiene en la zona donde le duele alguno de estos síntomas?
- Hormigueo.
- Pinchazos.
- Entumecimiento.
- Escozor.
- ¿Se evidencia en la exploración alguno de estos síntomas?
- Hipoestesia al tacto.
- Hipoestesia a los pinchazos.
- En la zona dolorosa el dolor lo causa o se intensifica por:
- El cepillado.
Por cada respuesta positiva asigne un punto, por cada respuesta negativa asigne un valor de 0 (cero). Sume los puntos; si es mayor o igual a 4 se considera que hay dolor neuropático.
TRATAMIENTO FARMACOLÓGICO. AINES
| FÁRMACO | DOSIS INICIO | DOSIS MÁXIMA | COMENTARIOS |
| METAMIZOL | 500-575 mg/8 h | 4000 mg | Riesgo de hepatotoxicidad |
| PARACETAMOL | 325-1000 mg/8 h | 4000 mg | Elección para inicio y mantenimiento.
Vigilar la hepatotoxicidad |
| IBUPROFENO | 200-600 mg/8 h | 2400 mg | AINE de elección por balance de eficacia/seguridad/experiencia |
| DEXIBUPROFENO | 400 mg/8-12 h | 1200 mg | Se recomienda en el dolor irruptivo |
| DEXKETOPROFENO | 12,5-25 mg/8-12 h | 75-50 mg | Dolor irruptivo. Vía parenteral |
| NAPROXENO | 250-500 mg/12 h | 1100 mg | AINE con mejor perfil CV |
| MELOXICAN | 7,5 mg/24 h | 7,5 mg | Fármaco de segunda línea. Oxicam es menos lesivo |
| DICLOFENACO | 50 mg/8-12 h | 100-150 mg | Amplia experiencia |
| NABUMETONA | 1000 mg/24 h | 1000 mg | Valorar en anticoagulados |
| CELECOXIB | 200 mg/24 h | 200 mg | Alternativa si riesgo CV bajo y GI alto |
| ETORICOXIB | 30-60 mg/24 h | 120 mg |
TRATAMIENTO FARMACOLÓGICO II. Coadyuvantes
| FÁRMACO | DOSIS DIARIA | DOSIS MÁXIMA | COMENTARIOS |
| DULOXETINA | 20-30 mg/día | 120 mg | Aprobado en el DN periférico, útil en la FM, lumbalgia y artrosis |
| VENLAFAXINA | 37,5 mg/día | 150 mg | Indicado en DN periférico. Riesgo de HTA, taquicardia, hiponatremia |
| AMITRIPTILINA | 10-25 mg/día | 75 mg | Eficaz en el DN y algo en el nociceptivo. No recomendable por los efectos secundarios |
| PREGABALINA | 25-75 mg/día
(nocturna) |
75-150 mg | DN central y periférico, buen perfil farmacológico |
| GABAPENTINA | 300-400 mg/día | 600 mg con efectos
secundarios |
Gran experiencia en DN, eficaz a dosis altas |
| CARBAMAZEPINA | 100 mg/día | 200-400 mg | Primera línea en la Neuralgia del trigémino. Muchos efectos secundarios es preferible la OXCARBACEPINA |
| A. LIDOCAINA 5% | 1-3 apos | 3 apos | DN localizado con alodinia. Neuralgia postherpetica |
| P. CAPSAICINA 8% | 1-3 parc | 3 parc | DN localizado, alodinia |
| PREDNISONA | 0,1-2 mg/kg/día | 1 mg/kg | DC inflamatorio no oncológico, alternativa a los AINE |
| DEXAMETASONA | 2-4 mg/día | 12-24 mg/día | DC inflamatorio oncológico |
| CLODRONATO | 400 mg | 1600 mg | Fracturas osteoporóticas |
| CLONAZEPAM | 0,5 mg/24 h
Nocturnas |
2 mg cada 24 h | Cierta utilidad en el DN, relajante muscular |
| BACLOFENO | 5 mg/8-24 h | 30 mg | Espasticidad muscular de origen cerebral |
TRATAMIENTO FARMACOLÓGICO III. Opioides
| OPIOIDE | DOSIS INICIO | COMENTARIOS |
| Morfina
Sulfato de Morfina MST Cloruro Mórfico |
10 mg vía oral = 5 mg vía sc = 3 mg vía iv | Opioide estándar. No tiene techo terapéutico.
En personas mayores iniciar con 5 mg /4 horas, vía oral. En tratamientos prolongados de mayores de 90 años o con insuficiencia renal dar las dosis cada 6 horas. Presentación en gotas. |
| Buprenorfina (parches) | 35 mcg/72 h | Muy lipofílico, metabolismo hepático con metabolitos activos débiles. |
| Oxicodona/naloxona | 5/2,5 mg | Incorpora la Naloxona para evitar el estreñimiento. |
| Tapentadol | 25-50 mg | Doble mecanismo de acción agonista (muy opioide e inhibidor de la recaptación de noradrenalina).
Menor incidencia de efectos secundarios |
| Tramadol | 37,5 mg | Eficaz asociado con el paracetamol (sinergia) y en la crisis aguda con el dexketoprofeno.
Presentación en gotas. A dosis altas deprime la contractibilidad cardiaca. |
| Codeína | 30-60 mg | Estreñimiento como efectos secundarios.
Asociaciones con el paracetamol. |
IMPORTANTE: Al dar de alta a un paciente con medicación de segundo o tercer escalón, OPIOIDES, así como con COADYUVANTES, derivar a su médico de atención primaria en 1 semana para valorar nuevamente el dolor y desescalar en caso de ser posible.
BIBLIOGRAFÍA:
- Barnett ML, Olenksi AR, Jena AB. Opioid Prescribing by Emergency Physicians and Risk of Long-Term Use. N Engl J Med 2017; 376:1896.
- C. Sampson, S.W. Goodacre, A. O’CathainInterventions to improve the management of pain in emergency departments: systematic review and narrative synthesis Emerg Med J. (2014)
- Povar Marco J.Gómez Sergio L, Franco Sorolla JM et col.Analgesia y Sedación en urgencias.Emergencias 2000;12 272-279
- Loeser JD ,Butler SH ,Chapman R,Turk DC eds. Bonica .Terapéutica del dolor 3º ed Mc Graw Hill.Philadelpia.2003
- Castañeda M,Ruiz MG,Borque JL.Sedación en urgencias.Servicio de Anestesiología ,reanimación y Terapia del Dolor.Hospital de Navarra.Capítulo :Farmacología en urgencias.Libro electrónico de Temas de urgencias.
- Martínez-Salio A,Gómez de la Cámara A,Ribera Canudas MV,Montero Homs J,Blanco Tarrío E,Collado Cruz et al. Diagnóstico y tratamiento de dolor Neuropático.Med Clin(Barc). 2009;133(16):629-636