Cobo Juez, Laura
Serrano de los Santos, María José
López Toajas, Alejandro
INTRODUCCIÓN
La patología de cadera supone un motivo de consulta muy frecuente en las Urgencias, en la mayoría de las ocasiones se trata de pacientes de edad avanzada con dolor debido a patología artrósica. Generalmente el dolor aparece en la ingle, pero también puede aparecer un dolor irradiado hacia el lateral, rodilla, zona lumbar y sacra.
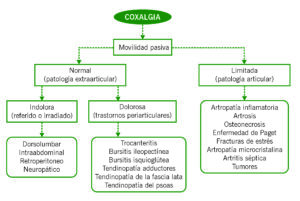
El problema principal en la exploración de la cadera es la escasa accesibilidad a la palpación y que con frecuencia hay dolores irradiados desde otras zonas, como por ejemplo trastornos de la región intraabdominal o retroperitoneo. La valoración de la movilidad pasiva nos dará la mayor información para orientar el tipo de patología, cuando está conservada descarta casi por completo la patología intraarticular, si es dolorosa sugiere afectación de partes blandas periarticulares y si es normal e indolora el dolor será irradiado. Cuando la movilidad pasiva está limitada es muy sugerente de patología articular tal y como muestra este esquema (Fig1).
Fig 1. Clasificación de patología no traumática de la cadera en función de la movilidad pasiva.
CLÍNICA, DIAGNÓSTICO Y TRATAMIENTO
Generalmente el dolor aparece en la ingle, pero también puede aparecer un dolor irradiado hacia el lateral, rodilla, zona lumbar y sacra.
| CLASIFICACIÓN | SIGNOS Y SÍNTOMAS | DIAGNÓSTICO | TRATAMIENTO |
| PATOLOGÍA ARTICULAR MECÁNICA | |||
| Coxartrosis | Puede haber deformidad articular de consistencia ósea, crepitación al tacto.
Derrame. Posición antiálgica.
Dolor que empeora en movimiento y mejora en reposo. Generalmente se localiza en la ingle, irradia a cara anterior y lateral del muslo hasta rodilla.
Rigidez < 30 min. Crujido. Limitación funcional. Bloqueo articular. |
Anamnesis
Exploración física: limitación dolorosa de las amplitudes de cadera.
Rx: Estrechamiento de la interlínea coxofemoral, osteofitos, quistes. |
Educación sanitaria.
Pérdida de peso. Descarga articular. Ejercicio. Reposo relativo en fases de agudización.
Tto farmacológico oral: Paracetamol (de elección en dolor leve). AINE. Opioides en dolor no controlado.
Tto tópico: Diclofenaco. Capsaicina.
Valorar infiltración con corticosteroides.. Derivar para control al MAP. |
| Necrosis avascular de la cadera | Dolor agudo.
Contractura muscular. periarticular asociada. Limitación funcional. especialmente en la abducción y rotación. Crepitación articular. Aumenta por la noche y con la actividad física.
Suele ser bilateral pero no de forma simultánea.
|
Anamnesis.
Exploración física: Dolor empeora con el movimiento.
Rx: En fases precoces es normal. Esclerosis, cambios quísticos, aplanamiento (signo de la semiluna), pérdida de la esfericidad, colapso, estrechamiento del espacio articular*. |
Educación sanitaria.
Pérdida de peso. Descarga articular. Ejercicio.
Tto farmacológico oral: Paracetamol. AINE. Opioides.
Si estadio avanzado derivación a COT. |
Tabla: Esquema sobre patología articular no traumática mecánica de cadera.
*Estadios de la necrosis avascular de la cabeza femoral de Ficat y Arlet.
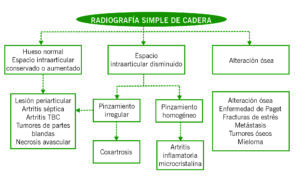
El diagnóstico principalmente se realizará mediante la anamnesis y exploración física. La rentabilidad de la radiografía de cadera dependerá del tiempo de evolución de los síntomas, siendo en los estadios más precoces de la enfermedad normal.
Fig 2. Hallazgos radiológicos en lesiones de cadera
| CLASIFICACIÓN | SIGNOS Y SÍNTOMAS | DIAGNÓSTICO | TRATAMIENTO | ||
| PATOLOGÍA ARTICULAR INFLAMATORIA | |||||
| Reumática | Dolor intenso de predominio nocturno que no desaparece con el reposo y aumenta con la movilización.
Tumefacción. Hipertermia local. Rubor cutáneo. Impotencia funcional en todos los ejes. Fiebre. |
· Anamnesis
· Exploración física. · Analítica (hemograma, bioquímica, coagulación) · Estudio líquido sinovial (aspecto macroscópico, estudio citológico y bioquímico, cultivo, tinción Gram, examen de cristales). · Radiografía en proyección anterposterior y lateral.
|
Rx: La afectación suele ser bilateral y simétrica con un pinzamiento articular uniforme que progresa a protusión del acetábulo. | Reposo e inmovilización en posición funcional
Artocentesis. |
Tto farmacológico oral:
Paracetamol. Opidoides. Evitar AINE. Derivación a CAL. |
| Por cristales | Rx: En la artritis por pirofosfato se produce un pinzamiento global uniforme, además suele haber calcificación del fibrocartílago del labrum o artropatía destructiva.
Artritis por cristales de hidroxiapatita: calcificaciones en partes blandas o artropatía destructiva. |
Tto farmacológico oral:
Colchicina oral. AINE. Glucocorticoides. Si pseudogota (artritis por cristales de pirofosfato): infiltración con glucocorticoides. |
|||
| INFECCIOSA
Artritis séptica: Articulaciones grandes. S. aureus más frecuente.
Especial atención a pacientes con protesis. Agentes implicados: S aureus, S epidirmidis, enterobacterias, Pseudomonas |
Rx: En artritis séptica se observa pseudoensanchamiento de la interlínea articular con aumento de partes blandas que evoluciona a osteoporosis regional o pinzamiento articular. | Interconsulta con COT
Analgesia: Metamizol i.v. (ej: metamizol 2g/8h) AINE i.v. (ej: dexketoprofeno 50 mg/8h). Antibioterapia empírica: Cloxacilina 2g/6h + ceftriaxona 2g/24h. Si protésica vancomicina 1g/12h + ciprofloxacino 400 mg/12h. Artrocentesis evacuadora. |
|||
| Tuberculosa* | Rx: En TBC aparece erosión periférica y osteoporosis yuxtaarticular con preservación del espacio articular. | Iniciar tratamiento con rifampicina, isoniacida, pirazinamida y etambutol. | |||
Tabla: Esquema sobre patología articular no traumática mecánica de cadera.
*Causa infrecuente de artritis infecciosa de cadera.
TBC: Tuberculosis. CAL: Consulta de Aparato Locomotor. COT: Cirugía Ortopédica Traumatológica
| CLASIFICACIÓN | SIGNOS Y SÍNTOMAS | DIAGNÓSTICO | TRATAMIENTO | |
| PATOLOGÍA PERIARTICULAR | ||||
| Bursitis (Tumefacción en una región localizada de la cadera) | B. Trocantérea (trocanteritis):
Microtraumatismos del glúteo menor y mediano. Relacionada con dismetría de MMII, coxartrosis y radiculopatía L5. |
Dolor sordo en cara lateral del muslo de curso subagudo que aumenta cuando se realiza abducción, rotación de cadera y al apoyarse sobre el lado afecto. Dolor selectivo a la presión digital en el borde posterior del trocánter mayor. | Anamnesis y exploración física
Rx: normal o calcificaciones en región peritrocantérea (en trocanteritis).
Ecografía: de utilidad si duda diagnóstica o descartar otros procesos en b. ileopectínea (adenopatías, tumores, etc). |
Reposo relativo.
Descarga articular. Estiramientos y ejercicios. Frío local.
Tto farmacológico oral: Paracetamol. AINE (de elección en fase aguda). Opioides. Infiltración con corticoides (trocanteritis). |
| B. ileopectínea. | Dolor de tipo inflamatorio en región inguinal irradiado a cara anterior del muslo. Puede apreciarse un bulto en región inguinal. | |||
| B. isquioglútea
Pacientes que pasan sentados la mayor parte del día (“nalga del tejedor”). |
Dolor localizado en la tuberosisdad del isquion que puede irradiar al glúteo. | |||
| Tendinopatía (degeneración sintomática tendinosa) | T. de aductores. | Dolor irradiado a región interna del muslo, aumenta en aducción pasiva y activa del muslo. Dolor a la palpación en la inserción de los aductores en el pubis. | Anamnesis y exploración física. | Reposo relativo.
Descarga articular. Estiramientos y ejercicios. Vendaje funcional.
Tto farmacológico oral: Paracetamol (de elección). AINE (limitado a fases agudas). Opioides. |
| T. de la fascia lata. | Dolor lumbar bajo irradiado a cara externa de muslo y a veces en la zona superior y 2-3 cm por encima de la cabeza del peroné en su porción inferior. | |||
Tabla: Esquema sobre patología periarticular de cadera.
BIBLIOGRAFÍA
- García Vivar ML, Galindez Aguirregoikoa E, García Llorente JF, Aranburu Albizuri JM. Protocolo diagnóstico de la cadera dolorosa. Medicine.2009:10(33):2229-32
- Pulido Morillo FJ. Diagnóstico. En: Guía de Buena Práctica Clínica en Artrosis. OMC. Ministerio de Sanidad y Consumo. Madrid: IM&C, S.A.; 2008.
- Francisco Javier Vaquero Martín, J Coordinador. Manual del residente de C.O.T. de la SECOT. Sociedad Española de Cirugía Ortopédica y Traumatología: 2014.
- Asencio, C; Gonzalez, P. (2022). Handbook del Médico de Guardia. Madrid. Marban. ISBN 978-84-18068-51-5. Holgado Fernández, M. (2022). Manual Básico de Urgencias en Traumatología. Barcelona. Elsevier España. ISBN 978-84-1382-019-4.