Romero López, Cristina
García Rubio, Rosa María
Cárdenas Romero, Kelyn
INTRODUCCIÓN
El hematoma intraparenquimatoso espontáneo o ictus hemorrágico es una hemorragia localizada en el parénquima cerebral y una emergencia que requiere un diagnóstico rápido. Su clínica es indistinguible de la del ictus isquémico por lo que se precisa de un TC craneal urgente.
La principal causa es la hipertensión arterial (HTA, 50%, ++ ganglios basales, tronco y cerebelo) aunque también existen otras como la angiopatía amiloide (++ lobares), las coagulopatías, los tratamientos anticoagulantes, las malformaciones vasculares, los tumores, la transformación hemorrágica del ictus isquémico, entre otros.
CLÍNICA Y DIAGNÓSTICO
| CLÍNICA | DIAGNÓSTICO |
| Es más frecuente el comienzo progresivo (de minutos a horas) que en el ictus isquémico. Incluso puede ser precedida de clínica compatible con accidente isquémico transitorio (AIT).
Cefalea intensa. Vómitos. Alteración del nivel de conciencia. Crisis epilépticas (++ en lobares). Déficit neurológico según localización: • Putaminal: Alteración motora contralateral. • Talámico: Alteración sensitiva contralateral, también motora si afectación de cápsula interna y afectación de oculomotores si se extiende a la región superior del tronco. • Cerebeloso: Ataxia, alteraciones de la marcha, vértigo, nistagmo y otros por compresión de núcleos del tronco. • Frontal: Afectación motora contralateral de predominio braquial. • Parietal: Afectación sensitiva contralateral con leve hemiparesia contralateral. • Occipital: Hemianopsia homónima contralateral. • Temporal: Afasia de predominio sensitivo (si hemisferio dominante).
Compatible con hidrocefalia por compresión o por extensión de la hemorragia al sistema ventricular.
Signos de hipertensión intracraneal (HTIC): • Triada de Cushing: Bradicardia, HTA y alteraciones respiratorias. • Bajo nivel de conciencia. • Alteraciones pupilares. • Movimientos anormales de extremidades (posturas de decorticación o descerebración).
|
TC craneal s/c: Es el estudio diagnóstico inicial de elección, diferencia el ictus isquémico del hemorrágico y determina el efecto masa, el volumen del hematoma* y la presencia de hidrocefalia.
*Cálculo del volumen del hematoma: AP x Lat x Al /2. (Diámetros: AP = antero-posterior, Lat = lateral, Al = altura).
AngioTC craneal (mismo acto que TC basal): Ante hematoma intraparenquimatoso en pacientes <50 años, sin HTA previa o con hematoma de localización atípica (no localizado en tálamo, ganglios basales o fosa posterior).
Arteriografía: Ante hallazgos en angioTC o angioTC negativo pero alta sospecha de lesión vascular subyacente.
Analítica: Bioquímica, hemograma y coagulación.
|
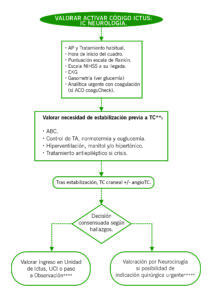
ALGORITMO DE MANEJO
**Necesidad de estabilización previa a TC craneal: Signos graves de HTIC, bajo nivel de conciencia (GCS <8) que requiera IOT o crisis comiciales no controladas.
****Criterios de ingreso en UCI: Pacientes quirúrgicos, con indicación de monitorización de presión intracraneal, GCS <12 puntos sin limitación de esfuerzo terapéutico o no recuperables con probable evolución a muerte encefálica y donación de órganos.
*****Criterios quirúrgicos: No existen criterios generalizables, debido a la ausencia de recomendaciones establecidas y la controversia en relación con la morbilidad y el pronóstico funcional, se realizará una valoración individualizada de cada caso (incluyendo: situación basal, apoyo sociofamiliar y voluntades vitales).
- Craneotomía/craniectomía + evacuación quirúrgica:
- Hematomas supratentoriales: Podrían ser posibles candidatos los pacientes con deterioro del nivel de conciencia (GCS 5-12) atribuible al efecto masa de hematomas lobares no profundos (<1 cm de la corteza cerebral) >10 cc sin destrucción hemisférica masiva.
- Hematomas infratentoriales: Podrían ser posibles candidatos los pacientes con hematomas cerebelosos >3 cm y deterioro del nivel de conciencia (GCS <13) secundario a efecto masa sobre tronco o sistema ventricular.
- Craniectomía descompresiva con o sin evacuación del hematoma: Podría reducir la mortalidad en aquellos pacientes con HTIC supratentorial que están en coma, tienen grandes hematomas con desplazamiento de línea media, o tienen alta PIC refractarios al manejo médico.
- DVE: Pacientes con deterioro neurológico no terminal, directamente atribuible a hidrocefalia aguda y sin criterios de evacuación quirúrgica del hematoma.
- Monitorización de PIC: GCS < o = 8 por efecto masa del hematoma, evidencia clínica de herniación transtentorial o hemorragia intraventricular o hidrocefalia significativas.
- En términos generales, no estaría indicado el tratamiento quirúrgico de los hematomas profundos, los hematomas de tronco encefálico, los de alto volumen con extensa destrucción de parénquima y en pacientes con deterioro neurológico terminal.
TRATAMIENTO EN OBSERVACIÓN:
Antiepilépticos:
- No emplear de forma profiláctica.
- En <5 min, si vía iv: 5 mg de diazepam directos en bolo. En ausencia de vía iv: 10 mg im de midazolam.
- Si persiste emplear nuevamente 5 mg de diazepam más un primer FAE:
- Levetiracetam 3 g en bolo (60 mg/Kg, max. 4500 mg) y de mantenimiento 1 g c/12h.
- Lacosamida 200 mg en bolo y de mantenimiento 100 mg c/12h.
- Ante persistencia de crisis plantear fenitoína iv (1000 mg + 100 mg c/8h) o perfusión de valproico +/- perfusión de midazolam.
Suero salino hipertónico:
- 10-20 ml c/6-8h de ClNa 20%, diluido en 100-500 cc de suero fisiológico.
- Control diario de Na sérico. Objetivo de Na: 145-150 mEq/l.
Manitol:
- Bolo al 20% de 250 cc iv. Posteriormente 125 cc c/4-6h + una ampolla de furosemida iv.
- Vigilar cifras de sodio (Na) y osmolaridad. Objetivo de osmolaridad: 300-320 mOsm/l.
- Furosemida: 0,3 mg/kg.
Control TA: Si TAS >180 mmHg (antes de realizar TC) o >140 mmHg (tras confirmar hemorragia en TC) à tratamiento iv con labetalol, urapidilo o nitroprusiato si no contraindicados. Objetivo de TAS: 140 mmHg.
- Urapidilo: 25 mg en bolo en 20 s, si no se controla TAà a los 5 min 25 mg, a los 5 min tercer bolo de 50 mg y, posteriormente, perfusión de 250 mg en SG 5% hasta completar 500 cc y a un ritmo de 5 mg/h (10 cc/h)
CRITERIOS DE INGRESO
El paciente diagnosticado de ictus hemorrágico requiere ingreso en las localizaciones mencionadas (Observación, Unidad de Ictus o UCI) salvo excepciones. La ubicación del paciente debe ser consensuada entre Urgencias, Neurología, Cuidados Intensivos y Neurocirugía en determinadas situaciones:
- Unidad de Ictus u Observación de Hospital General: en ausencia de indicación quirúrgica o de criterios de ingreso en UCI.
- UCI: actitud quirúrgica y/o necesidad de monitorización de presión intracraneal, GCS <12 puntos sin limitación de esfuerzo terapéutico o pacientes no recuperables con probable evolución a muerte encefálica y donación de órganos.
BIBLIOGRAFÍA
- Loftus CM. Neurosurgical Emergencies. 3ª ed. Nueva York: Thieme; 2018. p. 72-9.
- Greenberg MS. Handbook of Neurosurgery. 8ª ed. Nueva York: Thieme; 2016. p. 1330- 45.
- Hemphill JC, Greenberg SM, Anderson CS, Becker K, Bendok BR, Cushman M, et al. Guidelines for the Management of Spontaneous Intracraneal Hemorrhage. A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke [Internet]. 2015 [citado 5 Ene 2021]; 46: 2032-60. Disponible en: https://www.ahajournals.org/journal/str
- Moniche F, Gamero MA, Escudero I, Pérez S, de la Torre FJ, Zapata E, et al. Protocolos de Neurología Vascular. Sevilla: Hospitales Universitarios Virgen del Rocío y Virgen Macarena; año 2018. p. 47-52.
- Giménez Pando J, Cancela Caro P, Moniche Álvarez F, Marín Caballos AJ, Zarco Periñán MJ, Rodríguez Romero R, et al. Hemorragia Intracerebral (HIC) Espontánea. Protocolo de manejo integral en adultos en los HH.UU. Virgen del Rocío. Sevilla: Hospitales Universitarios Virgen del Rocío; 2017. p. 1-61.