Buixeda Pérez, Montserrat
Escorial Albéndiz, Rosa
INTRODUCCIÓN/DEFINICIÓN
La definición más aceptada de hemorragia postparto (HPP) es la clínica, que considera HPP cualquier pérdida hemática tras el parto mayor a la esperada que desencadena signos o síntomas de hipovolemia. Puede producirse en 1-5% de los partos (HPP grave: 0.2-0.4%) y es la primera causa de mortalidad materna en el puerperio a nivel mundial.
Se clasifica según el momento de inicio:
- Primaria: primeras 24 horas postparto.
- Secundaria: entre las 24 horas y las 6-12 semanas postparto.
Y según la cantidad hemática estimada perdida:
- HPP: pérdida hemática de >500 ml tras parto vaginal o >1000 ml tras cesárea.
- HPP masiva: pérdidas superiores a 1000 -1500 ml o menores si escasa reserva funcional y que generan inestabilidad hemodinámica.
ETIOLOGÍA: Se produce por la regla de las 4T: tono (atonía uterina), tejido (retención de restos), trauma (canal del parto), trombina (alteraciones de la coagulación). No olvidando que la etiología puede ser mixta.
CLÍNICA Y DIAGNÓSTICO
| CLÍNICA | DIAGNÓSTICO | |||
| Signos | Síntomas | Según pérdida hemática estimada* | ||
| Leve | TAS>80 mmHg
FC 100 lpm |
Palidez, frialdad, sensorio normal o agitada | 1000-1500 ml | |
| Moderada | TAS 70-80 mmHg
FC 100-120 lpm |
Palidez, frialdad, sudoración, agitada | 1500-2000 ml | |
| Grave | TAS <70 mmHg
FC >120 lpm Sat O2 <95% |
Letargia, incosciencia, anuria, inestabilidad hemodinámica | >2000 ml
Fibrinógeno<2 g/L (VPP 100% HPP grave) |
|
* Especial atención si <60 kg de peso, anemia, plaquetopenia y/o enfermedad crónica.
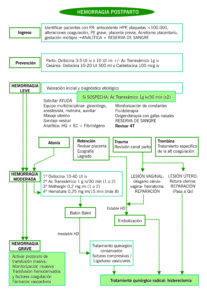
MANEJO DE LA HPP
| PREVENCIÓN | Parto vaginal: Tracción controlada del cordón umbilical + Alumbramiento dirigido: 10 UI Oxitocina iv/im (1º minuto o tras salida de hombro anterior)
Cesárea: Oxitocina 3-5 UI iv lento tras alumbramiento o Carbetocina 100 mcg iv lento tras salida fetal (gemelar, PP, DPPNI, miomas uterinos, rotura uterina, desgarro durante cesárea o cirugía fetal) Puede añadirse: Amchafibrin 1 g iv en inducción anestésica (PP, cesárea iterativa o gemelar) |
| MEDIDAS BÁSICAS | Equipo de trabajo formado en HPP
Monitorización: TA, FC y SatO2 + Sondaje urinario con control diuresis Oxigenoterapia: máscara 10 L/min Canalización 2 vías venosas (14-16G) Fluidoterapia con calentador de fluidos cristaloides: RL o SF 300 ml por cada 100 ml perdidos Analítica: Hemograma + Coagulación + Tipaje de pruebas cruzadas + Gasometría venosa Vasopresores: Efedrina/Fenilefrina si precisa |
| BUSCAR ETIOLOGÍA | Acretismo placentario: No desprender placenta. Realizar suturas compresivas, ligaduras vasculares o histerectomía
Retención de restos placentarios: revisión manual de la cavidad o legrado uterino ecoguiado. Bajo cobertura antibiótica Cefazolina 2 g iv dosis única (si alergia: Clindamicina 900 mg iv dosis única) Inversión uterina: 50 mcg nitroglicerina, 0.25 mg terbutalina yv o gases inhalados y reposición manual (sin extraer placenta). Si no se consigue: laparotomía Traumatismo perineal: sutura precoz – Hematoma >5 cm drenaje quirúrgico – Sutura de cérvix si desgarro >2 cm – Estallido vaginal: packing vaginal durante 12-24 horas Atonía uterina: Masaje uterino y compresión bimanual – 1º tratamiento médico 2º taponamiento uterino: Bakri 3º embolización vascular o tratamiento quirúrgico |
| TRATAMIENTO MÉDICO | Oxitocina 20-30 UI iv perfusión en 500 ml/2h
+ Ácido tranexámico 1 g iv (100 mg/ml) en 10-20 min (1 o 2 dosis separadas 30 min) SOLO SI PARTO HACE MENOS DE 3 HORAS + Methergin 0.2 mg im (1 ó 2 dosis separadas 5 minutos) + Hemabate 250 mcg im (1 ó 2 dosis separadas 15 minutos) |
| TAPONAMIENTO UTERINO (Bakri) | Mínimo 200 ml – Máximo 500 ml (aumentando 50 ml hasta cese sangrado). Si persiste sangrado: laparotomía
Mantener entre 6-24 horas, retirando 50-100 ml cada hora |
| EMBOLIZACIÓN VASCULAR | Arterias uterinas +/- ováricas, por parte de Radiología intervencionista
SÓLO SI LA PACIENTE ESTÁ ESTABLE HEMODINÁMICAMENTE |
| TRATAMIENTO QUIRÚRGICO | Suturas compresivas: B-Lynch, Cho, Haymann
Ligaduras vasculares Histerectomía total o subtotal Packing abdominal |
| HPP MASIVA | 5 muestras analíticas y 1 gasometría venosa: hemograma + coagulación (x2): estudio de coagulación con Dímeros-D y ROTEM + bioquímica + pruebas cruzadas + gasometría venosa
ACTIVAR PROTOCOLO DE TRANSFUSIÓN MASIVA Medicación: – 1º: Amchafibrin 1 g iv en 5 min – 2º: Fibrinógeno 4 g iv en 5 min – 3º: Amchafibrin 1 g iv en 100 ml a pasar en 8 horas Fluidoterapia con calentador de fluido cristalodes (máximo 2 L) Transfusión: 4 concentrados hematíes, 2 bolsas plasma, 1 pool plaquetas, posteriormente dirigida por ROTEM |
MANEJO POSTERIOR EN PLANTA
Control de la anemia puerperal: hemograma de control, mínimo 6 horas después de última transfusión.
- Hb 11 – 9 g/dl: Hierro oral
- Hb 8.9 – 6 g/dl: hierro carboximaltosa o sacarosa
- Hb <6 g/dl o sintomatología asociada: transfusión CH
Bioquímica: glucosa, ionograma, equilibrio ácido-base, urea, creatinina y sodio. Importante si hipotensión para descartar insuficiencia renal.
Tromboprofilaxis: HBPM a partir de las 12-24 horas de resolución de la HPP.
ALGORITMO
BIBLIOGRAFÍA
- Protocolo médico-quirúrgico de la hemorragia postparto masiva. HUVR Febrero 2016.
- Hemorragia posparto precoz. Protocolos SEGO. ProgObstetGinecol 2008;51(8):497-505.
- FASGO. Actualización de consenso en Obstetricia: Hemorragia postparto 2019.
- WHO. WHO recommendations for the prevention and treatment of postpartum haemorrhage. Published 2012
- Protocolo Hemorragia postparto: prevención y tratamiento. Hospital universitario CLINIC Julio 2019.