Sánchez Aguirre, Isabel
Garcia Hernández, Zahara
INTRODUCCIÓN/DEFINICIÓN
La enfermedad COVID-19 es una infección respiratoria aguda causada por el SARS-CoV-2. Las embarazadas no parecen tener más riesgo de contagiarse que la población general. No obstante, asocian un riesgo más elevado de padecer infección grave, especialmente en el tercer trimestre y cuando se presentan factores de riesgo. La mortalidad en gestantes se sitúa alrededor del 0,1%.
- El riesgo de transmisión vertical parece bajo (alrededor del 1%) y poco relevante. La detección del virus en líquido amniótico es excepcional.
- No han evidenciado presencia del virus en secreciones vaginales, ni tampoco en la leche materna.
CLÍNICA Y DIAGNÓSTICO
| CLÍNICA (SIGNOS / SÍNTOMAS) | |
| Asintomática hasta en el 75% de gestantes | |
| Si síntomas, la mayoría presenta un cuadro de infección leve (85%) que puede cursar con:
– Fiebre (40%) – Tos (39%) |
Menos frecuentes:
– Mialgias, Disnea, Anosmia, Odinofagia, Expectoración, Cefalea, Diarrea |
| Aproximadamente un 15% evolucionan a formas graves. El 4% de gestantes infectadas puede requerir ingreso en UCI y un 3% ventilación mecánica invasiva. | |
| Complicaciones: son más frecuentes en gestantes con comorbilidades como: | |
| – Hipertensión arterial
– Diabetes pregestacional – EPOC, asma – Edad materna avanzada |
– Inmunosupresión:
|
| DIAGNÓSTICO | |
| Frotis nasofaríngeo (torunda medio viral):
– Test de Antígenos Covid-19 – PCR SARS-Cov-2: detección de RNA – Si expectoración à muestra de esputo |
Recogida de muestra con EPI
Registro de resultado en Estación Clínica (Escalas y Cuestionarios) |
| Control de constantes: TA, FC, SatO2, T.ª, frecuencia respiratoria
Analítica: Perfil COVID *Si HTA: – Elemental de orina con proteinuria – Factores angiogénicos (ratio sFlt-1/PlGF) en los casos en que se requiera diagnóstico diferencia con Preeclampsia-like Rx de tórax: en función de los síntomas y hallazgos de la exploración clínica |
|
| COMPLICACIONES PERINATALES |
| – La principal complicación perinatal asociada a COVID-19 es la prematuridad, (aprox. 17%), principalmente a expensas de prematuridad iatrogénica
– Los datos actuales no sugieren un mayor riesgo de aborto o pérdida gestacional precoz en gestantes con COVID-19 – No se han descrito defectos congénitos hasta la fecha |
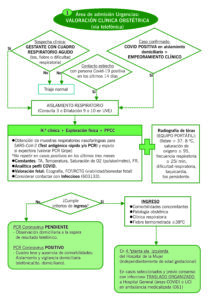
ALGORITMO
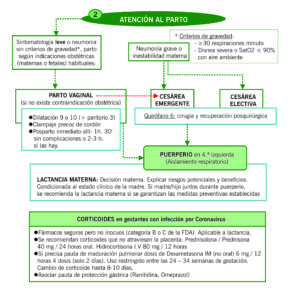
| CORTICOIDES EN GESTANTES CON INFECCIÓN POR CORONAVIRUS |
| – Fármacos seguros, pero no inocuos (categoría B o C de la FDA). Aplicable a lactancia
– Se recomiendan corticoides que no atraviesen la placenta: Prednisolona / Prednisona 40 mg / 24 horas oral. Hidrocortisona I.V 80 mg / 12 horas – Si precisa pauta de maduración pulmonar dosis de Dexametasona IM (no oral) 6 mg / 12 horas 4 dosis (solo 2 días). Uso restringido entre las 24 – 34 semanas de gestación. Cambio de corticoide hasta 8-10 días – Asociar pauta de protección gástrica (Ranitidina, Omeprazol) |
| TROMBOPROFILAXIS | ||||
| SARS-CoV-2
POSITIVO |
ASINTOMÁTICO | LEVE
(en domicilio) |
MODERADA (encamamiento en domicilio) | NEUMONIA
(ingreso hospitalario) |
| Embarazo | HBPM dosis profiláctica ajustada al peso 2 semanas | HBPM dosis profiláctica ajustada al peso 2 semanas y hasta 7 días tras resolución del cuadro | HBPM dosis profiláctica ajustada al peso. En domicilio tras ingreso: continuar profilaxis 1 mes. Valorar en 3er trimestre prolongar hasta parto + 6 semanas postparto | |
| Puerperio | Si no hay otro FR: HBPM dosis profiláctica ajustada al peso 2 semanas.
Si añade más FR: considerar prolongar la profilaxis hasta 6 semanas. |
HBPM dosis profiláctica ajustada al peso 2 semanas y hasta 7 días tras resolución del cuadro | HBPM dosis profiláctica ajustada al peso 6 semanas | |
TRATAMIENTO DOMICILIARIO
| GESTANTE ASINTOMÁTICA O CON INFECCIÓN LEVE (SIN CRITERIOS DE INGRESO) |
| La mayoría de pacientes con infección leve pueden ser dadas de alta domiciliaria si la situación clínica es buena, y los condicionantes sociales y la vivienda así lo permiten, siguiendo las siguientes recomendaciones:
– Reposo, hidratación adecuada y control de temperatura – Aislamiento domiciliario con medidas de higiene de manos y aislamiento del resto de familiares |
| TRATAMIENTO FARMACOLÓGICO |
| – Antitérmicos (Paracetamol hasta un máximo de 1 g cada 6 h. v.o.) si precisa
– Durante la temporada de gripe, en gestantes con clínica compatible y sin toma de muestras respiratorias, se recomienda la administración de tratamiento antigripal de forma empírica (Oseltamivir 75 mg cada 12 h. v.o. durante 5 días) – Tromboprofilaxis con heparina de bajo peso molecular (HBPM subcutánea) en los casos confirmados, ajustada al peso de la gestante, durante 2 semanas |
| Dar indicaciones claras sobre motivos de reconsulta a urgencias (aparición de dificultad respiratoria y/o fiebre alta resistente a antitérmicos) |
| Se recomienda programar un seguimiento telefónico para valorar su evolución clínica siguiendo las 24-48 h. y a los 7 días (adjunto COVID) |
| Para sus controles del embarazo:
– Avisar al centro que controle el embarazo de su situación de aislamiento – Avisar al centro correspondiente antes de acudir a las citas programadas – Se le recomendará no acudir a urgencias si no es estrictamente necesario. En caso contrario, se avisará de la situación antes de acudir |
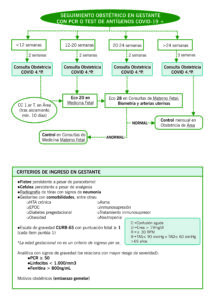
CRITERIOS DE DERIVACIÓN DE CONSULTAS
Se registrará número de Historia Clínica junto con datos personales y teléfono de la gestante y se remitirá para seguimiento por parte de equipo COVID en horario de mañana (Busca 607422). Especial importancia si factores de riesgo concomitantes.
CRITERIOS DE INGRESO
| CRITERIOS DE INGRESO EN GESTANTE |
| – Fiebre persistente a pesar de paracetamol
– Cefalea persistente a pesar de analgesia – Radiografía de tórax con signos de neumonía – Gestantes con comorbilidades, entre otras:
|
| Escala de gravedad CURB-65 con puntuación total ≥ 1 (cada ítem puntúa 1)
C → Confusión aguda U → Urea > 19mg/dl R → ≥ 30 RPM B → TAS≤ 90 mmHg o TAD≤ 60 mmHg > 65 años *La edad gestacional no es un criterio de ingreso per se |
| Analítica con signos de gravedad (se relaciona con mayor riesgo de severidad):
– PCR ≥ 50 – Linfocitos < 1.000/mm3 – Ferritina > 800ng/mL |
| Motivos obstétricos (embarazo gemelar) |
Ingreso en ala izquierda de la 4.ª planta (aislamiento respiratorio). En caso de subir a la espera de resultado de PCR, si resultado negativo, traslado a ala derecha de la 4.ª planta.
Si precisa ingreso en UCI o en planta Covid del Hospital General, traslado en ambulancia medicalizada (061), previa notificación a Seguridad y Jefe de turno de celadores. El seguimiento de las gestantes ingresadas en el Hospital General será multidisciplinar y en coordinación con la Unidad de Enfermedades Infecciosas.
BIBLIOGRAFÍA
- PNT de Atención al parto en gestantes con Covid-19. Hospital de la Mujer. Sevilla. Versión 2. Octubre 2020.
- Gestante con sospecha COVID en Urgencias. H. de la Mujer. Versión Septiembre 2020.
- Cribado de SARS-CoV-2 mediante PCR: Esquema de actuación en Hospital de la Mujer.
- Esquema de actuación en Hospital de la Mujer ante paciente con sospecha de infección por SARS-CoV-2. Versión 11 septiembre 2020.
- Ministerio de Sanidad. Manejo de la mujer embarazada y el recién nacido con COVID-19. Versión de 17 junio de 2020
- Protocolo de actuación ante pacientes con tos, fiebre y/o disnea en el H. de la Mujer. Versión 11 septiembre 2020.
- Protocolo Clínic. Coronavirus (COVID-19) y gestación. Versión 13 del 8 marzo 2021.
- RCOG. Coronavirus (COVID-19) Infection in Pregnancy. Versión 13 del 19 Febrero2021.
- SETH. Recomendaciones sobre profilaxis ETV en embarazo y puerperio durante la pandemia COVID-19 [Online]. 15 abril 2020.