Lira Liñán, Alfonso
Rodríguez Fernández, Jesús F.
Ríos Gallardo, Rafaela
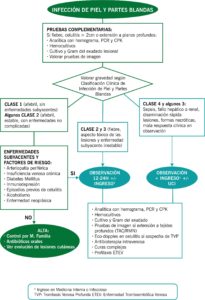
Las infecciones de piel y partes blandas son un motivo frecuente de atención en el área de urgencias. Este tipo de infecciones producen une elevada morbilidad y un alto consumo de recursos. El objetivo principal de este capítulo es estandarizar el proceso de diagnóstico y tratamiento y determinar el lugar conveniente para su tratamiento.
CLASIFICACIÓN CLÍNICA DE LA INFECCIÓN DE PIEL Y PARTES BLANDAS
| CLASE | DESCRIPCIÓN |
| 1 | Afebril, sin enfermedad subyacente. |
| 2 | Febril, con enfermedad subyacente estable. |
| 3 | Febril, aspecto toxico, con enfermedad subyacente inestable. |
| 4 | Sepsis, formas necrotizantes. Compromiso vital. |
ENFERMEDAD SUBYACENTE. COMORBILIDAD Y FACTORES DE RIESGO
- Arteriopatía periférica.
- Insuficiencia venosa crónica.
- Diabetes mellitus.
- Inmunodepresión.
- Episodios previos de celulitis.
- Alcoholismo.
- Enfermedad neoplásica.
1. IMPÉTIGO
| CLÍNICA LOCAL |
|
|
| CLINICA SISTEMICA | Ninguna. Posibilidad de adenopatías locales. | |
| HALLAZGOS DE LABORATORIO | No precisa. | |
| PRUEBAS DE IMAGEN | No precisa. | |
| TRATAMIENTO | Ambulatorio
|
|
| OTRAS MEDIDAS | Higiene exhaustiva y aislamiento cutáneo. | |
2. CELULITIS/ERISI
| CLÍNICA LOCAL | Placa eritematosa, brillante, edematosa, caliente, bien delimitada en la erisipela y con bordes no definidos en la celulitis. Puede asociarse signos de linfagitis. | |
| CLINICA SISTEMICA | Fiebre, malestar general, adenopatías locales, linfangitis. | |
| DIAGNOSTICO DIFERENCIAL |
|
|
| HALLAZGOS DE LABORATORIO | Leucocitosis con neutrofilia, PCR alta. | |
| PRUEBAS DE IMAGEN | Eco doppler de MMII si sospecha de TVP. | |
| MICROBIOLOGIA | Gram y cultivo (mediante biopsia o aspirado)1.
Hemocultivos seriados si fiebre. |
|
| TRATAMIENTO | Ambulatorio/hospitalario2
|
|
| DURACION | No complicadas: 5 días.
Complicadas3: 10-14 días. |
|
| OTRAS MEDIDAS | Elevación área afecta.
Hidratación de la piel. Tratar enfermedad concomitante. Presoterapia en pacientes con linfedema. |
|
1La ausencia de pus es característica de esta entidad por lo que la muestra para cultivo puede tener que ser tomado mediante biopsia. ¿Cuándo se realiza?
- Pacientes en quimioterapia.
- Inmunodeficiencia celular.
- Mordedura de animal.
2¿Cuándo hospitalizar?
- Manejo ambulatorio: No séptico, sin alteración mental, estable hemodinámicamente.
- Manejo Hospitalario: Infección profunda, pobre adherencia o no mejoría de tratamiento ambulatorio, inmunodeprimido, imposibilidad de utilizar la vía oral.
3Afectacion estado general, toxicidad sistémica, inmunosupresión, comorbilidades.
3. INFECCIÓN NECROTIZANTE
¡¡Es una Emergencia médica!!
| CLÍNICA LOCAL | Dolor desproporcionado a la lesión observada, bullas violáceas, hemorragia cutánea, desprendimiento de la piel, anestesia, rápida progresión, gas en el tejido. Gangrena de Fournier: Olor desagradable. | |
| CLINICA SISTEMICA | Afectación del estado general, hipotensión, coagulopatía, confusión/agitación y fallo multiorgánico. | |
| HALLAZGOS DE LABORATORIO | Leucocitosis con neutrofilia, PCR alta, CPK alta, hipocalcemia, acidosis metabólica. | |
| PRUEBAS DE IMAGEN | TAC/RM (nunca demorar la intervención quirúrgica). | |
| MICROBIOLOGIA | Gram y cultivo de aspiración o biopsia.
Biopsia intraoperatoria. Hemocultivos seriados siempre. |
|
| TRATAMIENTO | Hospitalario
|
|
| DURACION | Hasta desaparición de la clínica sistémica y desbridamiento completo del tejido necrosado. | |
| OTRAS MEDIDAS | Desbridamiento agresivo y precoz incluyendo la fascia. Exploración a las 24h y desbridamiento si precisa, repitiendo las veces que se requiera para eliminar todo el tejido necrótico. La limpieza quirúrgica es imprescindible para alcanzar la curación y para que el tratamiento antibiótico sea eficaz. | |
1Tipos de Infección necrotizante.
| TIPOS | MICROORGANISMOS |
Fascitis necrotizante
|
|
| Gangrena de Fournier. | Polimicrobiana.
S aureus, Pseudomona spp. |
4. PIE DIABETICO INFECTADO
| CLÍNICA LOCAL.
Según clasificación PEDIS1 |
|
| CLINICA SISTEMICA | Grave: Inestabilidad hemodinámica o metabólica. |
| HALLAZGOS DE LABORATORIO | Leucocitosis con neutrofilia, PCR alta, hiperglucemia. Acidosis metabólica en formas graves. |
| PRUEBAS DE IMAGEN | Radiografía de pie comparados si ulceras de más de 2 semanas de evolución, ulceras mayores de 2x2cm o VSG<70mm7h.
RM si Rx normal y ausencia de mejoría clínica tras tratamiento antibiótico adecuado. |
| MICROBIOLOGIA | Gram y cultivo para aerobios/anaerobios por aspiración o curetaje de la base de la ulcera.
Si osteomielitis: estudio anatomo-patológico y cultivo óseo positivo. |
| TRATAMIENTO | Ambulatorio.
*Sospecha de SARM: Valorar añadir cotrimoxazol 800/160mg/vo/12h. *Alergia a betalactámicos: Levofloxacino 750mg /vo/24h + metronidazol 500mg /vo/8h. Hospitalario.
*Sospecha BGN BLEE2: Piperacilina-tazobactam 4/0.5g iv/8h (1º dosis infusión en 10 min, posteriores en 4h) o meropenen 1g iv/8h. *Sospecha de SARM: Vancomicina. Alternativa linozolid 600mg/iv/12h. *Alergia a betalactámicos: Levofloxacino 750mg /iv/24h + metronidazol 500mg /iv/8h. |
| DURACION | Según evolución clínica. Si osteomielitis: 6 semanas. |
| OTRAS MEDIDAS | Limpieza quirúrgica es imprescindible para alcanzar la curación y para que el tratamiento antibiótico sea eficaz. Vigilancia diaria de la zona e higiene con abundante agua y jabón. |
1PEDIS: Clasificación clínica del pie diabético infectado del consenso internacional de pie diabético)
- No infectada
- Leve
- Moderada
- Grave
2Sospecha de BGN productor de BLEE: sepsis grave/shock séptico más uno de los siguientes:
- Uso previo de quinolonas o cefalosporina.
- ITU de repetición.
- Sonda urinaria.
- Diabetes mellitus.
- Infección RAD.
- Colonización o infección por BLEE en el año previo.
CRITERIOS DE ALTA DOMICILICO/INGRESO EN PLANTA
- Control por MAP.
- Infecciones de piel o partes blandas leve (clase 1 y algunos de la 2). Tratamiento por vía oral.
- Observación.
- IPPB moderada (clase 2 y 3).
- Necesidad de antibioterapia endovenosa y curas complejas.
Periodo de 12-24h en observación de urgencias para valorar alta a domicilio o ingreso en Planta.
- Ingreso en planta.
- Infecciones de piel o partes blandas severa (clase 4 y algunas, clase 3): sepsis, fallo hepático, renal, diseminación rápida de la lesión, formas necrotizantes.
- Mala respuesta clínica tras un periodo en el área de observación de urgencias.
Bibliografía
- Advances in the medical management of skin and soft tissue infections. BMJ 2016;355:i6004.
- Guia PRIOAM
- Practice guidlines for the Diagnosis an Management of skin and soft Tissur Infections: 2014 Update by the Infectious Diseases Society of America. CID 2014:59 (15 July)
- Dryden MS. Complicated skin and soft tissue infection. Antimicrob Agents Chemother. 2010; 65:35-44.
- Pigrau C, Barbera´n J. Infecciones de piel y partes blandas por grampositivos multirresistentes. Enferm Infecc Microbiol Clin. 2008;26(Sup 2):21–30. 2.
- Broseta A, Chaves F, Rojo P, Otero JR. Emergence of a single clone of community-associated methicillin-resistant Staphylococcus aureus in southern Madrid children. Enferm Infecc Microbiol Clin. 2006;24:31–5.