Durán Muñoz-Cruzado, Virginia María
Espada Fuentes, Francisco Javier
López Huerta, Ana
DEFINICIÓN Y CARACTERÍSTICAS
La apendicitis aguda es la inflamación del apéndice cecal que afecta a la mucosa, tejido linfoide y capa seromuscular, que puede progresar desde una fase flemonosa hasta un estado de gangrena con necrosis, perforación y peritonitis.
La apendicitis aguda (AA) es la patología quirúrgica más frecuentemente evaluada en los servicios de urgencia, con una estimación de hasta el 25% de los de pacientes que acuden a emergencia con abdomen agudo quirúrgico, ocupando el primer lugar de las intervenciones quirúrgicas que se realizan en estos servicios en todo el mundo.
Aunque hay múltiples clasificaciones de la apendicitis aguda, la más práctica desde el punto de vista clínico es aquella que las divide básicamente en apendicitis no complicadas (sin perforación) y complicadas (con perforación, absceso, peritonitis difusa o plastrón), ya que es la clasificación que mayor impacto tiene en el pronóstico de los pacientes, así como en su manejo terapéutico, tanto desde el punto de vista de la antibioterapia como del manejo quirúrgico o percutáneo.
La perforación ocurre en aproximadamente el 16% a 40% de los pacientes con apendicitis. Por lo general, los pacientes con perforación tienen una mayor duración de los síntomas antes de la cirugía. Lo más característico de la apendicitis con perforación es la mayor intensidad del dolor abdominal, la elevación de la temperatura por encima de 38° y la taquicardia. Los pacientes que progresan a una apendicitis perforada son los que tienen una mayor morbimortalidad asociada con la apendicitis aguda.
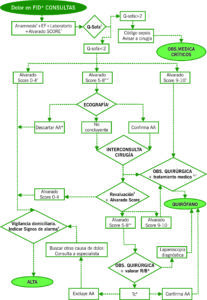
| DEFINICIÓN | CLÍNICA | DIAGNÓSTICO |
| Inflamación del apéndice cecal que afecta a la mucosa, tejido linfoide y capa seromuscular, que puede progresar desde una fase flemonosa hasta un estado de gangrena con necrosis, perforación y peritonitis. |
|
|
Leyenda:
- FID: Fosa ilíaca derecha; AA: Apendicitis Aguda; Obs.: Observación; R/B: Riesgos-Beneficios.
(1) Alvarado Score: Ítems con 1 punto: migración del dolor, náusea/vómito, anorexia, fiebre >37.2ºC, Blumberg, desviación a la izquierda. Ítems con 2 puntos: dolor en FID y leucocitosis de >10x109l.
| ALVARADO Variables | Puntos |
| Dolor en cuadrante inferior derecho
Blumberg Migración del dolor Nauseas/vómitos Anorexia Temperatura oral < 37’2ºC Leucocitosis >10×109l Neutrofilia < 75% |
2
1 1 1 1 1 2 1 |
| SCORE Variables | Puntos |
| Negativo para apendicitis
Posible apendicitis Probable apendicitis Apendicitis |
0-4
5-6 7-8 9-10 |
(2) Q-Sofa: taquipnea >22 rpm, la obnubilación y la TA sistólica<100 mmHg.
| Q-SOFA Variables | Puntos |
| Taquipnea ≥ 22 rpm
Glasgow ≤ 13 puntos TA sistólica ≤ 100 mmHg |
1
1 1 |
| SCORE Variables | Puntos |
| Sepsis con probabilidad de evolución desfavorable | ≥ 2 |
(3) Tratamiento médico: Analgesia pautada + Antibioticoterapia empírica según guías hospitalarias + Sueroterapia + Dieta absoluta + Conciliación de medicación domiciliaria.
(4) Signos de alarma: dolor abdominal intenso, intolerancia a la ingesta, fiebre alta y mal estado general.
CASOS ESPECIALES
EMBARAZADAS
En el caso de pacientes embarazadas la escala de Alvarado presenta una menor sensibilidad y especificidad debido a una elevación fisiológica de los leucocitos y a una mayor presencia de náuseas y vómitos, por ello el diagnóstico de apendicitis en estas pacientes debe de confirmarse mediante una prueba de imagen, siendo la ecografía la prueba de elección. Si la ecografía no resulta concluyente, la paciente podría pasar a Observación para la realización de ecografías seriadas o realización de la Resonancia Magnética, prueba que presenta una sensibilidad y especificidad comparables al TAC y que evita el riesgo que producen las radiaciones en el embarazo.
PLASTRÓN APENDICULAR
En ocasiones una apendicitis aguda puede presentarse en una de sus formas infrecuentes de presentación, el plastrón apendicular (hasta en un 5% de los casos), que es definido como una masa formada por los tejidos adyacentes al apéndice perforado delimitando la infección.
La forma de presentación típica es un dolor abdominal leve moderado de 7-10 días de evolución que asocia fiebre o febrícula. El paciente suele venir a urgencias por la persistencia del dolor más que por un incremento del mismo. El diagnóstico es eminentemente clínico, ya que se trata de una masa palpable en FID. Una vez establecido el diagnóstico de sospecha, se requerirá una prueba de imagen, habitualmente el TAC para realizar el diagnóstico diferencial con otros procesos como la enfermedad inflamatoria o el adenocarcinoma.
El tratamiento más recomendado en la actualidad es el manejo conservador con antibioterapia asociado o no un drenaje percutáneo en caso necesario. En cirujanos experimentados que puedan asegurar evitar una resección mayor durante la cirugía urgente, la apendicectomía de urgencias puede ser una opción.
BIBLIOGRAFÍA
- Paulson EK, Kalady MF, Pappas TN: Clinical practice. Suspected appendicitis. N Engl J Med 2003, 348:236-242.
- Faxon HH, Rogers H. A statistical study of the six hundred and seventy-one cases of appendiceal peritonitis. N Eng J Med 1942; 226:745-53.
- Douglas CD, Macpherson NE, Davidson PM, et al. Randomised Controlled Trial of Ultrasonography in Diagnosis of Acute Appendicitis, Incorporating the Alvarado Score. BMJ 2000; 321:1-7.
- Gorter RR, Eker HH, Gorter-Stam MAW et al. Diagnosis and management of acute appendicitis. EAES consensus development conference 2015. Surg Endosc 2016; 30:4668–4690.
- Carroll PJ, Gibson D, El-Faedy O, et al. Surgeon-performed ultrasound at the bedside for the detection of appendicitis and gallstones: systematic review and meta-analysis. Am J Surg 2013;205:102–108.
- Di Saverio S, Birindelli A, Kelly MD, et al. WSES Jerusalem Guidelines for diagnosis and treatment of acute appendicitis. Word Journal of Emergency Surgery 2016;11:34
- Di Saverio S, Podda M, De Simone B, Ceresoli M, Augustin G, Gori A, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. Vol. 15, World Journal of Emergency Surgery. BioMed Central Ltd.; 2020.
- D’Souza N, Hicks G, Beable R, Higginson A, Rud B. Magnetic resonance imaging (MRI) for diagnosis of acute appendicitis. Vol. 2021, Cochrane Database of Systematic Reviews. John Wiley and Sons Ltd; 2021.