Carrera Cueva, Carlos
Aláez Gómez, Mario
López Barrios, Álvaro
OBJETIVOS DE LA VENTILACIÓN MECÁNICA NO INVASIVA (VMNI) EN URGENCIAS
- Evitar la intubación orotraqueal.
- Mejorar el intercambio de gases.
- Mejorar la clínica (disnea, taquipnea, uso de musculatura accesoria, fatiga muscular).
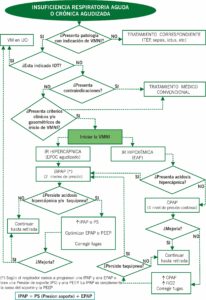
INDICACIONES DE LA VMNI EN URGENCIAS
- Insuficiencia respiratoria hipercápnica con tendencia a la acidosis respiratoria::
- Por patología obstructiva: Agudización de EPOC, fibrosis quística.
- Por patología restrictiva: Enfermedades neuromusculares, patología de la caja torácica y síndrome obesidad-hipoventilación.
- Insuficiencia respiratoria hipoxémica:
- Edema agudo de pulmón
- Neumonía grave de la comunidad.
- Neumonía grave en inmunocomprometidos.
- Distrés respiratorio del adulto (SDRA).
- Insuficiencia respiratoria aguda postextubación.
- Insuficiencia respiratoria aguda y contraindicación para la intubación, como medida paliativa sintomática.
CONTRAINDICACIONES DE LA VMNI
ABSOLUTAS
- Indicación directa de intubación y ventilación mecánica invasiva: decisión individualizada basada más en la clínica que en los gases sanguíneos. Se admiten las siguientes indicaciones:
- Parada cardiorrespiratoria.
- Disnea o trabajo respiratorio extremos, signos de agotamiento como cambios en el estado mental o signos de fatiga intensa de los músculos respiratorios.
- Insuficiencia respiratoria grave: pH<7.10, PaCo2>90 mmHg, PaO2<60 mmHg o SatO2<90% a pesar de oxigenoterapia máxima con FiO2>0.8 y/o 10 cmH20 de CPAP.
- Falta de cooperación o agitación intensa.
- Incapacidad para proteger la vía aérea: tos ineficaz e imposibilidad secreciones, trastornos d la deglución con riesgo de aspiración, obnubilación profunda, estupor o coma no atribuible a narcosis de Co2.
- Inestabilidad cardiovascular: hipotensión arterial o shock (TA < 90 mmHg con signos de hipoperfusión periférica), isquemia miocárdica aguda no controlada, arritmias ventriculares potencialmente letales.
- Obstrucción fija de la vía aérea superior.
- Imposibilidad de ajustar la máscara por lesiones, traumatismos, cirugía o quemaduras de la cara o por anomalías anatómicas que dificulten el sellado facial.
RELATIVAS
- Cirugía gástrica o esofágica reciente
- Hemorragia digestiva alta activa
- Secreciones abundantes
- pH< 7,20 en EPOC agudizado
CRITERIOS DE INCLUSIÓN E INICIO DE LA VMNI
Se exige el cumplimiento de al menos dos de estos criterios:
- Clínicos:
- Disnea moderada o intensa o mayor de la habitual.
- Frecuencia respiratoria >24 rpm en caso de Insuficiencia respiratoria crónica agudizada (IRCA) o >30 rpm en caso de Insuficiencia respiratoria aguda (IRA), acompañada de uso de los músculos accesorios o asincronía toraco-abdominal (paradoja abdominal).
- Gasométricos:
- PaCO2>45 mmHg y pH<7,35.
- PaO2/FiO2<200
PROCEDIMIENTO
- Posición semisentada, cabeza a 45º sobre la cama.
- Monitorización del paciente: EKG, TA, SatO2.
- Elegir la máscara adecuada para evitar fugas y lesiones en la piel.
- Encender el respirador, silenciar las alarmas y establecer el programa básico inicial. BiPAP: EPAP de 4 cmH20, IPAP de 8 (si hablamos de Presión de Soporte + PEEP correspondería una EPAP de 4 cmH20 y una presión de soporte de 4 cmH20, sabiendo que la IPAP sería la suma de la PEEP y el soporte). CPAP: 5 cmH20
- Explicar someramente la técnica al paciente para dar confianza y reducir la ansiedad.
- Aplicar suavemente la máscara a la cara sin fijarla y retirarla sucesivamente hasta que el paciente se encuentre cómodo.
- Fijar la máscara con arnés para mínima fuga posible (entre la máscara y la cara deben pasar al menos 2 dedos).
- Proteger el puente nasal con un áposito hidrocoloide para evitar las erosiones o las úlceras por presión.
- Ajuste de parámetros:
- La EPAP o PEEP (extrínseca, para diferenciarla de la PEEP intrínseca o autoPEEP): en IR hipoxémica aumentar la EPAP o PEEP de 2 en 2 cmH20 (máximo de 12 cmH20) hasta SatO2>90%. Conjuntamente se puede aumentar la FiO2. En la IR hipercápnica se puede subir un poco para mejorar la disnea hasta que la curva de flujo espiratorio llegue a cero, lo que indicaría que la EPAP o PEEP (extrínseca) ha compensado la PEEP intrínseca y se ha minimizado por tanto el atrapamiento aéreo.
- La IPAP (o presión soporte, que sería la IPAP menos la EPAP): Subir de 2 en 2 cmH20 si persiste hipercapnia y/o trabajo respiratorio. El objetivo es obtener un volUmen corriente entre 6-8 ml/Kg de peso IDEAL y una frecuencia respiratoria < 25 rpm, menor disnea no uso de musculatura accesoria (prensa abdominal y contracción del esternocleidomastoideo) y confortabilidad. Suele ser de inicio con una presión de soporte de 10 cmH20 (Ej: Si la EPAP es de 4 y el soporte es de 10, tendríamos una IPAP equivalente a 14). No se deben superar IPAP de 23-25 cmH20.
- Preguntar frecuentemente al enfermo por sus necesidades (posición de la máscara, dolor, incomodidad, fugas molestas, deseo de expectorar) o complicaciones (más disnea, distensión abdominal, náuseas, vómitos).
- Hacer gasometría tras 1 hora arterial o venosa (si es fiable la SatO2).
AJUSTES Y SEGUIMIENTO:
SI DESADAPTACIÓN:
- Contracción del esternocleidomastoideo (aumento de la carga inspirato- ria): subir IPAP.
- Contracción abdomen (espiración activa): bajar IPAP.
- Inspiraciones fallidas: subir EPAP para compensar la auto-PEEP (máxi- mo 8 cm H2O).
- Si el Vc es bajo: ajustar máscara, evitar presión pico mayor de 30 cm H2O, permitir fugas si el volumen espirado es adecuado.
SEGUIMIENTO:
Realizar antes de iniciar la VMNI y 1 hora después de instaurada una gasometría arterial o venosa si la SaO2 es fiable y > 90%.
CRITERIOS DE FRACASO Y DISCONTINUACIÓN
- No mejoría del estado mental (letargia si PaCo2↑, agitación si PaO2↓), de la disnea o de los gases (>acidosis) tras 60 minutos de aplicación (podemos aceptar unos márgenes de 30-120 minutos).
- Intolerancia a la máscara por dolor o claustrofobia insoportable.
- Inestabilidad hemodinámica, isquemia miocárdica aguda, arritmias ventriculares potencialmente letales.
- Necesidad de IOT y VM invasiva convencional.
BIBLIOGRAFÍA
- Barrot-Cortés E. y Sánchez-Gómez E. Ventilación mecánica no invasiva. Manual de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR). 2008.
- Carratalá-Perales JM, Brouzet J, Dapena-Romero I, Díaz-Lobato S, Folago-Pérez MA, Alonso-Iñigo JM et al. Manual de Ventilación no invasiva en la Insuficiencia respiratoria aguda. 2020.
- Esquinas-Rodriguez, A., Blasco, J., Hatlestad, D. Ventilación mecánica no invasiva en emergencias, urgencias y transporte sanitario. Alhulia. Madrid. 2023.
- Esquinas-Rodriguez, A. Fundamentos de la organización hospitalaria en ventilación mecánica no invasiva. Flujogramas y tecnología. Alhulia. Madrid. 2023.
Ventilación mecánica no invasiva