Barroso Martínez, Alejandro José
Falcón González, Alejandro
Ríos Gallardo, Rafaela
La inmunoterapia, o inhibidores de puntos de control inmunitario, son un grupo de fármacos que han revolucionado el campo de la oncología y han demostrado ser eficaces en varios tipos de neoplasias. Esto medicamentos (ver tabla 1) actúan bloqueando las proteínas de punto de control inmunitario, como el PD-1 y el CTLA-4, lo que permite la activación del sistema inmunológico y la eliminación de las células cancerosas. Sin embargo, el aumento de la respuesta inmune también puede llevar a la aparición de reacciones adversas, algunas de las cuales pueden ser graves y requerir un manejo urgente. se utiliza cada vez con más frecuencia como tratamiento oncológico, estos fármacos estimulan al sistema inmunitario para atacar a las células tumorales y pueden, en algunos pacientes, causar que el sistema inmunitario identifique tejidos sanos como extraños y los ataque.
Los eventos adversos dependen de varios factores entre los que se incluye: el fármaco empleado, la duración del tratamiento, la histología del tumor y las comorbilidades del paciente. Los órganos más frecuentemente afectados son: piel, colon, sistema endocrino, hígado, pulmones, corazón, sistema osteomuscular y sistema nervioso central. La forma de presentación más frecuente es leve o moderada si bien puede presentarse de forma grave y amenazante para la vida (ver tabla 2).
La terapia CAR-T son células T que se modifican en el laboratorio para mejorar su capacidad para reconocer y unirse a las células cancerosas y destruirlas. Estas células modificadas luego se expanden en cantidad y se vuelven a administrar al paciente mediante infusión. En este caso el efecto adverso más frecuente es la liberación de citoquinas, que, entre otros síntomas, puede causar fiebre, taquicardia, hipotensión y erupción cutánea.
DIAGNÓSTICO
El diagnóstico en urgencias es de exclusión por lo que nos basaremos en la anamnesis y pruebas complementarias convencionales para descartar otras causas en función de la sintomatología que presente el paciente (ver tabla 3). De rutina se pueden realizar pruebas complementarias que apoyen al diagnóstico.
Tabla 1. Principales inhibidores de control inmunitario en neoplasias sólidas.
| DIANA O TARGET | NOMBRE DEL FÁRMACO INMUNOTERÁPICO |
| Anti-CTLA4 | Ipilimumab. |
| Tremelimumab. | |
| Anti-PD1 | Nivolumab. |
| Pembrolizumab. | |
| Cemiplimab. | |
| Anti-PDL1 | Atezolizumab. |
| Durvalumab. | |
| Avelumab. |
TRATAMIENTO
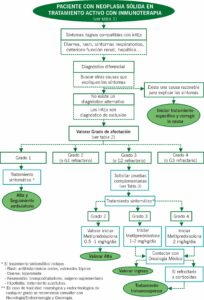
El tratamiento dependerá de la gravedad que presente el paciente (ver Algoritmo 1):
Las reacciones adversas grado 1 podrán manejarse de forma ambulatoria únicamente con tratamiento sintomático sin necesidad de inicio de esteroides, en cuanto a las reacciones adversas grado 2 iniciaremos metilprednisolona 0.5-1mg/kg/día o equivalente con prednisona de forma oral y valoraremos alta. Para las reacciones adversas grado 3-4 iniciaremos metilprednisolona 1-2mg/kg/día iv. y se valorará ingreso en área de observación/planta hospitalaria.
Para las reacciones adversas del sistema endocrino iniciaremos tratamiento sustitutivo cuya dosis dependerá de la gravedad de los síntomas
- Insuficiencia suprarrenal: prednisolona o hidrocortisona
- Hipotiroidismo: levotiroxina
- Hipertiroidismo: propranolol como tratamiento sintomático
- Diabetes tipo 1: insulina
* En neumonitis >grado 2 valorar tratamiento empírico antibacteriano
NOTA: Si alta con una dosis >20mg/24h de prednisona o equivalente valorar añadir cotrimoxazol 1comprimido lunes-miércoles-viernes.
Tabla 2. Grados de toxicidad según la escala CTCAE v5.0 (“Common Terminology Criteria for Adverse Events”).
| Grado 1 | Grado 2 | Grado 3 | Grado 4 | |
| Rash | < 10 % de la superficie corporal. | 10 – 30 % de la superficie corporal. | > 30 % de la superficie corporal | Amenazante para la vida. |
| Diarrea /colitis | < 4 deposiciones al día. | 4 – 6 deposiciones al día o con sangre/moco. | > 7 deposiciones al día o dolor abdominal severo. | Consecuencias amenazantes para la vida. |
| Neumonitis | Asintomático.
Visible en pruebas de imagen. |
Sintomático.
Limitante para la vida diaria. |
Síntomas severos, con necesidad de oxígeno. | Compromiso respiratorio amenazante. |
| Neurotoxicidad
(Encefalitis, meningitis aséptica, neuropatía, Guillain-Barré, síndrome miasteniforme…) |
Síntomas leves.
Sin dificultad para ABVD. |
Síntomas moderados.
Ligera dificultad para ABVD. |
Riesgo vital (bajo nivel de consciencia, insuficiencia respiratoria).
Limitación de autocuidado. |
|
| Hepatotoxicidad | AST/ALT x 1.25 – 2.5 LSN.
ALT <3 LSN. Bilirrubina <1.5 LSN. |
AST/ALT x 2.6 – 3.5 LSN.
x 3-5 LSN Bilirrubina 1.5-3 LSN. |
AST/ALT x 3.6 – 5 LSN.
x 5-20 LSN Bilirrubina 3-10 LSN. |
AST/ALT x > 5 LSN.
>20 LSN Ascitis, coagulopatia, encefalopatía. |
| Nefritis
Incremento creatinina de 0.3 mg/dL o creatinina x 1.5 -2 sobre basal |
Incremento creatinina de 0.3 mg/dL o creatinina x 1.5 -2 LSN. | Creatinina x 2 -3 sobe basal. | Creatinina > 4 sobre basal o creatinina x 3. | Consecuencias amenazantes para la vida. |
| Hipofisitis | Asintomática.
Astenia e hiporexia leve. |
Cefalea leve sin alteración visual. | Síntomas de efecto masa leves (cefalea + déficits visuales), Hipoadrenalismo leve (hipotensión arterial y alteraciones electrolíticas). | Síntomas de efecto masa (cefalea + déficits visuales), Hipoadrenalismo (hipotensión arterial y alteraciones electrolíticas). |
LSN: límite superior de la normalidad.
Tabla. Pruebas complementarias.
| Rash |
|
| Diarrea /colitis |
|
| Neumonitis |
|
| Hepatotoxicidad |
|
| Nefritis |
|
| Neurotoxicidad |
|
| Hipofisitis |
|
EVENTOS ADVERSOS MENOS FRECUENTES
Otros eventos adversos se pueden presentar en el área de Urgencias aunque en menor frecuencia. Algunos de estos son: toxicidad cardiaca (miocarditis, fibrosis cardiaca, insuficiencia cardiaca, cardiomiopatía), vascular (vasculitis), musculoesquelético (mialgias, miositis, artralgia, artritis, polimialgia reumática) ocular (queratitis, uveítis, epiescleritis), reacción infusional, toxicidad hematológica (trombopenia, anemia hemolítica).
BIBLIOGRAFÍA
- Haanen J, Obeid M, Spain L, Carbonnel F, Wang Y, Robert C, et al. Management of toxicities from immunotherapy: ESMO Clinical Practice Guideline for diagnosis, treatment and follow-up. Ann Oncol. 2022;33(12):1217–38.
- Postow M, Johnson D, Atkins M, West H, Shah S. Toxicities associated with immune checkpoint inhibitors. Wolters Kluwer. 2023. Disponible en: http://www.uptodate.com
- Common Terminology Criteria for Adverse Events (CTCAE) Version 5. Published: November 27. US Department of Health and Human Services, National Institutes of Health, National Cancer Institute.
- Brahmer JR, Abu-Sbeih H, Ascierto PA, Brufsky J, Cappelli LC, Cortazar FB, et al. Society for Immunotherapy of Cancer (SITC) clinical practice guideline on immune checkpoint inhibitor-related adverse events. J Immunother Cancer. 2021;9(6):e002435.
- Long B, Brém E, Koyfman A. Oncologic emergencies: Immune-based cancer therapies and complications. West J Emerg Med. 2020;21(3):566–80.