Pérez Velasco, Rocío
Falcón González, Alejandro
Ríos Gallardo, Rafaela
EMESIS
DEFINICIÓN
Respuesta involuntaria del organismo, que es el resultado de una acción combinada entre el tracto gastrointestinal y respiratorio, el cerebro y la musculatura abdominal que tiene como resultado la expulsión del contenido alimenticio gástrico a través de la cavidad oral. Como término médico, engloba tres conceptos:
- Náusea: percepción subjetiva de la sensación desagradable de expulsión de material gástrico que puede o no culminar en vómito.
- Arcada: contracción rítmica gastrointestinal y abdominal, que no se sigue de vómito.
- Vómito: expulsión de contenido gástrico a través de la cavidad oral.
GRADOS
Náuseas
- Grado I: pérdida de apetito.
- Grado II: disminución ingesta sin pérdida de peso o deshidratación.
- Grado III: inadecuada ingesta, precisa NP o SNG.
Vómitos
- Grado I: 1-2 episodios en 24h.
- Grado II: 3-5 episodios en 24.
- Grado III: ≥6 episodios en 24h, precisa NP o SNG.
- Grado IV: riesgo mortal, precisa intervención urgente.
DIAGNÓSTICO
- Anamnesis: dirigida a intentar orientar la causa:
- Inducida por quimioterapia: Habrá relación temporal clara con la administración de tratamiento quimioterápico, inmunoterápico o tratamiento oral dirigido. Se clasifican en función de la temporalidad en agudas (en las primeras 24 horas tras la administración) o tardías (más allá de las primeras 24 horas de la administración.
- Causas orgánicas: obstrucción intestinal, alteraciones metabólicas, metástasis cerebrales e hipertensión intracraneal, infecciones gastrointestinales (atención a la fiebre).
- Efecto secundario a fármacos: íleo paralítico (especial atención a opioides y efecto secundario de algunos quimioterápicos).
- Exploración física y toma de constantes.
PRUEBAS COMPLEMENTARIAS:
- Analítica completa: bioquímica completa que incluya calcio, magnesio, sodio y potasio, así como hemograma. Gasometría venosa.
- En caso de fracaso renal, realizar elemental de orina con iones.
- En caso de alteraciones hidroelectrolíticas, realizar ECG.
- En función de nuestra anamnesis dirigida, solicitar pruebas de imagen complementarias.
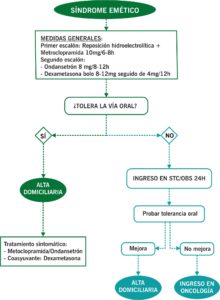
TRATAMIENTO
STC/OBS/CRÍTICOS:
Inestabilidad hemodinámica, fracaso renal agudo, alteraciones hidroelectrolíticas moderadas-graves, no tolerancia de vía oral (ni líquida ni sólida) a pesar de tratamiento antiemético en domicilio.
- IC Oncología Médica de guardia.
- Reposición hidroelectrolítica intravenosa.
- Monitorización cardíaca en caso de alteraciones hidroelectrolíticas (hipo/hipercalcemia, hipo/hiperpotasemia).
- Tratamiento farmacológico:
- En caso de émesis por fármacos antineoplásicos y/o opiáceos:
- Metoclopramida 10 mg cada 8 horas (iv).
- Ondansetron 8 mg cada 8-12 horas (efectos secundarios más frecuentes cefalea, estreñimiento y puede alargar el QT, cuidado en población anciana y polimedicada).
- Dexametasona 4 mg cada 24, 12 u 8 horas, en función del grado, debe ir en combinación con otros antieméticos.
- Otros fármacos coadyuvantes si refractariedad a lo anterior: Olanzapina 5 mg cada 24 horas: NO UTILIZAR EN COMBINACIÓN CON METOCLOPRAMIDA POR RIESGO DE SÍNDROME SEROTONINÉRGICO.
- En caso de obstrucción intestinal es preferible utilizar haloperidol o fenotiazidas, como la clorpromazina (metoclopramida aumenta peristalsis intestinal y puede generar perforación intestinal, ondansetrón causa estreñimiento) en combinación con dexametasona. También se puede usar octreotide 100 mcg cada 8 horas sc o somatostatina iv (reduce secreción gastrointestinal).
- En caso de metástasis cerebrales con edema vasogénico asociado, utiliza dexametasona a dosis altas (8 mg cada 8 horas).
- En caso de émesis por fármacos antineoplásicos y/o opiáceos:
ALTA Hospitalaria:
Estable hemodinámicamente, sin alteraciones en pruebas complementarias, y con tolerancia oral (líquidos o sólidos). Pautar para domicilio:
- Insistir en ingesta hídrica en domicilio.
- Metroclopramida 10 mg cada 8 horas vía oral, durante 5-7 días. Se puede alternar con ondansetrón 8 mg cada 12 horas en caso de emesis moderada.
- En caso de emesis moderada, dexametasona 4 mg cada 24-12 horas durante 5 días, posteriormente suspensión en pauta descendente.
MUCOSITIS
DEFINICIÓN
La mucositis es una reacción inflamatoria que afecta a la mucosa de todo el tracto gastrointestinal y/o respiratorio como consecuencia de la toxicidad sobre el epitelio que puede producir la administración de la quimioterapia o la radioterapia.
En muchas ocasiones se asocia a neutropenia.
CLÍNICO
- Eritema
- Xerostomía.
- Ardor retroesternal.
- Odinofasia.
- Disfagia.
- Úlceras en mucosa.
- Sobreinfección úlceras.
- Deshidratación por disminución ingesta oral.
- Malnutrición y pérdida de peso.
- Dolor relacionado con la ingesta (cavidad oral o vía digestiva superior),
- Tos irritativa.
DIAGNÓSTICO
- Anamnesis y exploración física.
- Analítica: bioquímica y hemograma.
- Muestras microbiológicas si sospecha candidiasis (placas blanquecinas), infección VHS (úlceras con/sin vesículas) o bacteriana.
- Endoscopia en caso de sospecha de esofagitis por disfagia o quemazón retroesternal.
TRATAMIENTO
STC/OBS/CRÍTICOS:
En caso de paciente inestable hemodinámicamente, y si el paciente no tolera vía oral (ni líquidos ni sólidos).
IC Oncología Médica.
- Soporte nutricional: En los casos moderados (si el paciente tolera líquidos), pautar complejos hiperproteicos vía oral. En casos en los que no tolere vía oral, se requerirá sueroterapia 30-35 ml/kg/día SSF+SG 5% o Glucosalino + 40-60 mEq ClK/día.
- Analgesia:
- Tópica: utilización de colutorios de distinta composición:
- Lidocaína viscosa al 1-2%, 5 ml cada 8 horas. Solicitar a farmacia (dispensación hospitalaria), no se debe tragar.
- Dexametasona 4 mg diluido en 40-50 ml (dispensación hospitalaria, no se debe tragar).
- Sistémico: Utilizar escalas como EVA para cuantificar dolor:
- Fentanilo transdérmico si imposibilidad deglución.
- En caso de dolor con EVA> 6-7, iniciar PC de morfina (calcular en función de la dosis que tome el paciente) hasta control del dolor)
- Se puede asociar pregabalina/gabapentina si dolor neuropático.
- Tópica: utilización de colutorios de distinta composición:
- Si infecciones: (especialmente si fiebre y en función de los hallazgos)
- Fúngicas (candidiasis, veremos placas blanquecinas adheridas a la mucosa que son friables):
- Nistatina oral enjuagues, cada 8 horas, se recomienda tragar.
- Añadir fluconazol oral (dosis de carga 200 mg/12 horas el primer día, posteriormente 200 mg cada 24 horas). NOTA: Fluconazol interacciona con fentanilo, en casos en los que deba ser pautado rotar fentanilo a otro derivado opioide.
- Vírica (especialmente si aftas o úlceras que impresionen de víricas): aciclovir, famciclovir o valaciclovir (NOTA: revisar interacciones con los fármacos de quimioterapia).
- Bacteriana (si fiebre, neutropenia, necesidad de ingreso, sospecha de absceso/complicación bacteriana, importante cubrir gérmenes anaerobios): amoxicilina-clavulánico, clindamicina, moxifloxacino. Si neutropenia asociada ampliar a betalactámico+glucopéptido.
- Fúngicas (candidiasis, veremos placas blanquecinas adheridas a la mucosa que son friables):
ALTA HOSPITALARIA:
Si paciente estable hemodinámicamente, analítica sin alteraciones moderadas o graves, el paciente tolera vía oral.
Tratamiento en domicilio:
- Insistir en ingesta hídrica abundante.
- Mantener buena higiene oral, valorar enjuagues con bicarbonato y/o clorhexidina reducida en agua.
- Suplementos orales nutricionales: si el paciente solo tolera líquidos.
- Analgesia tópica (la mencionada previamente) y sistémica (en función del dolor del paciente y de la medicación que ya tome de base, analgesia de primer escalon o bien fentanilo transdérmico). Si dolor irruptivo: fentanilo acción rápida 5 min antes de la comida.
- Si infecciones, mismo tratamiento que arriba. (en caso de neutropenia febril el paciente debe ser valorado previamente por Oncología Médica de guardia).
ESTREÑIMIENTO
DEFINICIÓN
Dificultad para defecar, ya sea por deposiciones duras o escasa incidencia (<3 deposiciones a la semana).
DIAGNÓSTICO
- Anamnesis y exploración física.
- Analítica: bioquímica y hemograma.
- Tacto rectal: valorar ampolla rectal, tumoraciones, presencia de fecalomas.
- Radiografía abdomen en sospecha de obstrucción.
TRATAMIENTO
STC/OBS/CRITICOS:
En caso de inestabilidad hemodinámica, si dolor abdominal no controlado o que requiere medicación iv para su control, en los casos en los que el estreñimiento se deba a obstrucción intestinal o si otras alteraciones en las pruebas complementarias.
ALTA HOSPITALARIA:
Si estabilidad hemodinámica y si se ha descartado causas potencialmente graves que causen estreñimiento (obstrucción intestinal, por ejemplo).
TRATAMIENTO
- Medidas generales:
- Incrementar ingesta hídrica.
- Alimentos con fibra.
- Actividad física.
- Laxantes:
- Osmóticos: lactulosa o lacitol 10-20 mg/8-12h.
- Tras 48 h aumentar dosis de osmóticos o añadir sulfato de magnesio.
- Estimulantes: senósido o bisacodilo 10 mg supositorio o 5 mg vo/8-12h.
- Expansores: parafina 15 ml/8-24h.
- Microenema/enema si impactación fecal.
- Evacuante intestinal: polietilenglicol vo.
- Valorar añadir Naloxegol 25 o 50 mg por la noche o bien naldemedina 200 mcg/724 horas. Ambos fármacos están aprobados y fianciados para estreñimiento inducido por opioides que no responde a laxantes orales.
OBSTRUCCIÓN INTESTINAL
DEFINICIÓN
Detención del tránsito intestinal por obstrucción de la luz o alteración de la motilidad intestinal.
CLÍNICA
- Náuseas, vómitos (dependiendo del punto de obstrucción pueden ser mucosos, restos alimentarios, bilis, con contenido fecaloideo).
- Ausencia de deposiciones y de gases.
- Dolor abdominal constante y episodios de dolor cólico.
DIAGNÓSTICO
- Anamnesis y exploración física.
- Analítica: hemograma y bioquímica (con magnesio y calcio), coagulación por si IQ urgente.
- Radiografía de abdomen decúbito supino: Si niveles hidroaereos, ausencia de gas distal y/o dilatación de asas, solicitar TC de abdomen con contraste iv urgente.
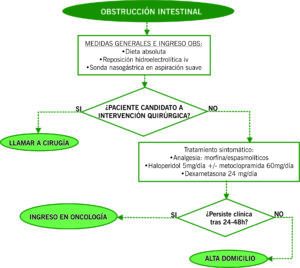
TRATAMIENTO
STC/OBS/CRITICOS:
En caso de inestabilidad hemodinámica, y casos confirmados o de nueva aparición.
- Quirúrgico: IC cirugía.
- Sintomático:
- Dieta absoluta + reposición hidroelectrolítica iv (en función de analítica, estado hidroeléctrico y hemodinámico).
- Sonda nasogástrica en aspiración suave si presenta dilatación importante de asas intestinales y vómitos continuos.
- Analgesia: morfina – espasmolíticos (buscapina 60-200 mg/24 h o escopolamina 0,5-6 mg/24 h).
- Antieméticos: haloperidol (de elección) 5-15 mg/día, metoclopramida 60-120 mg/día en obstrucciones parciales/cuadros pseudooclusivos, ondansetrón 8-16 mg/día si persiste clínica. De continuar las náuseas/vómitos valorar octreótide 0,05-0,15 mg/ml s.c. 8-12 h.
- Corticoides: dexametasona 24 mg/día con descenso a loas 3-5 días si no se objetiva beneficio.
- En cuadro pseudooclusivo, pautar laxantes orales.
ALTA HOSPITALARIA:
Pocos casos, valoración individual de cada uno (en función de obstrucción ya conocida y establecida, situación del paciente) y comentar con Oncología de Guardia.
DIARREA
DEFINICIÓN
Tres o más deposiciones sin forma al día o aumento de la frecuencia defecatoria (+/-urgencia, disconfort perianal o incontinencia).
CLÍNICO
- Anamnesis y exploración física.
- Analítica: hemograma y bioquímica.
- Hemocultivo si fiebre.
- Radiografía de abdomen.
- Coprocultivo y toxina Clostridium difficile si sospecha de origen infeccioso.
- TAC abdomen si sospecha de enterocolitis neutropénica.
DIAGNÓSTICO
*Grado I: incremento menor 4 deposiciones sobre las basales, incremento leve por ostomía.
*Grado II: aumento 4-6 deposiciones/día, limitación autocuidado.
*Grado III: incremento más de 7 deposiciones al día, incremento severo por ostomía (valorar ingreso).
*Grado IV: deterioro calidad vida/repercusión hemodinámica.
- Complicada: grados III y IV o cualquier grado I y II con calambres, grado mayor 1 de vómitos o náuseas, caída del performance status, fiebre, sepsis, neutropenia, sangrado, deshidratación.
- No complicada: grado I y II sin signos de complicación.
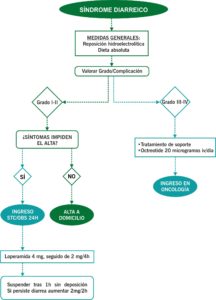
TRATAMIENTO
STC/OBS/CRITICOS:
En caso de inestabilidad hemodinámica o alteraciones en las pruebas complementarias.
- De soporte:
- Dieta absoluta/astringente + reposición hidroelectrolítica.
- Ciprofloxacino 500mg/12h durante 7 días si sospecha de infección.
- No complicadas:
- Eliminar lactosa y suplementos osmolares de la dieta.
- Loperamida dosis inicial 4 mg, seguido 2mg/4h o tras cada deposición (máximo 16 mg/día). Suspender las 12h de no tener deposiciones. Si persiste aumentar a 2mg/2h + antibiótico profiláctico.
- Si persiste la diarrea pasar a 2º línea con octreótido (dosis inicial 100-150 microgramos, escalando hasta dar cada 8 horas), budesonisa oral 9mg/día durante 3-5 días, codeína 30 mg/8h.
- Complicadas: Octreotide 100-150 microgramos sc / 8h o 25-50 microgramos iv, escalando hasta 500 microgramos/día.
ALTA HOSPITALARIA:
Si paciente estable hemodinámicamente, sin fiebre ni datos de infección sistémica, exploración abdminal normal, analítica y pruebas complementarias normales.
- Insistir en ingesta hídrica abundante.
- Loperamida dosis inicial 4 mg, seguido 2mg/4h o tras cada deposición (máximo 16 mg/día). Suspender las 12h de no tener deposiciones. Si persiste aumentar a 2mg/2h + antibiótico profiláctico
- Ciprofloxacino 500mg/12h durante 7 días si sospecha de infección o fiebre.
NOTA: Tanto en el caso de paso a observación como en el de alta hospitalaria, si la diarrea se sospecha que esté causada por el tratamiento oncológico, comentar con Oncología de Guardia para revisión del caso y suspensión del mismo.