Domínguez Blasco, Miriam
de Benito Zambrano, Esther
Tallón Aguilar, Rodrigo
INTRODUCCIÓN
La enfermedad tromboembólica venosa (ETEV) es la patología derivada de la formación de trombos en el territorio venoso, incluye el TEP y la TVP. Es el tercer trastorno cardiovascular más frecuente y afecta hasta al 5 % de la población a lo largo de su vida. Aunque es menos frecuente que otras enfermedades vasculares, como el infarto de miocardio o enfermedad cerebrovascular, es tan grave como éstas.
El tromboembolismo pulmonar hace referencia a la oclusión de una o más ramas de las arterias pulmonares por enclavamiento de émbolos trombóticos formados en diferentes partes del sistema venoso profundo (generalmente extremidades inferiores). Aunque el TEP está causado generalmente por una TVP, solo en un porcentaje variable (30-80%) de pacientes con TEP, se objetiva TVP. Los factores de riesgo para desarrollar TEP están relacionados con varios mecanismos como: éxtasis, lesión endotelial e hipercoagulabilidad , pueden ser transitorios o persistentes y adquiridos o hereditarios. Su presencia determina la duración del tratamiento anticoagulante.
En el 40% de los TEP no se encuentra factor predisponente.
DIAGNÓSTICO
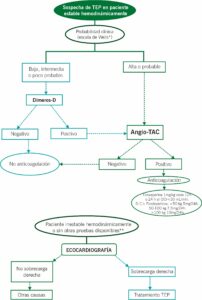
El primer paso es valorar la situación hemodinámica del paciente. Un TEP con inestabilidad hemodinámica se define por:
- Parada cardiorespiratoria.
- Shock obstructivo: TAS<90mmHg e hipoperfusión periférica con la consiguiente alteración de estado mental, oliguria o incremento de lactato sérico.
- Hipotensión persistente: TAS < 90mmHg o descenso de la misma >40mmHg durante más de 15min, habiendose descartado otras causas.
El diagnóstico de la enfermedad debe combinar la sospecha clínica, los resultados del dímero D y las pruebas de imagen. Orientando el diagnóstico al Servicio de Urgencias, las pautas para una correcta filiación serían las siguientes:
- SOSPECHA CLÍNICA: hay que considerar el diagnóstico de TEP agudo en todo paciente que refiere disnea de nueva aparición, empeoramiento de su disnea basal, hemoptisis, dolor torácico, síncope o hipotensión sin una explicación alternativa, sobre todo cuando las pruebas complementarias básicas descartan otros diagnósticos (radiografía de tórax, electrocardiograma, gasometría arterial). Para predecir la probabilidad clínica de padecer TEP, se clasifica a los pacientes en categorías, mediante escalas. Las más utilizadas son la escala Wells y la de Ginebra.
- PRUEBAS COMPLEMENTARIAS INICIALES:
- EKG: La taquicardia sinusal ocurre en el 40% de los pacientes. Podemos ver datos indicativos de sobrecarga de ventriculo derecho tales como inversión de las ondas T en V1 o V4, un patrón S1Q3T3 o QR en V1 y un bloqueo de rama derecha incompleto o completo.
- Rx torax: excluir otras causas de disnea o dolor torácico.
- GSA solo si se considera indicada en el diagnóstico diferencial.
- Analítica con hemograma, coagulación con DD, bioquímica básica, PCR, Troponinas y NT-proBNP.
- Con respecto a los Dímeros D: es una prueba de alta sensibilidad y alto valor predictivo negativo, pero de baja especificidad, ya que su elevación se asocia a otras situaciones clínicas, como edad avanzada, infección, cáncer o embarazo. Un dímero D negativo excluye el TEP en pacientes con probabilidad clínica baja o intermedia. No se recomienda realizar dicha determinación analítica en pacientes con probabilidad clínica alta para TEP.
DIMERO D AJUSTADO POR EDAD: Su alta tasa de Falsos Positivos ha hecho que ajustemos su valor por edad.- <50 años: el punto de corte sigue siendo 500 mg/L.
- >50 años: el punto de corte para considerar elevado el DD es: EDAD x 10 mg/L. Ej. En un paciente de 60 años, el punto de corte sería 600.
- PRUEBAS COMPLEMENTARIAS DIRIGIDAS:
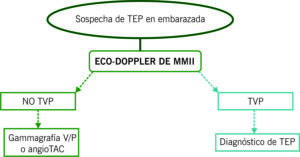
- Pruebas de imagen: las más utilizadas son el angioTAC y la gammagrafía de ventilación-perfusión (embarazadas).
- Ecocardiografía TT: No se recomienda la realización de esta prueba de manera rutinaria en los TEP sin inestabilidad hemodinamica por su baja Sensibilidad y Especificidad. Sí debe solicitarse en caso de TEP de alto riesgo, en el que la ausencia de signos ecocardiográficos de sobrecarga o disfunción del VD prácticamente excluyen el TEP.
- Ecografía Doppler en MMII: Indicada de urgencia en caso de contraindicación de las pruebas de imagen de elección.
Escala de Wells:
- Baja probabilidad < 2 puntos
- Moderada probabilidad 2-6 puntos
- Alta probabilidad > ó = 7 puntos.
| Criterio | Puntuación |
| Signos y síntomas clínicos de ETEV | 3.0 |
| TEP como diagnóstico más probable | 3.0 |
| FC > 130 lpm | 1.5 |
| Inmovilización o cirugía en las 4 semanas previas | 1.5 |
| TEP o TVP previas | 1.5 |
| Hemoptisis | 1.0 |
| Cáncer | 1.0 |
**Una vez estabilizado el paciente, realizar angioTAC.
Una vez confirmado el TEP, deberemos calcular el riesgo del mismo para el enfoque terapéutico adecuado mediante la escala PESIs, los datos clínicos y de laboratorio y la estabilidad hemodinámica.
TRATAMIENTO
El inicio en el tratamiento anticoagulante, debe de ser precoz en los pacientes con sospecha clínica intermedia o alta, instaurándose en el momento en el que se sospecha aún sin confirmación diagnóstica.
Todos los TEP diagnosticados ingresan en planta de Neumología/ectópicos (no cursar ingreso para MI).
El tratamiento se realizará con Enoxaparina a dosis terapéuticas ajustada a peso: 1mg/kg cada 12 horas. En caso de IRenal con ClCrea<30 mL/min la dosis será ajustada a peso y función renal: 1mg/kg cada 24 horas.
En caso de contraindicación de Enoxaparina el tratamiento anticoagulante se realizará con Fondaparinux ajustado a peso.
Indicar fibrinólisis, salvo contraindicación, en caso de TEP de alto riesgo y traslado a UCI.
CONTRAINDICACIONES DE FIBRINÓLISIS:
- Absolutas
- Historia de ictus hemorrágico o ictus de origen desconocido.
- Ictus isquémico en los 6 meses anteriores.
- Neoplasia en el sistema nervioso central.
- Traumatismo importante, cirugía o traumatismo craneal en las
- 3 semanas anteriores.
- Diatesis hemorrágica.
- Hemorragia activa.
- Relativas
- Accidente isquémico transitorio en los 6 meses anteriores.
- Anticoagulación oral.
- Embarazo o primera semana del puerperio.
- Zonas de punción no comprimibles.
- Reanimación traumática.
- Hipertensión refractaria (PA sistólica > 180 mmHg).
- Enfermedad hepática avanzada.
- Endocarditis infecciosa.
- Úlcera péptica activa.
(Los dímeros en embarazadas no son rentables porque aumentan con las semanas de gestación).
TROMBOSIS VENOSA PROFUNDA
Se define como la formación de trombos en las venas del sistema profundo. Las TVP de Extremidades Inferiores se clasifican según su localización en:
- Distales: distal a la vena poplítea.
- Proximales: proximal a la vena poplítea.
Si la TVP afecta a las venas proximales la clínica suele ser más evidente. Los síntomas típicos de la TVP son aumento de diámetro, dolor y eritema o cianosis en la extremidad afectada. La sospecha clínica debe ser confirmada mediante prueba complementaria, por su baja sensibilidad y especificidad.
El diagnóstico diferencial de la TVP debe realizarse con celulitis, tromboflebitis superficial, rotura de quiste de Baker, hematoma muscular, esguince, edema de estasis, síndrome postrombótico, artritis y linfedema.
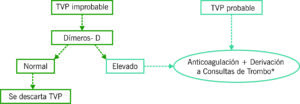
Por este motivo en caso de sospecha de TVP se debe aplicar la escala de Wells y si el resultado de la misma es probabilidad intermedia o alta se debe realizar ecografía de compresión o eco-doppler de miembros inferiores, iniciando anticoagulación y derivación a consulta de Enfermedad Tromboembolica Venosa (ETEV) en caso de confirmarse.
La cita de derivación a consultas de ETEV se solicita en admisión de urgencias.
TRATAMIENTO
Enoxaparina 1mg/kg cada 12h o 24 h si ClCr<30 mL/min.
Si C.I. de enoxaparina: Fondaparinux: <50 kg 5mg/24h. 50-100 kg 7.5mg/24h. >100 kg 10mg/24h.
| ESCALA DE WELLS | |
| Cáncer activo (tratamiento en los últimos 6 meses o paliativo) | 1 punto |
| Inflamación pantorrilla >3 cm con respecto a la no sintomática (medido 10 cm por debajo de la protuberancia tibial) | 1 punto |
| Venas superficiales colaterales, no varicosas | 1 punto |
| Edema con fóvea limitado a la pierna sintomática | 1 punto |
| Hinchazón global de una pierna | 1 punto |
| Sensibilidad a la palpación localizado a lo largo del sistema venoso profundo | 1 punto |
| Parálisis, paresia o reciente inmovilización con férula de los MMII | 1 punto |
| Inmovilización en cama > 3 días reciente o cirugía mayor con anestesia general o regional en las últimas 12 semanas | 1 punto |
| El diagnóstico alternativo es tanto o más probable que el de TVP | – 2 puntos |
PUNTUACIONES:
- Menos de 1 punto: Riesgo bajo (menos del 3%).
- 1-2 puntos: Riesgo moderado (17%)
- Más de 2 puntos: Riesgo elevado (75%).
BIBLIOGRAFÍA
- García AR, Castro SG, Narváez PA. Actualización del neumotórax. Medicina [Internet]. 2022;13(68):4006–14.
- Aguinagalde B, Aranda JL, Busca P, Martínez I, Royo I, Zabaleta J, et al. Cir Esp (Edición Inglesa) [Internet]. 2018;96(1):3–11.
- García AR, Castro SG, Narváez PA. Actualización del neumotórax. Medicina [Internet]. 2022 [citado el 3 de julio de 2023];13(68):4006–14.
- Redondo-Sendino Á, Gómez-Cuñarro M, Jenkins-Sánchez CP, Redondo-Sendino JI. Neumotórax asociado a COVID-19. Semergen [Internet]. 2021;47(5):e35–6´
- Recuero Díaz JL, Milián Goicoechea H, Carmona Soto P, Gálvez Muñoz C, Bello Rodríguez I, Figueroa Almánzar S, et al. Manejo quirúrgico del neumotórax espontáneo primario. Encuesta nacional del Grupo Emergente de Cirugía Torácica de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR).