Anguiano Díaz, Gregorio
Reyes Díaz, María Luisa
de la Portilla de Juan, Fernando
La proctalgia aguda es una consulta frecuente en los servicios de urgencias. En nuestro hospital se realizan al año más de 1200 cirugías urgentes ambulatorias, siendo casi la mitad de estas intervenciones a causa de una patología anorrectal.
El dolor anal agudo es aquel de horas o días de evolución (generalmente menos de 72 horas), severo, en ocasiones incapacitante, y que obliga al paciente a consultar. En la mayoría de los casos, una anamnesis dirigida y una exploración física básica en consulta son suficientes para llegar al diagnóstico. No debemos olvidar prestar atención a los signos sistémicos del paciente, especialmente en pacientes diabéticos o inmunodeprimidos, ya que, en algunas ocasiones, estos cuadros pueden ser potencialmente mortales y requieren un actuación rápida y eficaz.
DIAGNÓSTICO
1. ANAMNESIS.
Es imprescindible para un correcto diagnóstico. Es necesario interrogar acerca de las características del dolor (cuándo inició, intermitente o continuo, la relación con la defecación…), el hábito intestinal (estreñimiento/diarrea), la coexistencia de sangrado, secreción o supuración y las comorbilidades del paciente (enfermedad inflamatoria intestinal, diabetes…). En la mayoría de ocasiones, con una historia clínica adecuada tendremos un diagnóstico de alta sospecha.
2. EXPLORACIÓN FÍSICA.
La posición del paciente es muy importante para realizar una buena exploración física. La más frecuente es en decúbito lateral o posición de Sims con las piernas flexionadas hacia el tórax (en posición fetal) ya que es como el paciente normalmente se encuentra más cómodo y relajado. También puede explorar con el paciente en posición genupectoral o de rodillas e inclinado hacia delante.
La inspección del margen anal y ano son refrendados imaginando la espera de un reloj, de manera que las 6 horas es posterior y las 12 horas anterior. La distancia de los hallazgos patológicos (por ejemplo, una induración) serían refrendados respecto al centro del ano.
Se incluirá en la descripción si existen pliegues o fibromas cutáneos con o sin edema adyacente que son propios de las fisuras, paquetes hemorroidales o hemorroides externas aisladas con aspecto trombótico violáceo o sin estos signos, debemos detallar si visualizamos externamente mucosa rectal por prolapso rectal….
Además, hay que tener especial atención a signos inflamatorios locales: rubor, calor, fluctuación e induración o tumefacción ante la sospecha de abscesos perianales o fístulas previas con orificios fistulosos externos con creación de abscesos; en este punto tendremos que revisar si existen cicatrices previas de drenajes quirúrgicos, abscesos previos o intervenciones proctológicas que nos orienten a una recidiva.
La exploración perianal y del margen anal, así como el tacto rectal son fundamentales. A veces son imposibles de realizar si no es con el paciente anestesiado. Por ejemplo, la crepitación a la palpación junto con la visualización de flictenas y las necrosis de la piel son signos que nos puede poner en alarma sobre una posible infección necrotizante.
No es fácil a veces la exploración del margen anal y los últimos centímetros del canal anal, debido a la contractura del ano. Resulta muy útil invitar al paciente a realizar un esfuerzo defecatorio, ya que este gesto provoca la apertura del ano, de manera que podremos ver si tiene una fisura o una úlcera que de otra manera pasaría inadvertida.
El tacto rectal es obligado en todo paciente con proctalgia, excepto en aquellos casos con fisura anal o en los que el dolor sea incapacitante y no permita la misma en los que demoraremos la exploración a una segunda consulta o a la exploración bajo anestesia en quirófano.
Debemos lubricar para realizar la exploración digital, se pueden usar lubricantes con anestésicos locales realizándola de manera suave y gradual para evitar el reflejo vasovagal e intensificar el dolor. Evaluaremos el tono del esfínter anal, tumoraciones del canal anal o abombamientos, orificios fistulosos internos y zonas de dolor.
3. PRUEBAS COMPLEMENTARIAS.
El diagnóstico de la patología anorrectal urgente no suele precisar de pruebas analíticas, salvo los que requiera para una anestesia locorregional o general. En el caso de infecciones graves declaradas, una PCR puede ser útil
Respecto a las pruebas de imagen, serán necesarias en el caso de sospecha de abscesos con clínica inusual en relación con fístulas complejas, enfermedad de Crohn con afectación perianal con presentación clínica compleja con la realización de TC pélvica para definir extensión de la afectación y plantear el abordaje quirúrgico. Aunque la ecografía endoanal y la RNM tienen mayor sensibilidad y especificidad en algunos estudios, no se encuentran disponibles de urgencia en nuestro medio.
DIAGNÓSTICO DIFERENCIAL Y TRATAMIENTO
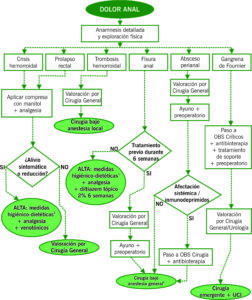
Algoritmo de manejo: diagnóstico diferencial, indicación de interconsulta, indicación de observación o alta.
FISURA ANAL: Herida o úlcera lineal que se extiende de la línea pectínea al margen del ano.
| CLÍNICA | DIAGNÓSTICO | DATOS DE ALARMA | ACTITUD |
| – Menos de 6 semanas.
– Dolor intenso durante la defecación o varias horas tras la misma. -Rectorragia escasa tras la deposición. -Estreñimiento. |
-I: Herida principalmente en margen anal en rafe posterior (6 horas). Puede existir marisca cutánea centinela
-T: Muy doloroso, debe evitarse si se diagnostica por la clínica o se visualiza. Hipertonía del esfínter. |
– Si en lateral sospechar situaciones especiales: VIH, Crohn….
– Signos inflamatorios locales o sistémicos: sospechar absceso intercurrente. – Cirugía de fisura anal previa o recidiva. – Fracaso del tratamiento médico. |
– Si primera vez, ALTA: tratamiento médico y control por médico de atención primaria.
– Si fracaso de tratamiento médico 6 semanas: necesidad de tratamiento quirúrgico, contactar con Cirugía General para traslado a observación quirúrgica1. – Si situaciones especiales o cirugía previa: contactar Cirugía General para evaluación. |
CRISIS HEMORROIDAL: Prolapso y edema de uno o varios paquetes hemorroidales internos.
| CLÍNICA | DIAGNÓSTICO | DATOS DE ALARMA | ACTITUD |
| -Masa irreductible a nivel anal.
-Dolor continuo con posible aumento con la defecación. – Sangrado y/o secreción mucosa. -Frecuente en el embarazo. |
-I: Protrusión hemorroidal con edema mucoso; en fase avanzada: trombosis parcial, mucosa o necrosis.
-T: doloroso, no hipertonía. |
– Necrosis del pedículo.
– Signos inflamatorios locales o sistémicos: sospechar absceso intercurrente. -Prolapso completo. -Gestación. |
– Tratamiento médico, ALTA y control por médico de atención primaria.
– Si datos de alarma, contactar con Cirugía General para evaluación. |
TROMBOSIS HEMORROIDAL EXTERNA: Trombosis en algún paquete hemorroidal externo.
| CLÍNICA | DIAGNÓSTICO | DATOS DE ALARMA | ACTITUD |
| – Dolor continuo y progresivo menor a 72h de evolución sin relación con la defecación. A partir de las 72h, disminución del dolor
-Sangrado ocasional |
-I: Nódulo azul/violáceo doloroso, en ocasiones múltiple
-T: normal o levemente doloroso, no hipertonía. |
– Necrosis del pedículo.
– Signos inflamatorios locales o sistémicos: sospechar absceso intercurrente. |
– Tratamiento médico, ALTA y control por médico de atención primaria.
– Si candidato a escisión bajo anestesia local o datos de alarma, contactar con Cirugía General para evaluación. |
PROLAPSO RECTAL: Protrusión de la pared completa del recto a través del ano con todas sus capas.
| CLÍNICA | DIAGNÓSTICO | DATOS DE ALARMA | ACTITUD |
| – Masa irreductible a nivel anal tras esfuerzo defecatorio.
– Estreñimiento crónico. -Episodios previos -Incontinencia fecal. |
-I: protrusión circunferencial de la mucosa, leve sangrado por erosión y secreción mucosa. Si la salida no es circunferencial, se trata de un prolapso mucoso o hemorroidal
-T: Levemente doloroso, no hipertonía. |
– Ulceración o necrosis de la mucosa rectal.
– Signos inflamatorios locales o sistémicos: sospechar absceso intercurrente. |
– Reducción en urgencias tras la aplicación de la solución hiperosmolar y posterior ALTA.
– Solicitar colonoscopia y derivación a especialista en Coloproctología para valoración de cirugía diferida. – Si posible necesidad de tratamiento quirúrgico, contactar con Cirugía General para traslado a observación quirúrgica1. |
ABSCESO PERIANAL: Colección purulenta en la zona perianal.
| CLÍNICA | DIAGNÓSTICO | DATOS DE ALARMA | ACTITUD |
| – Dolor continuo sin relación la defecación.
– Fiebre o febrícula. – En ocasiones, síntomas sistémicos. – Especial precaución en diabéticos e inmunodeprimidos
|
-I: Tumoración fluctuante y/o signos inflamatorios locales. Puede presentar supuración espontánea externa.
-T: Doloroso, no hipertonía. Puede existir abombamiento de las paredes del canal anal o supuración anal. |
– Exploración con flictenas, crepitación o necrosis cutánea que orienta a una Gangrena de Fournier. | – Contactar con Cirugía General para valoración de traslado a observación quirúrgica1. |
FÍSTULA PERIANAL COMPLICADA: Trayecto que comunica el margen anal y perianal con el interior del ano como consecuencia de la infección de una cripta anal. Habitualmente conduce inicialmente a un absceso.
| CLÍNICA | DIAGNÓSTICO | DATOS DE ALARMA | ACTITUD |
| – Crónica: Dolor intermitente sin relación la defecación. Sangrado, supuración o manchado crónico
– Aguda: Dolor continuo asociado a fiebre o síntomas sistémicos. – Especial precaución en diabéticos e inmunodeprimidos |
-I: Orificio fistuloso externo, puede supurar con tumoración fluctuante y/o signos inflamatorios lcoales.
-T: Doloroso, no hipertonía. Puede existir abombamiento de las paredes del canal anal o supuración anal, con orificio fistuloso interno. |
– Exploración con flictenas, crepitación o necrosis cutánea que orienta a una Gangrena de Fournier. | – Contactar con Cirugía General para valoración de traslado a observación quirúrgica1. |
GANGRENA DE FOURNIER: Fascitis necrotizante polimicrobiana perianal-genital de rápida progresión y alta mortalidad.
| CLÍNICA | DIAGNÓSTICO | DATOS DE ALARMA | ACTITUD |
| – Dolor anal intenso.
– Especial precaución en diabéticos e inmunodeprimidos. – Afectación sistémica con datos de sepsis. |
-I: Celulitis o fluctuación, puede haber placas necróticas con extensión a escroto y olor pútrido.
-T: Normal o doloroso. |
– Datos de sepsis grave:
Hipotensión con TAS<100 mmHg Taquicardia >100 lpm. Obnubilación. |
– Traslado a Observación de Críticos.
– Activación de protocolo Sepsis. – Valoración por Cirugía Genera para realización de cirugía emergente. – Contactar con UCI. |
I = inspección anal. T = tacto rectal.
1 Los pacientes que precisen tratamiento quirúrgico bajo anestesia raquídea/general, precisarán de analítica completa con hemograma, bioquímica y coagulación y valoración por Cirugía General para consensuar el traslado a camas de observación.
TRATAMIENTO EN CONSULTAS, OBSERVACIÓN Y TRATAMIENTO DOMICILIARIO
| PATOLOGÍA | TRATAMIENTO |
| Fisura Anal | – Medidas higiénico-dietéticas1.
– Médico: Analgesia + laxantes + Diltiazem tópico 2% (fórmula magistral) o trinitrato de glicerol tópico 4mg/g 3 veces al día durante 6-8 semanas. – Tratamiento quirúrgico: ELI en casos refractarios al tratamiento médico bajo anestesia raquídea /general2. |
| Crisis Hemorroidal | – Medidas higiénico-dietéticas1.
– Reducción en consulta con solución hiperosmolar (manitol, soluciones con azúcar…) – Médico: Analgesia + laxantes + venotónicos. – Quirúrgico: reducción con ácido hialurónico. |
| Trombosis Hemorroidal Externa | – Medidas higiénico-dietéticas1 + analgesia.
– Si <48h, nódulo único y dolor incapacitante, considerar escisión bajo anestesia local3 aunque no es lo recomendable. |
| Prolapso Rectal | – Reducción en consulta con solución hiperosmolar (manitol, soluciones con azúcar…)
– Medidas higiénico-dietéticas1 + analgesia. – Posible tratamiento quirúrgico urgente si incarceración o datos de alarma a criterio de Cirugía General. |
| Absceso Perianal | – Tratamiento quirúrgico urgente con drenaje bajo anestesia raquídea o general2.
– Antibioterapia en pacientes seleccionados según las guías clínicas. |
| Fístula Perianal complicada | – Tratamiento quirúrgico urgente con drenaje bajo anestesia raquídea o general2.
– Antibioterapia según las guías clínicas del hospital en pacientes seleccionados en los que no haya absceso. |
| Gangrena de Fournier | -Activación del Código Sepsis del Hospital.
– Medidas de soporte. – Antibioterapia de amplio espectro según las guías clínicas del hospital. – Tratamiento quirúrgico emergente con drenaje bajo anestesia raquídea o general2. |
1 Los pacientes que precisen tratamiento quirúrgico bajo anestesia raquídea/general, precisarán de analítica completa con hemograma, bioquímica y coagulación y valoración por Cirugía General para consensuar el traslado a camas de observación.
2 Las medidas higiénico dietéticas corresponden a dieta rica en fibra, ingesta hídrica abundante, agentes que aumentan el bolo fecal, baños de asiento con agua templada tras las deposiciones, evitar papel higiénico, toallitas o irritante locales.
BIBLIOGRAFÍA
- Casal Núñez JE, Roig Vila JV. Enfermedades Anorrectales. Practicum en Coloproctología de la AECP. 1º Edición. Madrid. Editores: de la Portilla de Juan F, García Armengol J, Espín Basany E, Casal Núñez JE. Asociación Española de Coloproctología. 2022.
- Espin Basany E, Roig Vila JV, García-Granero Ximénez E. Proctología. Cirugía AEC. 3º Edición. Madrid. Editores: Parrilla Paricio P, García Granero Ximénez E, Martín Pérez E, Morales Conde S, Navarro Soto S, Targarona Soler EM. Asociación Española de Cirugía. 2022.
- Arroyo A, Montes E, Calderón T, Blesa I, Elía M, Salgado G, García-Armengol J, de-la-Portilla F. Treatment algorithm for anal fissure. Consensus document of the Spanish Association of Coloproctology and the Coloproctology Division of the Spanish Association of Surgeons. Cir Esp (Engl Ed). 2018 May;96(5):260-267. English, Spanish. doi: 10.1016/j.ciresp.2018.02.007. Epub 2018 Mar 8. PMID: 29525120.
- Davis BR, Lee-Kong SA, Migaly J, Feingold DL, Steele SR. The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids. Dis Colon Rectum. 2018 Mar;61(3):284-292. doi: 10.1097/DCR.0000000000001030. PMID: 29420423.
- Varma M, Rafferty J, Buie WD; Standards Practice Task Force of American Society of Colon and Rectal Surgeons. Practice parameters for the management of rectal prolapse. Dis Colon Rectum. 2011 Nov;54(11):1339-46. doi: 10.1097/DCR.0b013e3182310f75. PMID: 21979176.
- Amato A, Bottini C, De Nardi P, Giamundo P, Lauretta A, Realis Luc A, Piloni V. Evaluation and management of perianal abscess and anal fistula: SICCR position statement. Tech Coloproctol. 2020 Feb;24(2):127-143. doi: 10.1007/s10151-019-02144-1. Epub 2020 Jan 23. PMID: 31974827.
- De Simone B, Davies J, Chouillard E, Di Saverio S, Hoentjen F, Tarasconi A, Sartelli M, Biffl WL, Ansaloni L, Coccolini F, Chiarugi M, De’Angelis N, Moore EE, Kluger Y, Abu-Zidan F, Sakakushev B, Coimbra R, Celentano V, Wani I, Pintar T, Sganga G, Di Carlo I, Tartaglia D, Pikoulis M, Cardi M, De Moya MA, Leppaniemi A, Kirkpatrick A, Agnoletti V, Poggioli G, Carcoforo P, Baiocchi GL, Catena F. WSES-AAST guidelines: management of inflammatory bowel disease in the emergency setting. World J Emerg Surg. 2021 May 11;16(1):23. doi: 10.1186/s13017-021-00362-3. PMID: 33971899; PMCID: PMC8111988.
- Ashkar C, Britto M, Carne P, Cheung W, Mirbagheri N. Perianal sepsis in neutropaenic patients with haematological malignancies: the role of magnetic resonance imaging and surgery. ANZ J Surg. 2020 Sep;90(9):1642-1646. doi: 10.1111/ans.15744. Epub 2020 Feb 18. PMID: 32072724.
- van Tol RR, Kleijnen J, Watson AJM, Jongen J, Altomare DF, Qvist N, Higuero T, Muris JWM, Breukink SO. European Society of ColoProctology: guideline for haemorrhoidal disease. Colorectal Dis. 2020 Jun;22(6):650-662. doi: 10.1111/codi.14975. Epub 2020 Feb 17. PMID: 32067353.
- Lewis GD, Majeed M, Olang CA, Patel A, Gorantla VR, Davis N, Gluschitz S. Fournier’s Gangrene Diagnosis and Treatment: A Systematic Review. Cureus. 2021 Oct 21;13(10):e18948. doi: 10.7759/cureus.18948. PMID: 34815897; PMCID: PMC8605831.