Pirla Santiburcio, Natalia
Sanchez García, María
Rodríguez Fernández, Jesús F.
Recomendaciones básicas para los casos de infección de transmisión sexual:
- Buscar coinfección con otras ITS mediante serología: VIH, sífilis, gonococo y Chlamydia. (Ia)
- En mujeres en edad fértil descartar embarazo
- Diagnóstico y tratamiento en parejas sexuales
- Educación sanitaria y asegurar cumplimiento terapeútico. Abstención sexual hasta finalizar tratamiento (una semana si monodosis)
- Importancia epidemiológica: enfermedad de declaración obligatoria
- Derivar a las consultas de ETS en el Duque del Infantado (acudir sin cita en horario de mañana) o a consulta de Enfermedad Infecciosas en la 2ª planta del CDT (pedir cita en administración con el informe de alta de urgencias)
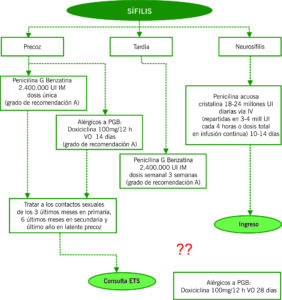
SÍFILIS
Infección producida por Treponema pallidum. Adquisición mediante contacto sexual, trasnplacentaria o por transfusión sanguínea de persona en fase bacteriémica.
Para el diagnóstico mediante serología se evalúan las pruebas treponémicas (FTA-Abs/TPPA) que son positivas toda la vida, y las pruebas no treponémicas o reagínicas (RPR/VDRL) que se correlacionan con la actividad de la enfermedad.
Tabla 1
| CLASIFICACIÓN | CLÍNICA | DIAGNÓSTICO |
| Incubación | 9-90 días
Asintomática |
RPR/VDRL (-)
FTA-Abs/TPPA (-) |
| Sífilis precoz periodo primario | Chancro sifilítico (úlcera en el lugar de inoculación) + adenopatías uni/bilaterales
Indoloro Involuciona en 4-6 semanas |
RPR/VDRL (+/-)
FTA-Abs/TPPA (+) Exudado de úlcera genital |
| Sífilis precoz periodo secundario | 6-8 semanas tras curación de chancro, 3-6 meses si no ha habido chancro
Afectación general con fiebre + lesiones cutáneas (roséola sifilítica, sifílides papulosa, condilomas planos, alopecia) Alta contagiosidad |
RPR/VDRL (+)
FTA-Abs/TPPA (+) |
| Sífilis latente | Precoz: < 1 año tras contacto
Tardía: > 1 año tras contacto Asintomática |
RPR/VDRL (+/-)
FTA-Abs/TPPA (+) |
| Sífilis tardía terciaria | 3-20 años tras contacto
Clínica mucocutánea (gomas), ósea, cardiovascular. |
RPR/VDRL (+)
FTA-Abs/TPPA (+) |
| Neurosífilis | Asintomática, meningitis sifilítica, parálisis general progresiva, tabes dorsal | RPR/VDRL (+)
FTA-Abs/TPPA (+) |
Tabla 2
| FTA-Abs/TPPA + | FTA-Abs/TPPA – | |
| RPR/VDRL + | Sífilis | Otra enfermedad |
| RPR/VDRL – | Sífilis en fase inicial, curada o en fase terciaria | No sífilis o muy precoz |
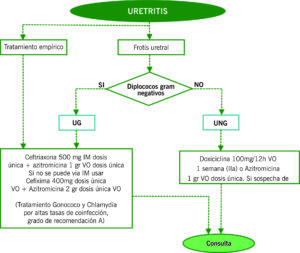
URETRITIS
| DEFINICIÓN | CLASIFICACIÓN | CLÍNICA | DIAGNÓSTICO |
| Inflamación de la uretra debida generalmente a una infección transmitida por vía sexual. | Según etiología:
Uretritis gonocócica (UG) (<25%): Neisseria gonorrhoeae Uretritis no gonocócicas (UNG): Chlamydia trachomatis, Mycoplasma genitalium, Trichomonas vaginalis, Haemophilus spp. |
Secreción uretral mucopurulenta o blanquecina.
Disuria. Prurito uretral. Asintomática sobre todo en mujeres. |
Frotis de la secreción uretral con tinción Gram (> 5 leucocitos PMN/ campo)
PCR para N. gonorrhoeae y Chlamydia (uretra, vagina o faríngeo según historia) Sedimento de orina (si primera orina de la mañana) > 10 leucocitos PMN/campo. |
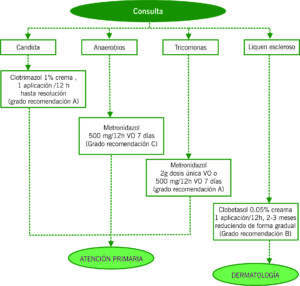
BALANITIS
| DEFINICIÓN | CLASIFICACIÓN | CLÍNICA | DIAGNÓSTICO |
| Inflamación del glande. Suele coexistir con la inflamación del prepucio (balanoprostitis). Factores de riesgo: fimosis y Diabetes Mellitus. | Agudas: pueden ser infecciosas (la más frecuente por Candida, además otros gérmenes) o no infecciosas (traumáticas, irritación, mala higiene, alérgico)
Crónicas: la más frecuente es la balanitis xerótica obliterante (liquen escleroso) |
Sensación de ardor
Prurito Eritema y/o pápula con descamación en collarete |
Cultivo del exudado balanoprepucial |
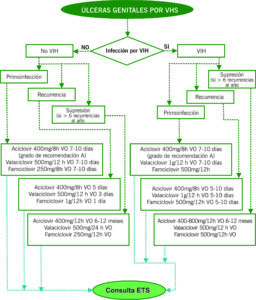
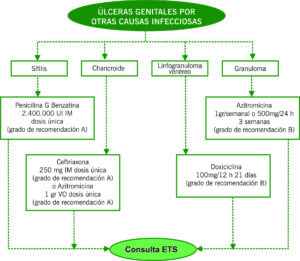
ÚLCERA GENITAL
Lesión con pérdida de continuidad de la piel y/o mucosas, en región genital, que se puede acompañar de inflamación, secreción, dolor y endurecimiento. Es importante hacer una buena anamnesis para diferenciar las causas infecciosas (Tabla 1) de las no infecciosas (traumática, irritativa, exantema fijo medicamentoso, enfermedades sistémicas…). Si largo tiempo de evolución hay que descartar carcinoma ulcerado.
| CLASIFICACIÓN | CLÍNICA | DIAGNÓSTICO |
| VHS (tipo 1 y 2) | Incubación 3-7 días (puede haber liberación asintomática del virus en momento anterior) | VHS (tipo 1 y 2) |
| Sífilis (T. pallidum) | Incubación aproximada 3 semanas
Úlcera única redondeada, superficial. Secreción serosa. Base lisa, roja y brillante. Indurada. No dolorosa. Adenopatías bilaterales no dolorosas |
Serología
Campo oscuro de exudado |
| Chancroide (Haemophilus ducreyi) | Incubación 3-15 días
Úlcera única o múltiple irregulares, excavada con eritema. Secreción purulenta. Base amarillenta y sangrante. Indurada. Dolorosa. Adenopatías unilaterales o bilaterales dolorosas que pueden supurar |
PCR simultaneo con otras enfermedades (VHS, sífilis) (grado de recomendación B)
Cultivo Gram del exudado |
| Linfogranuloma venéreo (Chlamydia trachomatis serotipos L1-L2-L3) | Incubación 3-30 días
Úlcera única herpetiforme, superficial. Secreción variable. Base variable. Indurada. No dolorosa. Adenopatías unilaterales dolorosas |
PCR
Serología |
| Granuloma inguinal o Donovanosis (Klebesiella granulomatosis) | Incubación 2-12 semanas
Úlcera, pápula o nódulo único. Exudado maloliente. Base sangrante. Indurada. No dolorosa. No adenopatías |
Visualización de los cuerpos de Donovan por tinción de Giemsa e histología |
BIBLIOGRAFÍA
- WHO guidelines for the treatment of Neisseria gonorrhoeae. Department of Reproductive Health and Research, World Health Organization. Geneva; 2016 [acceso junio de 2018]. Disponible en: http://www.who.int/reproductivehealth/publications/rtis/gonorrhoea-treatment-guidelines/en/
- WHO guidelines for the treatment of Genital Herpes Simplex Virus. Department of Reproductive Health and Research. World Health Organization. Geneva; 2016 [acceso junio 2018]. Disponible en: http://www.who.int/reproductivehealth/publications/rtis/genital-HSV-treatment-guidelines/en/
- Reparaz J, Ezpeleta C, Polo I, Beristain X, Yanguas JI, Ezcurra R. Atención a pacientes que consultan por sospecha de infección de transmisión sexual en atención primaria. Boletín de Salud Pública de Navarra. [Internet]. 2015;80:1-9 [acceso junio 2018] Disponible en: http://www.navarra.es/NR/rdonlyres/AECCD760-AB2A-4841-818A-FA53478FD6DC/312568/BOL8214.pdf
- Colomo C, Diaz A, Diez M, Ezpeleta G, Fernández E, Junquera ML et al. Infecciones de transmisión sexual: Diagnóstico, tratamiento, prevención y control. Grupo de trabajo sobre ITS. Ministerio de Sanidad e Instituto Carlos III Madrid; 2011. Disponible en: http://www.msssi.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/vigilancia/DocITS2011.pdf
- Polo R, Palacios R, Barberá MJ, Blanco JL, Blanco JR, Camino X et al. Documento de consenso sobre diagnóstico y tratamiento de las infecciones de transmisión sexual en adultos, niños y adolescentes. Grupo de expertos del grupo de estudio de SIDA de la SEIMC (GESIDA), Secretaría del plan Nacional sobre el SIDA (SPNS), grupo de estudio de ITS de la SEIMC (GEITS), grupo español para la investigación de las enfermedades de transmisión sexual de la academia española de Dermatología y Venerología y de la Sociedad Española de Infectología Pediátrica (SEIP) [actualizado marzo 2017, acceso junio de 2018]. Disponible en: http://gesida-seimc.org/wp-content/uploads/2017/06/Documento_de_consenso_sobre_diagnostico_y_tratamiento_de_las_infecciones_de_transmision_sexual_en_adultos_02.pdf
- Saavedra A. Infecciones de transmisión sexual. AMF 2010;6(10):575-583 [acceso junio 2018]. Disponible en: http://amf-semfyc.com/web/article_ver.php?id=162
- Jiménez P, Largo J, Gómez C, Cuadra F. Enfermedades de transmisión sexual. En: Julián A, coordinador. Manual de protocolos y actuación en urgencias. 4ª ed. Toledo: Bayern; 2014. p.825-33.
- Organización Mundial de la Salud. Guías para el tratamiento de las infecciones de transmisión sexual. Informe de un Grupo Científico de la OMS. Ginebra: OMS; 2005 [acceso en junio 2018] Disponible en: http://files.sld.cu/sida/files/2016/06/manejo-de-its_spa.pdf
- Clemente MJ. Infecciones urinarias bajas: cistitis y uretritis. En: Jiménez Murillo L, coordinador. Compendio de medicina de urgencias. Guía terapéutica de bolsillo. 4ª ed. Barcelona: Elsevier; 2017. p.335.
- Vilaseca Canals J, Espinas Boquet J. Guía terapéutica en Atención Primaria. 6ª ed. Barcelona: SEMFYC; 2016.
- Gargallo Moneva V, Hernández Jiménez MP. Infecciones de transmisión sexual. En: Suárez D, Vargas JC, Salas J, Losada I, Miguel B, Pilartxo M et al, editores. Manual de Diagnóstico y Terapéutica Médica. 8ª ed. Madrid: MSD; 2016. p. 659-670