Zambrano Arcentales, Daniel
Federero Fernández, Carmen
Cristobo Sáinz, Pablo
El término de SCA abarca a un conjunto de patologías cuyas características principales es la isquemia aguda del miocardio que se produce cuando hay un desequilibrio entre el aporte y la demanda de oxígeno a una zona del músculo cardíaco. Desde un punto de vista clínico podemos clasificarlo:
- SCASEST – oclusión parcial o completa no permanente de una arteria coronaria epicárdica. Comprende angina inestable y IAMSEST.
- SCACEST – oclusión completa con cese de flujo y necrosis del miocardio.
El dolor torácico es un síntoma que se puede presentar en el 5-10% de las consultas de urgencias. Típicamente se manifiesta como dolor torácico de perfil anginoso con características opresivas, irradiado a brazos, cuello o mandíbula. Puede acompañarse de cortejo vegetativo como diaforesis o náuseas. No se debe olvidar la posibilidad de las presentaciones atípicas (hasta en un 30% de los casos) como dolor epigástrico, síncope o disnea siendo más frecuente en edad avanzada, mujeres o diabéticos.
DIAGNÓSTICO DEL SÍNDROME CORONARIO AGUDO
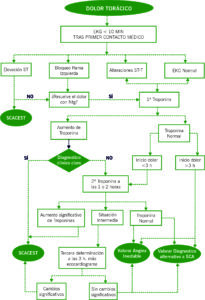
ECG es la principal herramienta diagnóstica. Hay que realizarlo cuanto antes, idealmente, en menos de 10 minutos tras el primer contacto médico. En los pacientes con bloqueo de rama izquierda (BRI), el uso de criterios electrocardiográficos específicos (criterios de Sgarbossa) puede ayudar a identificar a los pacientes candidatos a coronariografía inmediata. Los pacientes con sospecha clínica alta de isquemia miocárdica y BRI deben recibir la misma atención que los pacientes con IAMCEST, independientemente de si el BRI se conocía previamente.
Exploración física: Suele ser normal, pero es imprescindible para descartar complicaciones como inestabilidad hemodinámica o insuficiencia cardiaca.
Marcadores de Daño Miocárdico: Es fundamental la determinación de la troponina T o I, que son las de mayor especificidad y sensibilidad. Si la presentación clínica es compatible con isquemia miocárdica, la elevación dinámica de troponinas cardiacas por encima del percentil 99 de individuos sanos indica infarto de miocardio.
Sus niveles ascienden a partir de las 3 primeras horas y deben repetirse. Se recomienda usar el algoritmo de 0h/1h (la mejor opción, toma de muestras de sangre a las 0h y 1h del contacto en urgencias) o el algoritmo de 0h/2h (segunda opción, toma de muestras de sangre a las 0h y 2h). Según el resultado obtenido descartaremos o confirmaremos el diagnóstico inicial de IAMSEST.
Algoritmo: Evaluación de dolor torácico en función del electrocardiograma.
MANEJO DEL SÍNDROME CORONARIO AGUDO
Medidas iniciales:
- Monitorización electrocardiográ
- Acceso a un desfibrilador y medidas de soporte vital.
- Nitritos por vía sublingual o intravenosos si dolor.
- Oxigenoterapia si sat02 < 90%. NO ES NECESARIO CON BUENA SATURACIÓN.
- Morfina (iv o subcutánea) si persistencia del dolor a pesar de nitratos.
- Doble antiagregación plaquetaria: AAS + Clopidorgrel/prasugrel/ticagrelor según algoritmo de tratamiento antitrombotico posterior.
- Anticoagulación (HEPARINAS PREFERENTEMENTE).
- Betabloqueantes si no hay contraindicaciones para su uso.
- IECA/ARAII si no hay contraindicaciones para su uso.
- Estatinas.
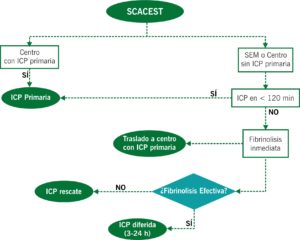
Algoritmo: SCACEST. Estrategia de reperfusión precoz y traslado del paciente a UCI o Unidad Coronaria.
SCASEST: Los objetivos son el control de la isquemia y la estabilización clínica. Es fundamental la estratificación del riesgo del paciente, con vistas a determinar el pronóstico y la mejor estrategia terapéutica. La escala más aceptada y recomendada por las guías europeas para evaluar el riesgo trombótico es la escala GRACE y para el riesgo de hemorragia, se usa la escala CRUSADE:
| SCASEST | ||
| Riesgo muy alto/ inestabilidad
Unidad coronaria ICP urgente |
Riesgo Alto (GRACE>140)
Unidad coronaria ICP precoz < 24h |
Riesgo intermedio/bajo (GRACE < 140)
Hospitalización convencional ICP diferida > 72h |
| ESCALA GRACE (0-258) | ||||
| Edad (años) | Frecuencia Cardiaca | TA sistólia (mmHg) | Creatina (mg/dl) | Clase de Killip |
| Rango Puntos | Rango Puntos | Rango Puntos | Rango Puntos | Rango Puntos |
| 40-49 18 | <70 0 | <80 63 | ≤0.39 2 | Clase I 0 |
| 50-59 36 | 79-89 7 | 80-99 58 | 0.4-0.79 5 | Clase II 21 |
| 60-69 55 | 90-109 13 | 100-119 47 | 0.8-1.19 8 | Clase III 43 |
| 70-79 73 | 110-149 36 | 120-139 37 | 1.2-1.59 11 | Clase IV 64 |
| ≥ 80 91 | 150-199 36 | 140-159 26 | 1.6-1.99 14 | |
| ≥200 46 | 160-199 11 | 2.-3.99 23 | ||
| ≥200 0 | ||||
| Paro Cardiorrespiratorio al ingreso: 43 | ||||
| Elevación de las enzimas cardíacas: 15 | ||||
| Desviación de segmento ST: 30 | ||||
| PARÁMETROS UTILIZADOS EN LA ESCALA DE GRACE |
| Edad (años): <40=0, 40-49=18, 50-59=36, 50-59=55, 70-79=73, >80=91 |
| TAS (mmHg): <80=53, 80-99=58, 100-119=47, 120-139=37, 140-159=26,150-199=11, >200=0 |
| Clase Killip: I=0, II=21, III=43, IV=64 |
| Frecuencia cardiaca (lpm): <70=0, 70-89=7,90-109=13, 110-149=23, 150-199=36, >200=46 |
| Creatinina (mg/dl): 0-34=2, 35-70=5, 71-105=8, 106-140=11, 141-176=14,177-353=23, ≥354=31 |
| Parada cardiaca al ingreso: 43
Marcadores cardiacos altos: 15 |
| Desviación del segmento ST: 30 |
| Riesgo BAJOS≤108. Riesgo INTERMEDlO=109-140. Riesgo ALTO>140 |
Tratamiento antitrombótico
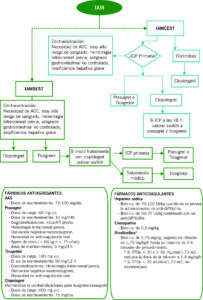
Los fármacos antitrombóticos, antiagregantes plaquetarios y anticoagulantes representan la piedra angular del tratamiento del SCA, mejorando el pronóstico de los pacientes. Por todo ello, es esencial conocerlos y valorar con precisión la relación riesgo/beneficio para elegir la mejor opción en cada paciente (“Algoritmo de manejo de fármacos antiplaquetarios en SCA”).
Algoritmo de manejo de fármacos antiplaquetarios en SCA.
Figura 3: Algoritmo de manejo de fármacos antiplaquetarios en SCA.
Bibliografía
- Ibáñez, Borja, et al. «Guía ESC 2017 sobre el tratamiento del infarto agudo de miocardio en pacientes con elevación del segmento ST.» Revista Española de Cardiología 70.12 (2017): 1082-e1.
- Bueno, Héctor, et al. «Actualización ESC 2017 sobre el tratamiento antiagregante plaquetario doble en la enfermedad coronaria, desarrollada en colaboración con la EACTS.» Revista Española de Cardiología 71.1 (2018): 42-e1.
- Roffi, Marco, et al. “Guía ESC 2015 sobre el tratamiento de los síndromes coronarios agudos sin elevación persistente del segmento ST”. Revista Española Cardiología. 2015;68:1125.e1-e64 – Vol. 68 Núm.12
- Bernárdez LF, Romero L, Cinza S. Síndrome coronario agudo. En: Cinza Sanjurjo S, Rey Aldana D, editores. Manual de manejo y tratamiento de pacientes con patologías médicas agudas y urgentes. ResiUrgencias. Madrid: Ediciones SEMERGEN (1ª ed); 2016. P. 66-72. ISBN: 978-84-617-5172-3.
- Marzal D, López-Sendón JL, Roldan I. Proceso asistencial simplificado del síndrome coronario agudo” Sociedad Española de Cardiología; 2015. ISBN: 978-84-608-1746-8