Oyarzabal Illaramendi, Julene
Caballero Valderrama, María de Regla
Pérez Ruz, Rocío
| DEFINICIÓN | CLÍNICA | DIAGNÓSTICO |
| Cese brusco, inesperado y potencialmente reversible del latido cardiaco y de la respiración espontánea. |
Inconsciencia + Apnea + Ausencia de signos de circulación. |
Falta de respuesta (al gritar y sacudir a la víctima).
Ausencia de respiración (al ver, oír y sentir ésta). Ausencia de pulso central (preferentemente carotídeo). |
El manejo de una Parada Cardiorrespiratoria (PCR) en el adulto, en Europa, está definido por el European Resuscitation Council (ERC), que, en sus últimas recomendaciones, contempla dos algoritmos:
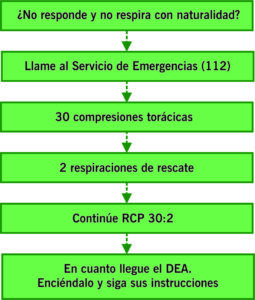
- Algoritmo de Soporte Vital Básico y Desfibrilación Externa Automatizada (SVB y DEA): para el manejo de la PCR cuando no se dispone de otro material que un desfibrilador externo automatizado (DEA).
- Algoritmo de Soporte Vital Avanzado (SVA): para el manejo de la PCR cuando se dispone de todo el material de SVA.
En nuestro Servicio de Urgencias, hay disponible material de SVA en sus dos áreas: Consultas y Observación, por lo que, en ambas, existe la posibilidad de aplicar el Algoritmo de SVA, aunque es conveniente contemplar también el algoritmo de SVB/DEA.
Algoritmo de SVB y DEA del ERC:
Es nuestro Servicio de Urgencias no se dispone de desfibriladores externos automatizados; por lo tanto, las acciones a implementar de este algoritmo (compresiones torácicas con/sin ventilaciones de rescate) se llevarán a cabo siempre que acontezca una PCR fuera de los espacios monitorizados del Servicio (consultas, salas de espera, pasillos…) o en la Unidad de Observación-Sillones, en tanto que se traslada al paciente a la sala de paradas o la unidad de críticos.
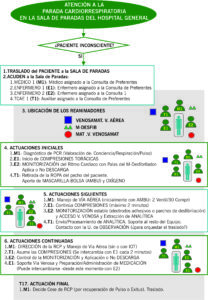
Una vez identificada la PCR en la Sala de paradas o en el área de observación, se procede a aplicar el algoritmo de SVA. Es fundamental la actuación de un trabajo en equipo constituido, deseablemente por entre 3 y 5 personas, con los roles de cada interviniente designado y verbalizado y con un claro líder identificado.
El algoritmo a continuación, podría ser un ejemplo de cómo colocarse en una situación de reanimación.
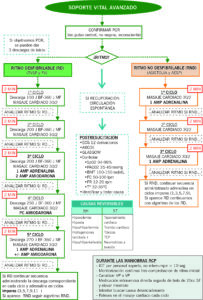
ALGORITMO SOPORTE VITAL AVANZADO:
** USO DE BICARBONATO EN PCR Y POSTPARADA **
El bicarbonato a dosis de 1-2 mEq/kg tiene indicaciones específicas y no debe usarse indiscriminadamente en todos los casos de PCR. En la fase post-resucitación debe usarse de acuerdo con los resultados de la gasometría. La rápida corrección del pH en la PCR se logra al eliminar el exceso de CO 2 con ventilación y compresiones eficaces.
Recomendaciones del uso de bicarbonato:
- Acidosis metabólica severa (pH < 7,1 o EB < 10): BOLO INICIAL à calcular el déficit, pasar la mitad o un tercio en “bolo” 10 minutos y continuar con infusión en ritmo lento 1mEq/kg/min
- Hiperpotasemia: BOLO INICIAL DE 1 mEq/Kg
- Intoxicaciones por tricíclicos y salicilatos: BOLO INICAL de 1-2 mEq/Kg NaHCO3 1molar iv, pasando luego a concentraciones 1/6 M hasta conseguir un pH 7.5-7.55.
- Paciente intubado y ventilado en el que no se logra reinstaurar latido efectivo
- Pacientes hipóxicos con acidosis metabólica
** Debe haber K >3.5 meq/L si se infunde bicarbonato por riesgo a hipopotasemia por arrastre intracelular**
FORMULA CÁLCULO DÉFICIT BICARBONATO:
0.2 x peso (Kg) x (HC03- deseado –HC03 – real) = XX mEq de HC03 – necesario
Ej: 70 kg, HC03 6 mEq real, HC03 24 mEq deseado : 252mEq/L necesarios
ATENCIÓN AL PACIENTE POST PARADA Y CUIDADOS POSTREANIMACION CARDIOPULMONAR
A) ATENCIÓN AL PACIENTE POST PARADA
La aplicación del Algoritmo de SVA exige considerar, en el momento oportuno, la ubicación final del paciente. Éste va a depender de donde se produce la atención con técnicas de SVA del paro cardiaco:
- Si sucede fuera de la Unidad de Observación-Camas o de la Sala de Paradas (Consulta, Unidad de Observación-Sillones, pasillo, etc.), como se ha reflejado antes, el paciente será trasladado a una de éstas en cuanto sea viable.
- Si acontece en la Sala de Paradas, el destino final del paciente dependerá del resultado de las actuaciones:
- Si la víctima recupera pulso, se trasladará a la Unidad de Críticos del área de Observación.
- Si la víctima fallece, permanecerá en la Sala de Paradas hasta la retirada del cuerpo siguiendo los cauces habituales.
- Si tiene lugar en la Unidad de Observación-Camas, el destino final del paciente dependerá del resultado de las actuaciones:
- Si la víctima recupera pulso, se trasladará (si no estaba ya ahí) a la Unidad Críticos y se contactará con la UCI para consensuar su traslado.
- Si la víctima fallece, se trasladará a un box de aislamiento, si está disponible, hasta la retirada del cuerpo siguiendo los cauces habituales.
- Si la muerte es de causa desconocida o violenta, NO se deberá firmar el parte de defunción hasta la llegada del juez de guardia.
B) CUIDADOS POSTREANIMACION CARDIOPULMONAR
- OPTIMIZAR VENTILACIÓN Y OXIGENACIÓN.
- Asegurar vía aérea (IOT, VMK…).
- Sat02 94-97% y PaC02 40-45 mmHg.
- Elevar cabecero 30o, si tolerancia, para evitar edema cerebral, aspiraciones.
- Hipoxemia como hipercapnia aumentan probabilidad de una posterior de PCR y contribuye a lesión cerebral secundaria.
- Capnógrafo si se dispone.
- CONTROL CIFRAS TENSIONALES – EVITAR HIPOTENSIÓN (PAS > 90mmHg)
- Bolo de líquidos IV: SSF 0,9 % o Ringer Lactato. La cantidad a administrar será de 1 a 2 litros.
- Perfusión de agentes vasoactivos para lograr una PAS mínima de 90 mmHg o una PAM mínima de 65 mmHg.
- Adrenalina en infusión IV continua: de 0,1 a 0,5 mcg/kg/minuto (en adultos de 70 kg: 7-35 mcg por minuto).
- Noradrenalina en infusión IV continua: de 0,1 a 0,5 mcg/kg/minuto (en adultos de 70 kg: 7-35 mcg por minuto).
- Dopamina en infusión IV continua: de 5-10 mcg/kg/minuto.
- Monitorización constante de TA, FC y electrocardiográficas.
- PREVENCIÓN DAÑO NEUROLOGICO-MET
- Implantación de Manejo específico de Temperatura (MET). Es la única intervención que ha demostrado mejorar la recuperación neurológica.
- Seleccionar y mantener una temperatura objetivo constante comprendida entre 32oC y 36oC durante al menos 24 horas.
- Las temperaturas axilar u oral no son adecuadas para determinar los cambios de la temperatura central.
- Las convulsiones y miclonias requieren un tratamiento inmediato, destacar clonazepam como fármaco más efectivo para mioclonias, aunque el valproato, levetiracetam y propofol también pueden ser efectivos para ambas.
- TRATAR CAUSAS DESENCADENANTES
- Realizar ECG 12 derivaciones gasometría post-reanimación, glucemias…
- Angiografía coronaria emergente si SCACSET o sospecha fundada de IAM.
- 5H y 5T: Hipoxemia, Hipo HiperK, Acidosis, Hipo/Hipertermia, Hipovolemia Taponamiento cardiaco, trombo cardiaco, TEP, Neumotórax a tensión, Tóxico-metabólico.
- SEDACION Y BLOQUEO NEUROMUSCULAR
- Si después de 5-10 minutos de recuperar latido tras PCR el paciente, no muestra signos de despertar adecuados, puede requerir VM y sedación/analgesia/relajación muscular.
- Normalmente se usan las benzodiacepinas o propofol como sedante, opiáceos como analgesia, por ejemplo:
- PROPOFOL (bolos de 1.5-2mg/kg y mantenimiento 1-5 mg/kg/h
- REMIFENTANILO (0.025-0.25mg/kg/min)
- CISATRACURIO (bolo 0.3-0.6 mg/kg y mantenimiento 2.5-3.2 mg/kg/min)
BIBLIOGRAFÍA
- Moreno-Urgencias y Emergencias EP. Retorno de la circulación espontánea y cuidados posparo cardiaco Urgencias y Emergencias. Elena Plaza Moreno – Urgencias y Emergencias; 2018. https://www.urgenciasyemergen.com/retorno-de-la-circulacion-espontanea-y/
- Jimenez Murillo L, Montero Perez FJ, editores. Medicina de Urgencias Y Emergencias. 6a ed. Elsevier; 2018.
- Guías y Recomendaciones en RCP – SEMES RCP Semesrcp.org. https://www.semesrcp.org/guias-en-rcp/
- Vazquez Lima M. J CCJR. GUIA DE ACTUACION EN URGENCIAS 5o EDICION. EDITORIAL MEDICA PANAMERICANA; 2017.
- Cuidados postparada.Madrid.es.https://www.madrid.es/ficheros/SAMUR/data/301a.htm