Martín Marín, Pablo
Sánchez González, Virtudes
Esteve Ruiz, Iris
La insuficiencia cardiaca es la primera causa de hospitalización en mayores de 65 años con una tasa de mortalidad elevada intrahospitalaria, del 4-10% en las series registradas.
Puede presentarse como IC de debut o como IC crónica descompensada.
El retraso en el diagnóstico incrementa las tasas de mortalidad y eventos adversos.
Por tanto, los pilares de su manejo en urgencias son el diagnóstico precoz del cuadro, el tratamiento temprano y dirigido según el estado hemodinámico, y la detección factores precipitantes.
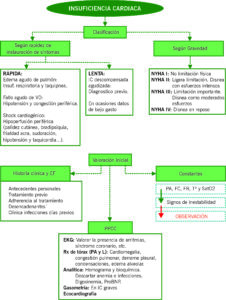
VALORACIÓN INICIAL
MONITORIZACIÓN DE CONSTANTES
Inicialmente debemos comprobar la estabilidad clínica y hemodinámica del paciente (PA, FC, FR, Tº, SatO2).
HISTORIA CLÍNICA Y EXPLORACIÓN FÍSICA
Valorar los antecedentes personales, tiempo de instauración de síntomas, cambios de tratamiento en días previos.
Así mismo, interrogar sobre posibles transgresiones dietéticas, clínica infecciosa, etc.
Presencia de soplos, y de 3er y 4o ruidos. Crepitantes respiratorios y uso de musculatura abdominal. Muy específica la presencia de RHY y distensión yugular. También edemas periféricos con fovea.
PRUEBAS COMPLEMENTARIAS
- Electrocardiograma (ECG) es útil para identificar enfermedades cardiacas subyacentes y factores desencadenantes potenciales (FA rápida, isquemia miocárdica aguda).
- Analítica:
- Hemograma (descartar anemia e infecciones como posibles factores desencadenantes)
- Bioquímica (glucemia, iones, perfil renal). NT-ProBNP: si < 400 dco de IC poco probable; si > 2000 alta probabilidad de IC. ¡OJO con la edad! Se modifican los puntos de corte: <50 años: >450; 50-75: >900; >75 años: >1800
- Según la sospecha etiológica, se ampliará el estudio con coagulación y marcadores de daño miocárdico. Si el paciente toma digoxina, es conveniente hacer una digoxinemia.
- En pacientes con sospecha de shock cardiogénico. Gasometría venosa/arterial con valor de láctico y pH (identificar pacientes con hipoperfusión periférica con valores láctico >1,8)
- Radiografía de tórax (PA y lateral) es útil para detectar cardiomegalia, congestión pulmonar, redistribución vascular, edema intersticial (líneas B de Kerley), edema alveolar (patrón en “alas de mariposa”) y derrame pleural. Puede evidenciar la presencia de enfermedad o infección pulmonar que podría causar o contribuir a la disnea. Los hallazgos de la radiografía de tórax sólo tienen un valor predictivo de IC cuando haya signos y síntomas típicos de esta enfermedad.
- Ecocardiografía: en urgencias sólo necesario en pacientes con inestabilidad hemodinámica (especialmente en shock cardiogénico) y en pacientes con sospecha de alteraciones cardiacas estructurales o funcionales que pueden ser potencialmente mortales (complicaciones mecánicas, regurgitación valvular aguda, disección aórtica). La ecografía pulmonar puede ayudar al diagnóstico con la identificación de 3 o más líneas B en 2 o más campos.
ETIOLOGÍA
La búsqueda etiológica es fundamental en el manejo en URG de estos pacientes, y ha de trabajarse de forma simultanea desde el inicio del ingreso.
Situación de shock cardiogénico y/o insuficiencia respiratoria: Iniciar tratamiento con inotropos y asistencia ventilatoria y circulatoria. Paralelamente buscar desencadenante:
- Cardiopatía isquémica.
- Crisis/emergencia hipertensiva.
- Arritmias (principalmente FA).
- Complicación mecánica de SCA.
- Embolismo pulmonar.
- Infecciones.
- Taponamiento.
CLASIFICACIÓN
En un servicio de urgencias es recomendable realizar una clasificación funcional teniendo en cuenta el estado hemodinámico, la rapidez de progresión de síntomas y el grado de congestión.
TRATAMIENTO IC MODERADA-GRAVE
| TRATAMIENTO IC MODERADA-GRAVE | |
| HIPERTENSO Y CONGESTIVO | HIPOTENSO Y CONGESTIVO |
|
|
|
|
| IC leve-moderada | En pacientes que no cumplan criterios de ingreso en planta/obs/stc:
Modificación del tratamiento al alta, aumento de diuréticos. Indicar revisión por su médico de familia 48-72h posteriormente. Explicar signos y síntomas de alarma por los que debería volver a consultar. |
| TRATAMIENTO AL ALTA | Régimen claro y detallado de tratamiento diurético valorando aumento con respecto al previo. Evitar alta sin descongestión óptima.
Inicio o reinicio de tratamiento estándar (betabloqueantes/IECA o ARNI/ ARM/ Isglt2). Priorizar inicio de betabloqueantes. Preferible si tolera, dosis baja de cada fármaco. Manejo de las comorbilidades: anemia, déficit de hierro, alteraciones metabólicas, consumo de fármacos cardiotóxicos… Revisión precoz en 1-2 semanas en consultas de CARE de Cardiología (Si FEVI reducida) o UCAMI (FEVI preservada). |
CRITERIOS DE INGRESO EN PLANTA DE IC LEVE-MODERADA.
A pesar de que no existen criterios uniformes, requieren ingreso hospitalario paciente con insuficiencia cardiaca que cumplan al menos uno de los siguientes criterios:
- Progresión de clase funcional a pesar de tratamiento.
- Criterios de inestabilidad hemodinámica.
- Insuficiencia Respiratoria (PAO2<60) acompañada o no de hipercapnia.
- Anasarca.
- Derrame pleural masivo.
- Insuficiencia cardiaca refractaria a tratamiento ambulatorio oral.
- Evidencia o sospecha de TEP, neumonía, EPOC agudizado o FRA.
- Evidencia o sospecha de IAM o Angina Inestable.
- Evidencia o sospecha de intoxicación digitálica.
- Arritmia grave o síncope.
- Insuficiencia Cardiaca en la que no se logre reconocer o controlar la causa precipitante.
- Inadecuado soporte social y no posibilidad de un óptimo seguimiento ambulatorio.
Si no se cumplen los criterios previamente referidos, se pueden usar SCORES validados como MEESSI Y EHMRG para identificar a los pacientes de bajo riesgo, que podrían ser candidatos a un alta directa o precoz (tras 12-24h) desde el servicio de urgencias.
El ingreso se realizará en las Unidades de Cardiología o Medicina Interna según las características específicas de cada paciente. En caso de inestabilidad hemodinámica o
insuficiencia respiratoria no resueltas tras abordaje inicial se contactará con Cardiología y/o UCI.
CRITERIOS DE INGRESO EN INGRESO EN SILLONES (STC)
- Pacientes con IC Aguda NYHA III que precisen administración de algún tratamiento concreto para conseguir corregir su descompensación (diuréticos IV, por ejemplo) y/o que precisen permanecer cierto tiempo para el desarrollo de pruebas complementarias concretas mientras se administra dicho tratamiento.
- Pacientes con exacerbación de los síntomas de carácter leve que podrían beneficiarse de un alta directa, tras la administración de varias dosis de diuréticos y reajuste de su medicación habitual, que puedan permanecer en un sillón.
- Pacientes que reúnan los criterios para ser hospitalizados y que se encuentren estables desde el punto de vista clínico, en caso de no disponibilidad de cama en dicho servicio o a la espera de la misma.
CRITERIOS DE INGRESO EN INGRESO EN OBSERVACIÓN (OBS)
- Todos los pacientes que deben quedar ingresados en planta y que precisen tratamientos concretos para su estabilización antes de su ingreso en dichas zonas, que su situación clínica o basal, les impida desplazarse y/o sentarse.
- Pacientes con IC descompensada cuya resolución sea factible con los medios diagnósticos y terapéuticos disponibles en este nivel.
- Pacientes con criterios de ingreso en UCI en caso de no disponibilidad de camas en dicho servicio.
- Pacientes en situación de últimos días con IC terminal que se considere que deban ingresar para tratamiento paliativo –sedación y analgesia-, cuando se hayan desestimado otras opciones terapéuticas y su fallecimiento se estime inminente.
- Pacientes con IC grave / EAP.
BIBLIOGRAFÍA
- McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Bohm M, Burri H, Butler J, Čelutkienė J, Chioncel O, Cleland JGF, Coats AJS, Crespo-Leiro MG, Farmakis D, Gilard M, Heymans S, Hoes AW, Jaarsma T, Jankowska EA, Lainscak M, Lam CSP, Lyon AR, McMurray JJV, Mebazaa A, Mindham R, Muneretto C, Francesco Piepoli M, Price S, Rosano GMC, Ruschitzka F, Kathrine Skibelund A; ESC Scientific Document Group. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021 Sep 21;42(36):3599-3726. doi: 10.1093/eurheartj/ehab368. Erratum in: Eur Heart J. 2021 Oct 14;: PMID: 34447992.
- Douglas L. Mann, Douglas P. Zipes, Peter Libby, Robert O. Bonow ; founding editor and online editor Eugene Braunwald. Braunwald’s Heart Disease : a Textbook of Cardiovascular Medicine. Philadelphia, PA :Elsevier/Saunders, 2015.