García Bengoa, Estíbaliz
Rodríguez Fernández, Jesús F.
Amodeo Arahal, Mª Cristina
La meningitis es un proceso inflamatorio que afecta las leptomeninges (aracnoides, piamadre) y líquido cefaloraquídeo (LCR que contienen. Pueden ser de etiología infecciosa o no infecciosa.
Generalmente, en el caso de las meningitis bacterianas, el comienzo suele ser agudo con síntomas característicos (cefalea, fotofobia, rigidez de nuca), pleocitosis con predominio polimorfonuclear en LCR.
Menos frecuentemente pueden estar causadas por bacterias no piógenas (Brucella spp., Mycobacterium tuberculosis, Treponema pallidum, Leptospira spp., Borrelia spp…), virus, hongos y parásitos. Éstas tienen un curso subagudo-crónico con pleocitosis de predominio linfocitario en LCR.
Es una causa importante de morbimortalidad a nivel mundial. En el mundo occidental la incidencia es de 2,5/100.000/año, la mortalidad del 25 % y las secuelas neurológicas del 21-28 %.
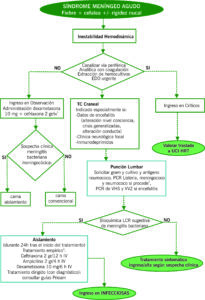
La meningitis aguda bacteriana es una urgencia médica. Se debe iniciar tratamiento en menos de 30 minutos desde la sospecha clínica. El retraso del tratamiento se asocia a un aumento de la morbimortalidad.
El germen causal de la meningitis bacteriana puede ser relativamente predecible si tenemos en cuenta la edad del paciente, factores predisponentes, enfermedades de base y estado inmunológico.
ETIOLOGÍA Y CRITERIOS DIAGNÓSTICOS
| EDAD | BACTERIAS MÁS FRECUENTES |
| 1 mes | S. agalactiae, Klebsiella spp., L. monocytogenes, E. coli. |
| 1-23 meses | S. pneumoniae, N, meningitidis, S. agalactiae, H. influenzae*, E.coli. |
| 2-50 años | S. pneumoniae, N, meningitidis. |
| >50 años | S. pneumoniae, N, meningitidis, L. monocytogenes, enterobacterias. |
* Infrecuente desde la introducción de la vacuna
| FACTOR PREDISPONENTE | BACTERIAS MÁS FRECUENTES |
| Fractura base cráneo | S. pneumoniae, H. influenzae, S. pyogenes. |
| TCE prenentante | S. aureus, SCN, P aeruginosa y otros BGN. |
| Post-neurocirugía | S aureus, SCN, BGN nosocomiales (P. aeruginosa, A. baumanii). |
| Fístulas de LCR | S. pneumoniae, H. influenzae, BGN nosocomiales (P. aeruginosa, A. baumanii). |
| Derivaciones de LCR | S aureus, SCN, BGN nosocomiales, P. acnes. |
| Esplenectomía | S. pneumoniae, H. influenzae, N. meningitidis. |
| Inmunosupresion | L. monocytogenes, BGN. |
| CRITERIOS CLÍNICOS |
Menor expresividad clínica en edades extremas de la vida:
|
| Síndrome meníngeo: síndrome febril (90%), cefaleas (80%), rigidez de nuca. |
| Lesión difusa SNC: Alteración de conciencia (95%), cambios de personalidad (80%), crisis epilépticas generalizadas (60%). |
| Clínica neurológica focal: crisis comiciales (60%) y focalidad neurológica (40%), alteración del lenguaje. |
| CRITERIOS LICUORALES |
| LCR turbio, con pleocitosis (100 – >10.000 células) de predominio polimorfonuclear (>50%).
En pacientes tratados con antimicrobianos, las alteraciones son menores. |
| Hiperproteinorraquia (100-500 mg/dl).
En valores elevados, sospechar etiología tuberculosa. |
| Hipoglucorraquia (cociente glucosa LCR/glucemia< 0.4, sensibilidad 80%, especificidad 98%). |
| CRITERIOS MICROBIOLÓGICOS |
| Tinción de Gram de LCR: 60-90% positividad (menor si tratamiento antibiótico previo). |
| Cultivo positivo LCR: 70-85%. |
| Detección antígenos bacterianos: H.influenza b(78-100%); N.meningitidis (50-93%), S. pneumoniae (67-100%) y S. agalactiae (69-100%). |
| Reacción en cadena de la polimerasa (RCP) semianidada. Sensibilidad y especificidad elevadas (90-98%). Permite la identificación de N. meningitidis, S. pneumoniae, S. agalactiae, H. influenzae y L. monocytogenes. |
| RCP de amplio espectro (frente a genes 16S y 23S rARN) permite excluir el diagnóstico de meningitis aguda bacteriana (100% sensibilidad, 98,2% especificidad). |
| PRUEBAS DIAGNÓSTICAS | |
| PUNCIÓN LUMBAR:
(TC) previo en pacientes con factores de riesgo:
Inmunosupresión Historia de enfermedad SNC conocida. Crisis comicial. Papiledema. Alteración del nivel de conciencia. Déficit neurológico. |
Esencial para el diagnóstico de meningitis, permitiendo establecer el diagnóstico de infección del SNC y diferenciar las infecciones bacterianas de las no bacterianas.
En ningún caso la realización de la prueba de imagen demorará el inicio del tratamiento antimicrobiano. |
Contraindicaciones:
|
|
| Bioquímica y celularidad.
Tinción de Gram y cultivos siempre. Detección antígenos bacterianos (aglutinaciones). RCP según sospecha clínica. |
|
| OTRAS MUESTRAS MICROBIOLÓGICAS |
| Hemocultivos. Son positivos en el 50-80% casos. |
| Cultivos de lesiones cutáneas y posibles focos de origen. |
| ANALÍTICA GENERAL |
| Hemograma, fórmula, recuento.
Estudio de coagulación. Bioquímica básica, renal y hepática. Equilibrio ácido-base. |
Hallazgos en el LCR en las meningitis bacterianas y meningitis virales
| NORMAL | MENINGITIS BACTERIANAS | MENINGOENFEFALITIS VIRALES | |
| Presión de apertura | 5-19.5 cm H2O. | >20 cm H2O. | Normal o min. elevación 10-1.000 cel/mm3 (34% PMNn) 50-100 mg/dL. |
| Recuento celular | < 5cel/mm3 (15% PMNn) 15-50 mg/dL. | 1.000-10.000 cel/mm3 (86% PMNn) 100-500 mg/dL. | Normal
o 20-40 mg/dL. |
| Proteínas | 45-80 mg/dL. | <20-40 mg/dL. | Normal. |
| Glucosa | >0.5 | <0.4 | Normal ó min. elevación 10-1.000 cel/mm3 (34% PMNn) 50-100 mg/dL. |
| Relación glucosa LCR/plasma | < 5cel/mm3 (15% PMNn) 15-50 mg/dL | >20 cm H2O | Normal
o 20-40 mg/dL. |
TRATAMIENTO EMPÍRICO
Debe realizarse teniendo en cuenta la tinción de Gram, y en el caso de no tenerla, los gérmenes más probables en relación con la edad y factores predisponentes.
Ver guía prioam: http://guiaprioam.com/
| EDAD | ETIOLOGÍA | ANTIBIÓTICO EMPÍRICO |
| Neonatos y lactantes < 3 meses. | Streptococcus spp. grupo B, E. coli, L. monocytogenes. | Ampicilina + Meropenem. |
| 14– 50 años. | S. pneumoniae, N. meningitidis. | Cefotaxima o Ceftriaxona
(± Vancomicina). |
| >50 años. | S. pneumoniae, N. meningitidis, L. monocytogenes,bacilos gramnegativos. | Cefotaxima o Ceftriaxona+ Ampicilina (± Vancomicina). |
| FACTORES PREDISPONENTES | ETIOLOGÍA | ANTIBIÓTICO EMPIRICO |
| Sinusitis, otomastoiditis. | S. pneumoniae, H. influenzae, N. meningitidis,bacilos gramnegativos. | Cefotaxima o Ceftriaxona
(± Vancomicina)1. |
| Inmunosupresión y pacientes oncológicos. | S. pneumoniae, L. monocytogenes, bacilos gramnegativos. | Cefotaxima o Ceftriaxona+ Ampicilina (± Vancomicina). |
| Esplenectomía, alcoholismo, cirrosis. | S. pneumoniae, H. influenzae, N. meningitidis. | Cefotaxima o Ceftriaxona
(± Vancomicina). |
| FACTORES PREDISPONENTES | ETIOLOGÍA | ANTIBIÓTICO EMPIRICO |
| Traumatismo craneal. | S. pneumoniae, H. influenzae, S. pyogenes. | Traumatismo craneal. |
| Post-neurocirugía. | Staphylococcus spp., bacilos gramnegativos nosocomiales. | Ceftazidima o Cefepima o Meropenem + Vancomicina. |
| Asociadas a shunts. | Staphylococcus spp., bacilos gramnegativos nosocomiales, P. acnés. | Ceftazidima o Cefepima o Meropenem + Vancomicina. |
| Fistula de LCR. | S. pneumoniae, H. influenzae, S. aureus, S. epidermidis,bacilos gramnegativos. | Meropenem o Cefepima o Ceftazidima + Vancomicina. |
| TINCIÓN GRAM | ETIOLOGÍA | ANTIBIÓTICO EMPÍRICO |
| Diplococos GP | S. pneumoniae. | Cefotaxima o Ceftriaxona
(± Vancomicina). |
| Cocos grampositivos en cadena | S. aureus, S. epidermidis. | Cloxacilina y/o Vancomicina ± Rifampicina. |
| TINCIÓN GRAM | ETIOLOGÍA | ANTIBIÓTICO EMPÍRICO |
| Cocobacilos gramnegativos. | H. influenzae. | Cefotaxima o Ceftriaxona. |
| Diplococos gramnegativos. | N. meningitidis. | Cefotaxima o Ceftriaxona. |
| Bacilos gramnegativos. | H. influenzae y otros bacilos gramnegativos. | Meropenem o Cefepima o Ceftazidima. |
| Bacilos grampositivos. | L. monocytogenes. | Ampicilina ± Gentamicina. |
* En caso de duda de estar ante una meningoencefalitis viral, sobre todo por el virus del herpes simple (VHS), añadir aciclovir a dosis de 10 mg/kg/8h diluido en 250 ml de suero fisiológico a pasar en 60 minutos hasta establecer un diagnóstico definitivo.
* En los pacientes con meningitis causada por Meningococo, Haemophilus o virus de la parotiditis, se deben adoptar medidas de aislamiento de contacto y gotas, y mantenerlo hasta 24h tras el inicio de un tratamiento antibiótico efectivo.
| OTRAS MEDIDAS | |
| Medidas de soporte hemodinámico: |
|
| Medidas de control edema cerebral e hipertensión intracraneal: |
|
| Profilaxis anticomicial: |
|
| Otros |
|
QUIMIOPROFILAXIS
Está indicada la realización de quimioprofilaxis sólo en los contactos de meningitis menigocócica o por Haemophilus.
Ante un caso de meningitis meningocócica, los sujetos con indicación de quimiprofilaxis son:
- Convivientes con el caso índice.
- Contacto directo con las secreciones nasofaríngeas del paciente (besos, utensilios de comer…).
- Personal médico sólo si se han aspirado secreciones, hecho reanimación boca a boca o intubación.
- Pasajero de asiento contiguo en viajes de > 8h.
- Si el caso se ha declarado en una guardería o un centro preescolar deben realizar quimiprofilaxis los niños y personal del aula (y aulas con las que hayan hecho actividades en común, o todos los niños y personal del centro si aparecen casos en aulas distintas.
Si el caso se ha declarado en un centro escolar deben realizar profilaxis los niños y el personal del aula donde se haya declarado, salvo si se declaran 3 o más casos y/o 2 o más aulas en este caso deberían realizar profilaxis todos los niños y el personal del centro.
El tratamiento de elección es Rifampicina 10 mg/kg/12h (5 mg/kg/12h en < 1mes) x 2 días. Su empleo estaría contraindicado en pacientes con enfermedad hepática activa, pacientes en tratamiento con saquinavir/ritonavir y en caso de hipersensibilidad a la rifampicina
Como alternativas se podría usar:
1. Ciprofloxacino en mayores de 18 años no gestantes: 500 mg vía oral dosis única. 2. Ceftriaxona IM dosis única: 125 mg en menores de 15 años o 250 mg en mayores de 15 años. En embarazadas es el tratamiento de elección.
Ante un caso de meningitis por Haemophilus, los sujetos con indicación de realizar quimioprofilaxis son:
- Convivientes con el caso índice que estén en contacto con niños < 4 años y/o que no hayan recibido vacunación completa, o con individuos inmunodeprimidos independientemente de su estado de vacunación.
- Contactos en la guardería cuando haya 2 casos de enfermedad invasora en menos de 60 días.
El tratamiento de elección es Rifampicina 20mg/kg (10mg/kg para < 1mes) 1 dosis/día x 4 días (máximo 600mg/dosis).
1La primera dosis de tratamiento antibiótico debe administrarse antes de 30 min del ingreso en Urgencias y no demorarse en espera de TC craneal o PL.
2Sólo necesita aislamiento la meningitis meningocócica (sospecha o confirmación).
3Añadir vancomicina 1 gr/8 h IV si confirmación de meningitis neumocócica y aciclovir 10 mg/kg/8 h si sospecha de encefalitis herpética (alteración conciencia, alteración conductual, crisis generalizadas). Consultar guías prioam para otras situaciones (inmunodeprimidos, meningitis postquirúrgicas, etc.).