Fernández Iturri, Melisa Valeria
Gotor Sánchez-Luengo, Francisco
Herranz García, Mariano
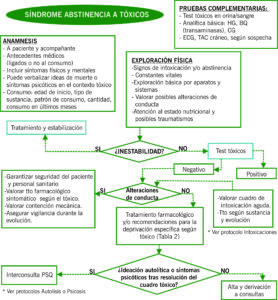
CONCEPTO
Síndrome psicológico y/o físico causado por el cese abrupto del uso habitual de una droga en un individuo.
SIGNOS Y SÍNTOMAS DE ABSTINENCIA POR SUSTANCIAS
| SUSTANCIA | INICIO Y DURACIÓN DE LA SINTOMATOLOGÍA | SÍNTOMAS PSICOLÓGICOS | SÍNTOMAS FÍSICOS | ||
| Benzodiacepinas | Acción corta
|
Acción prolongada
|
Ansiedad
Irritabilidad Insomnio Inquietud
|
Agitación Delirium
Síntomas pseudogripales Temblor Diaforesis Náuseas y vómitos Ataxia Convulsiones si retirada brusca Parastesias Tinnitus Cefalea |
|
| Inicio: dentro de 2-3 vidas medias | 1-2 días de la retirada | 2-7 días de la retirada | |||
| Duración | Aproximada-mente 2-4 semanas. | Aproximada-mente 2-8 semanas. | |||
| Cannabis | Inicio | 24 a 48 horas del cese del uso
Punto máximo: 2 a 6 días |
Irritabilidad, ira o agresión
Nerviosismo o ansiedad Dificultades del sueño Disminución del apetito o pérdida de peso Inquietud Estado de ánimo deprimido
|
Físicos:
Dolor abdominal, Temblor Sudoración, Fiebre, escalofríos Cefalea |
|
| Resolución | A partir del 7° día | ||||
| Estimulantes (cocaína, metanfetaminas) | Ánimo disfórico
Ideas suicidas Ansiedad e irritabilidad Anhedonia Retraimiento social Sueños vívidos *Ideas suicidas
|
Deshidratación
Fatiga Alteraciones del sensorio Enlentecimiento psicomotor (precedido de agitación) Escalofríos Insomnio seguido de hipersomnia |
|||
| Inicio
|
Horas a días después del cese del uso | ||||
| Resolución de los síntomas | 4 a 5 semanas aproximadamente, especialmente el insomnio y alteraciones del estado de ánimo | ||||
| GHB
(gamma butirolactona) |
Inicio
|
30 min a 6 horas de la última dosis (dependiendo del uso)
|
Ansiedad
Insomnio
|
Temblor, Diaforesis, Agitación y Confusión
Taquicardia (Similar a abstinencia de alcohol o benzodiacepinas) |
|
| Resolución | 2 a 5 días | ||||
| Ketamina | Inicio | 24 horas del cese de uso | Disforia
Ansiedad Estado de ánimo deprimido Pesadillas Delirio s y alucinaciones |
Temblores, Sudoración, palpitaciones
Fatiga, Disminución del apetito, Escalofríos, Excitación autónomica Lagrimeo, Inquietud |
|
| Resolución | 3 días a 2 semanas | ||||
| MDMA | Inicio | 24 horas | Humor depresivo y fatiga | ||
| Resolución | 5 días | ||||
| Opioides | Acción corta | Acción larga
P.ej. Metadona |
Craving
Disforia e inquietud Rinorrea y lagrimeo Mialgias y Artralgias Náuseas, vómitos, diarrea y calambres abdominales Ansiedad e insomnio |
Piloerección Bostezo Midriasis Diaforesis Rinorrea
Aumento de los ruidos hidroaéreos Taquicardia Hipertensión Agitación |
|
| Inicio | 4 a 12 horas después de la última dosis | 24 a 48 horas
|
|||
| Punto máximo de sintomatología | 14 a 48 horas | días a semanas | |||
| Tabaco | inicio | Primeros 3 días | Cambios de humor (disforia o depresión), Insomnio, Irritabilidad, ansiedad, Dificultad para concentrarse e inquietud | Aumento del apetito y de peso
|
|
| Resolución | 3 a 4 semanas | ||||
TRATAMIENTO PARA LOS SÍNTOMAS DE ABSTINENCIA DE LAS SUSTANCIAS MÁS COMUNES
| SUSTANCIA | TRATAMIENTO |
| Benzodiacepinas | Tratamiento de los síntomas:
Pautar BZD, diazepam 10 mg VO en pacientes colaboradores vs diazepam 5-10 mg IM en no colaboradores Cambio a benzodiacepinas de vida media larga y reducción gradual de la dosis |
| Cannabis | Tratamiento sintomático:
|
| Estimulantes (cocaína, metanfetaminas) | En general no precisa. Si ansiedad intensa, tratamiento sintomático.
Si colabora:
Si no colabora:
|
| GHB |
|
| Opioides | Tratamiento de los síntomas:
*Nota: abstinencia iatrogénica (debido a un antagonista opioide), solo se deben utilizar medicamentos Complementarios, no los opioides. |
| Tabaco |
Chicles: se puede usar con un intervalo de una hora (no usar continuamente). Los pacientes que fuman su primer cigarrillo dentro de los 30 minutos de haber despertado deben usar la concentración de 4 mg; de lo contrario, se recomienda la concentración de 2 mg. |
BIBLIOGRAFÍA
- Ashton C H. Benzodiazepine withdrawal symptoms. Protocol for the treatment of benzodiazepine withdrawal. England, UK. Institute of Neuroscience, Newcastle University, NE4 5PL. Disponible en: https://www.benzo.org.uk/manual/bzsched.htm
- Cosci F, Chouinard G. Acute and persistent withdrawal síndromes following discontinuation of psychotropic medications. Psychother Psychosom.2020;89(5):283-306. doi:10.1159/000506868 [PubMed 32259826]
- Connor JP, Stjepanović D, Budney AJ, Le Foll B, Hall WD. Clinical management of cannabis withdrawal. Addiction. 2022 Jul;117(7):2075-2095. doi: 10.1111/add.15743. Epub 2022 Jan 10. PMID: 34791767; PMCID: PMC9110555.
- Chinchilla A, Correas J, Quintero FJ, Vega M. El paciente drogodependiente. En: Manual de Urgencias psiquiátricas. 2ª Ed. Barcelona: Elsevier Masson; 2010. P. 279-298.
- Gutiérrez Rodríguez, R., Castaño López, M., & Villar Fernández, E. M. (2020). Deprivación de drogas. En Manual Clínico de Urgencias (pp. 139-141). Hospital Universitario Virgen del Rocío.
- Benzodiazepine Withdrawal Syndrome. EBSCO Information Services. Accessed May 18, 2023. https://www.dynamed.com/condition/benzodiazepine-withdrawal-syndromeDonroe, J, Tetrault J. Substance Use, Intoxication, and Withdrawal in the Critical Care Setting. Critical Care Clinics; 2017.
- S0749070417300155–. doi:10.1016/j.ccc.2017.03.003
- Kamal RM, van Noorden MS, Wannet W, Beurmanjer H, Dijkstra BA, Schellekens A. Pharmacological Treatment in γ-Hydroxybutyrate (GHB) and γ-Butyrolactone (GBL) Dependence: Detoxification and Relapse Prevention. CNS Drugs. 2017 Jan;31(1):51-64. doi: 10.1007/s40263-016-0402-z. PMID: 28004314.
- Rigoyyi M. Pharmacotherapy for smoking cessation in adults. In: Uptodate Aaroson, Kathuria (Ed). Recuperado el 29 de mayo de 2023, de: https://www-uptodate-com.bvsspa.idm.oclc.org/contents/overview-of-smoking-cessation-management-in-adults?search=tabaco%20withdrawal&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1#H83022810
- Sevarion K. Opioid withdrawal in adults: Clinical manifestations, course, assessment, and diagnosis. In: Uptodate, Saxon A (Ed). Recuperado el 11 de mayo de 2023, de: https://www-uptodate-com.bvsspa.idm.oclc.org/contents/opioid-withdrawal-in-adults-clinical-manifestations-course-assessment-and-diagnosis?search=Opioid%20withdrawal%20in%20adults:%20Clinical%20manifestations,%20course,%20assessment,%20and%20diagnosis&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1