García Culebras, Marta
Alcalde Mellado, Patricia
Camero Macías, José Manuel
MANEJO DE HEMORRAGIAS/PROCEDICIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS CON HEPARINA DE BAJO PESO MOLECULAR (HBPM)
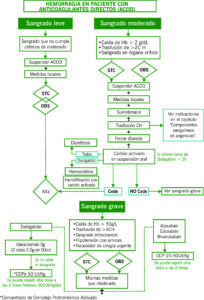
- SANGRADO LEVE
Suspender heparina durante 48-72h y reiniciar a dosis intermedia (1mg/kg) cada 24h, valorar subir a dosis terapéutica a la semana si no incidencias.
- SANGRADO MAYOR
- Suspender HBPM.
- En caso de la última administración <12h valorar administrar Sulfato de protamina.
- Dosis:
- <8h: revertir con 1 mg por cada 1mg de HBPM (recordar que 1mg de enoxaparina = 100U) de heparina administrada. MÁXIMO 50mg de Sulfato de protamina en dosis única.
- 8-12h revertir con 0,5 mg por cada 1mg de HBPM. MÁXIMO 50mg de Sulfato de protamina en dosis única.
- >12h no está indicada la administración
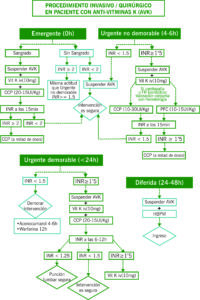
- CIRUGÍA NO URGENTE
- Si se trata de una HBPM a dosis profiláctica, suspender 12h antes del procedimiento.
- En caso de HBPM a dosis intermedia/terapéutica suspender 24h antes.
- En caso de pacientes con insuficiencia renal, valorar contactar con hematología-Coagulación a la mañana siguiente para realización de aXa previo.
- CIRUGÍA EMERGENTE
- Suspender HBPM.
- Manejo de sulfato de protamina (ver punto 2).
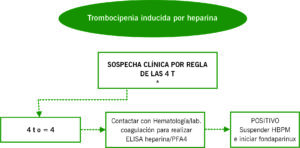
TROMBOCITOPENIA INDUCIDA POR HEPARINA
| 4 T | 2 PUNTOS | 1 PUNTO | 0 PUNTOS |
| Trombocitopenia | Descenso plaquetas >50% últimos 3 díasy nadir >= 20 x 109/L | Descenso de plaquetas 30-50% o nadir 10-19 x 109/L | Descenso < 30% o nadir de < 10×109/L |
| Tiempo de descenso recuento plaquetario | Inicio descenso plaquetas 5-10 días a partir exposición | Descenso tras día 1 inicio sin exposición previa en los últimos 30-100 días. Inicio descenso desde día 14 | Descenso plaquetas < 4 días sin expo a heparina en los últimos 100 días |
| Trombosis u otra secuela | Nueva trombosis confirmada, necrosis cutanea zona inyección, RAM anafilaxia tras bolo heparina, hemorragia adrenal | Trombosis progresiva o recurrente, lesiones cutaneas no necróticas, sospecha de trombosis (no confirmado) | Ninguna |
| Otras causas de trombocitopenia | Ninguna otra causa evidente | Posible | Otra causa presente |
** 4T: Tabla obtenida del Manual Práctico del manejo de la TIH de la SETH 2022.
ESTRATIFICACIÓN DE RIESGO HEMORRÁGICO
Bajo riesgo
- Extracciones dentarias únicas.
- Cataratas con anestesia tópica.
- Herida traumática periférica.
- intramusculares/sc profundas.
- Endoscopias sin biopsia.
- Biopsias superficiales.
- Dilatación gastrointestinal o genitourinarias.
- Cirugía menor cutánea, pies y manos.
- Reducción de fractura no quirúrgica.
- Canalización de catéter central.
- Cateterismo arterial por vía radial.
- Colocación de DIU.
Moderado riesgo
- Extracciones dentarias múltiples.
- Implantes dentarios.
- Cataratas con anestesia retrobulbar.
- Desprendimiento de retina.
- Endoscopia con biopsia.
- Punción lumbar.
- Biopsia de órgano sólido (incluida próstata).
- Legrado uterino.
- Cateterismo arterial por vía femoral.
- Absceso perianal.
- Implante de marcapasos.
- Polipectomía.
Riesgo alto
- Resección transuretral de próstata.
- Hernia inguinal o umbilical.
- Reparación de una eventración.
- Lisis de bridas.
- Cirugía abdominal.
- Trauma abdominal grave
- Traumatismos cráneo- encefálicos.
- Cirugía oncológica.
ESTRATIFICACIÓN DE RIESGO TROMBÓTICO (pacientes anticoagulados)
Bajo riesgo
- Prótesis cardiaca biológica sin FA ni otros factores de riesgo para ACVA.
- Fibrilación auricular con CHADS2 de 0-2 puntos sin otros factores de riesgo ni ACVA previo.
- Episodio único de ETEV hace más de 12 meses sin otro factor de riesgo.
Riesgo moderado
- Prótesis cardiaca biológica con FA, ACVA previo, HTA, DM, insuficiencia cardiaca o edad mayor de 75 años.
- Prótesis cardiaca metálica en posición aórtica o pulmonar.
- Fibrilación auricular con CHADS2 de 3-4 puntos, otros factores de riesgo o ACVA previo.
- Episodio ETEV hace 3-12meses, TVP recurrente o enfermedad neoplásica activa.
- Presencia de trombofilia: Factor V de Leiden heterocigoto, Factor II (protrombina) mutado heterocigoto.
Alto riesgo
- Prótesis cardiaca metálica en posición mitral o tricuspídea.
- Enfermedad valvular reumática.
- Fibrilación auricular con CHADS2 de 5-6 puntos.
- Episodio de ACVA reciente (menos de 6 meses).
- Episodio de ETEV reciente (menos de 3 meses).
- Presencia de trombofilia: Anticuerpos antifosfolípidos / Déficit proteína C, proteína S o antitrombina / Trombofilia múltiple.
ESTRATIFICACIÓN DE RIESGO TROMBÓTICO (pacientes antiagregados)
Bajo riesgo
- Episodio de IAM, cirugía coronaria, coronariografía percutánea, stent metálico o ACVA hace más de 6 meses.
- Lo previo, pero con alguna complicación si hace más de 12 meses.
Riesgo moderado
- Episodio de IAM, cirugía coronaria, coronariografía percutánea, stent metálico o ACVA hace entre 6 meses y 6 semanas del mismo.
- Lo previo, pero con alguna complicación, diabetes o FE baja hace entre 6 meses a 12 meses del mismo.
- Colocación de stent farmacoactivo hace más de 12 meses.
Alto riesgo
- Episodio de IAM, cirugía coronaria, coronariografía percutánea, stent metálico o ACVA hace menos de 6 semanas del mismo.
- Lo previo, pero con alguna complicación, diabetes o FE baja hace menos de 12 meses del mismo.
- Colocación de stent farmacoactivo hace menos de 12 meses.
PROFILAXIS Y TRATAMIENTO DE EVENTOS TROMBOEMBOLICOS
| FARMACO | NOMBRE COMERCIAL | DOSIS PRO FILACTICAS/24 H | DOSIS TERAPEUTICAS/12H | DOSIS TERAPEUTICAS/24H |
| BEMIPARINA
|
HIBOR®
|
2500 UI, 0.2 ml
(bajo riesgo) 3500 UI, 0.2 ml (alto riesgo)
|
115 UI/kg/dia
< 50 Kg: 5000 UI, 0.2 ml 50-70 kg: 7500 UI, 0.3 ml 70-100 kg: 10000 UI, 0.4 ml >100 kg: 125000 UI, 0.5 ml |
|
| ENOXAPARINA
|
CLEXANE®
|
40 mg, 4000 UI
|
1 mg/kg/12 h
<60 kg: 60 mg/12 h 60-80 kg: 80 mg/12 h >80 kg: 100 mg/12 h
|
1.5 mg/kg/dia
40-53 kg: 60 mg 54-60 kg: 80 mg 60-69 kg: 100 mg 70-84 kg: 120 mg >85 kg: 150 mg |
| FONDAPARINUX
|
ARIXTRA®
|
<50 ml/min
ClCr 1.5 mg >50 ml/min ClCr 2.5 mg
|
TVS: Unico en ficha tecnica
<50 ml/min ClCr 1.5 mg >50 ml/min ClCr 2.5 mg |
|
| TVP/TEP:
<50 kg: 5 mg 50-100 kg: 7.5 mg >100 kg: 10 mg |
MANEJO DEL TRAUMATISMO CRANEOENCEFÁLICO CON SANGRADO ACTIVO EN EL PACIENTE ANTICOAGULADO
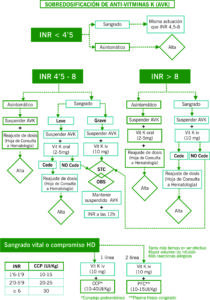
1. ANTICOAGULADOS CON ANTIVITAMINA-K
- Administración de vitamina K (en 50 cc a pasar en 20-30 mins).
- Determinación de INR.
| INR | CCP (infusión directa iv) |
| 1.6-1,9 | 10-15UI/kg |
| 2-5,9 | 20-25 UI/kg |
| >6 | 30 UI/kg |
Repetir INR a los 30 mins:
- Si INR > 5 repetir CCP.
- Si INR > 1,5 y < 5 repetir al 50% dosis.
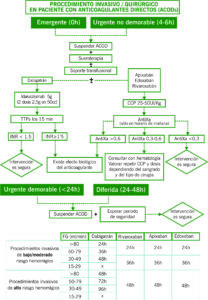
2. ANTICOAGULADOS CON ACOD CON FUNCIÓN RENAL NORMAL
- Preguntar última dosis administrada
- Dabigatrán → si toma menor a <12h administrar Idarucizumab 5g.
- Rivaroxabán, Edoxabán, Apixabán → administrar CCP a dosis de 25-50 UI/kg. Solicitar test biológico específico de ACOD. Se puede repetir a las 2 horas.
- Si función renal alterada, contactar con Hematología.
DIAGNÓSTICO DIFERENCIAL DE ALARGAMIENTOS DE TIEMPOS DE COAGULACIÓN
| COAGULACIÓN PLASMÁTICA | TEST DE MEZCLA | CAUSA MÁS PROBABLE |
| TP alargado, TTPA alargado
|
Corrección → normalización | Déficit multifactorial via extrínseca y/o común . Valorar hepatopatía, CID (*). |
| TP alargado, TTPA alargado | No corrige → se mantiene alterado | Inhibidor vía final común (inh factor V) |
| TP normal o alargado, TTPA alargado | Corrección → normalización | Déficit factor vía intrínseca (hemofilia A o B) |
| TP normal o alargado, TTPA alargado | No corrige → se mantiene alterado | Anticoagulante lúpico o inhibidor específico factor v. intrínseca (hemofilia adquirida A).
-Si TP normal anti-IIa (HNF, DBG) |