Pérez Gómez, Laura
Ríos Monje, Miguel Ángel.
Ruiz Pereira, Ernesto
DEFINICIÓN DE TAQUICARDIA SUPRAVENTRICULAR
Las taquicardias supraventriculares (TSV) son ritmos rápidos (FC>100 lpm) que necesitan la participación de alguna estructura auricular y/o de la conducción AV para su mantenimiento. Por lo general presentan QRS estrecho, salvo conducción con aberrancia por bloqueos de rama (previo de base o funcional), o Taquicardia antidrómica por vía accesoria. Las TSV se clasifican en:
| TAQUICARDIA SUPRAVENTRICULAR
FC>100 lpm |
||
| QRS estrecho | Regular | TQ sinusal
TQ auricular Flutter auricular TRIN TQ por vía accesoria |
| Irregular | FA
TQ Auricular multifocal Flutter auricular conducción variable |
|
| QRS ancho | Regular | TQ vía accesoria antidrómica
TSP con aberrancia |
| Irregular | FA preexcitada
FA con aberrancia |
|
CLÍNICA
Pueden ser totalmente asintomáticas (hallazgo casual al realizar un electrocardiograma por otro motivo) o presentar alguno de estos síntomas más frecuentes:
- Palpitaciones: irregulares (orientan a FA, extrasistolia frecuente o TAM) o regulares (orientan hacia flutter, TRIN o TA). Si las palpitaciones se irradian a cuello (“ondas en cañón” del pulso venoso yugular) hay que pensar en posible TRIN. El inicio y cese brusco de los episodios de palpitaciones sugiere TRIN o TSV mediada por vía accesoria.
- Disnea: aguda (en contexto del inicio de la taquiarritmia) y/o crónica (por persistencia de la misma). El mal control de la frecuencia cardiaca, de forma mantenida en el tiempo, puede provocar deterioro de la función sistólica y sintomatología de insuficiencia cardiaca (taquimiocardiopatía).
- Angina: hemodinámica (angor en contexto de la taquicardia, sin episodios de dolor torácico en ausencia de la misma) o sugestiva de cardiopatía isquémica (angor más intenso en los episodios de taquicardia, con episodios de dolor torácico de características típicas fuera de la misma).
- Síncope: en este caso hay que descartar cardiopatía estructural, fundamentalmente disfunción sistólica u obstrucción en TSVI (estenosis aórtica, hipertrofia del VI).
MANEJO INICIAL
ANAMNESIS
- Antecedentes Personales
- Cardiopatías previas.
- Enfermedades concomitantes como EPOC, asma, hipertiroidismo, anemia…
- Fármacos potencialmente arritmogénicos o causantes de alt. Electrolíticas.
- Clínica
- Palpitaciones: regulares / irregulares. El inicio y cese brusco sugiere TQ por reentrada intranodal (TRIN) o TSV mediada por vía accesoria.
- Disnea: aguda (en contexto de inicio de taquiarritmia) / crónica (posible taquimiocardiopatía).
- Angina: hemodinámica (ángor en contexto de la taquicardia) o sugestiva de cardiopatía isquémica (más intenso en episodios de taquicardia, con dolor torácico tipico fuera de esta).
- Síncope: descartar cardiopatía estructural, disfunción sistólica u obstrucción en TSVI (estenosis aortica, hipertrofia del VI).
EXPLORACIÓN FÍSICA
- Constantes: TA, FC, SatO2. Valorar tolerancia hemodinámica.
- Auscultación: ritmicidad, presencia de soplos, ruidos pulmonares patológicos (crepitantes).
- Pulso venoso yugular: ondas a canon regulares sugestivas de TRIN.
- Presencia de edemas en miembros.
PRUEBAS COMPLEMENTARIAS:
- Electrocardiograma (ECG): se debe valorar de forma sistemática la FC, la regularidad, QRS y la presencia de ondas P.
- Analítica y gasometría: para descartar posibles desencadenantes como la hipoxia, anemia, infección, alteraciones hidroelectrolíticas o del equilibrio acido base.
- Radiografía de tórax: signos de insuficiencia cardiaca (IC) o cardiopatía.
TRATAMIENTO DE LAS TAQUICARDIAS DE QRS ESTRECHO.
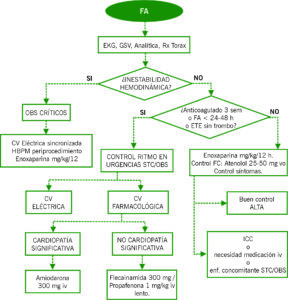
1) FIBRILACIÓN AURICULAR:
| FIBRILACIÓN AURICULAR
(ESTRATEGIA INICIAL) |
||
| Paciente asintomático (hallazgo casual). Manejo ambulatorio. | Control de FC Objetivo <110 lpm.
*Se puede plantear en su lugar Ca-antagonistas no dihidropiridinicos si NO IC con FEVI reducida.
Anticoagulación a largo plazo si indicación. Según CHA2DS2-VASc: ≥1 en varones y ≥2 en mujeres. |
|
| Paciente sintomático Manejo en área de STC/Observación. | Paciente sin comorbilidad y/o <48 h de inicio de la taquiarritmia. | Plantear CV farmacológica:
Plantear CVE. Anti coagulación posterior 3s. Edoxaban 60 mg/24 h. |
| Paciente con comorbilidad y/o >48 h de inicio de la taquiarritmia. | Control de FC Bisoprolol 5 mg, Diltiazem 3 mg/kg en bolo iv o digoxina 0.5 mg iv en 10 min y repetir según respuesta 4-8 h.
Anticoagulación a largo plazo si indicación (CHADS2Vasc). Edoxaban 60 mg/24 h, solicitar en farmacia hospitalaria para 3 semanas protocolo CV temprana. |
|
| FIBRILACIÓN AURICULAR
(ESTRATEGIA POSTERIOR) |
|
2) TAQUICARDIA SUPRAVENTRICULAR. Taquicardia auricular. TRIN. TSV mediada por vía accesoria.
Descartar y tratar posibles causas desencadenantes (infeccion, anemia, hipoxia, alt. hidroelectrliticas…). Descartar patología pulmonar que propicie la arritmia.
2.1) Inestabilidad hemodinámica: CARDIOVERSION ELECTRICA SINCRONIZADA.
2.2) Estabilidad hemodinámica: Maniobras diagnóstico-terapéuticas
- Maniobras vagales:
- Valsalva
- Masaje de seno carotideo: descartar soplo carotideo y ACV ateroembólico previo
- Adenosina (6mg iv, seguido de bolo rápido SSF. Si no cede, aumentar dosis: 12mg -> 18mg). Contraindicado en: Trasplante Cardiaco y Asma grave.
- Si lo anterior no efectivo:
- Betabloqueantes Atenolol 50 mg vo, Verapamilo 5-10 mg iv en 3 min o diltiazem 120-180 mg vo.
- Cardioversión eléctrica.
- Cese súbito de la taquicardia y reversión a ritmo sinusal: TRIN o TQ por via accesoria. Al alta derivar al CARE de Cardiología si primer episodio o episodios recurrentes.
- Enlentecimiento transitorio y posterior aceleración de la misma: TQ sinusal, TQ auricular, flutter auricular, fibrilación auricular (FA). Tratar según algoritmo propio.
3) FLUTTER AURICULAR:
El flutter auricular es menos sensible a fármacos cronotropos negativos que la fibrilación auricular. La persistencia de esta taquiarritmia puede provocar rápido deterioro de la función ventricular. En esta situación estaría indicado CVE precoz y, en casos seleccionados, puede plantearse directamente ETE+CVE desde Urgencias. Si se planteara CVE programada es preciso anticoagulación periprocedimiento (mes antes y después de la misma). Al igual que sucede en la fibrilación auricular hay que valorar necesidad de anticoagulación a largo plazo mediante la escala CHA2DS2-VASc: ≥1 en varones y ≥2 en mujeres.
| FLUTTER AURICULAR | |
| Paciente asintomático/con aceptable tolerancia a la taquiarritmia. | CVE/ablación de ICT programada. |
| Paciente con semiología de IC y/o disfunción ventricular. | Cursar ingreso para estudio/tratamiento hospitalario. |
El flutter auricular es menos sensible a fármacos cronotropos negativos que la fibrilación auricular. La persistencia de esta taquiarritmia puede provocar rápido deterioro de la función ventricular. En esta situación estaría indicado CVE precoz y, en casos seleccionados, puede plantearse directamente ETE+CVE desde Urgencias. Si se planteara CVE programada es preciso anticoagulación periprocedimiento (mes antes y después de la misma). Al igual que sucede en la fibrilación auricular hay que valorar necesidad de anticoagulación a largo plazo mediante la escala CHA2DS2-Vasc.
| OTROS |
|
AL ALTA DEL SERVICIO DE URGENCIAS SE DEBEN ENTREGAR TODOS LOS TRAZADOS ELECTROCARDIOGRÁFICOS AL PACIENTE PARA QUE LOS APORTE EN CONSULTAS DE CARDIOLOGÍA.
DOSIS FARMACOLÓGICAS ESTÁNDAR (VALORAR E INDIVIDUALIZAR SEGÚN PACIENTE)
| FÁRMACO | INDICACIÓN PRINCIPAL | DOSIS (URG) | PRECAUCIONES |
| Acenocumarol | Anticoagulación | Según pauta domiciliaria | Alteraciones INR |
| ACOd | Anticoagulación | Edoxaban 60 mg/24 h (IR 30 mg).
Dabigatran 150 mg/12 h. |
NO en válvula mecánica
ni IM severa |
| Adenosina | TPSV | 6mg (->12mg ->18mg max) bolo iv; seguido de bolo rapido SSF. | NO en FA preexcitada |
| Amiodarona | CV farmacológica FA
Arritmias ventriculares |
– 300mg en 250ml SG5% en 30´-60´ (pauta corta).
– 900-1200mg en 500ml SG5% en PC 24h siguientes (pauta larga). |
Alarga QT. HipoTA.
ProarrÍtmico. BAV. Alt. tiroidea. |
| BBloqueante | Frenador Nodo AV (Control FC) | – VO: Atenolol 25-50 mg. Bisoprolol 5 mg.
– Metoprolol iv: bolo 2,5-10mg |
BAV. Asma severo. IC Aguda descompensada |
| Digoxina | FA con RVR | – 0,5mg iv inicial.
– 0,75-1,5mg en dosis divididas 24h |
Precaución en ERC |
| Enoxaparina | Anticoagulación | – D. Profiláctica: 1mg/kg/24h
– D. Terapéutica: 1mg/kg/12h (Alt 1,5mg/kg/24h). |
Sangrados activos. |
| Flecainida | CV farmacológica FA | 300mg vo (alt 2mg/kg iv 10-20´) | NO en cardiopatía
estructural. HipoTA. |
BIBLIOGRAFÍA
- Blomström-Lundqvist C, Scheinnman MM et atl. ACC/ AHA/ ESC guidelines for the management of patients with supraventricular arrhythmias—executive summary, a report of the American College of Cardiology/American heart association task force on practice guidelines and the European society of cardiology committee for practice guidelines (writing committee to develop guidelines for the management of patients with supraventricular arrhythmias) developed in collaboration with NASPE-Heart Rhythm Society. Circulation 2003; 108: 1871-1909.
- Saoudi N, Cosio F, Waldo A et al. A classification of atrial flutter and regular atrial tachycardia according to electrophysiological mechanisms and anatomical bases: a Statement from Joint Expert Group from The Working Group of Arrhythmias of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology. Eur Heart J 2001; 22:1162-1182.
- Paulus Kirchhof, Stefano, Dipak Kotecha et al. ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. The Task Force for the management of atrial fibrillation of the European Society of Cardiology (ESC). Eur Heart J 2016; 37: 2893–2962.
- Moreno Planas J, Ferrera Durán C et al. Taquiarritmias. Manejo farmacológico. Cardioversión/desfibrilación. En Cardio Agudos Volumen I. ISBN 978-84-16153-98-5
- Brugada J, Katritsis DG, Arbelo E, Arribas F, Bax JJ, Blomstrom-Lundqvist C, Calkins H, Corrado D, Deftereos SG, Diller GP, Gomez-Doblas JJ, Gorenek B, Grace A, Ho SY, Kaski JC, Kuck KH, Lambiase PD, Sacher F, Sarquella-Brugada G, Suwalski P, Zaza A; ESC Scientific Document Group. 2019 ESC Guidelines for the management of patients with supraventricular tachycardiaThe Task Force for the management of patients with supraventricular tachycardia of the European Society of Cardiology (ESC). Eur Heart J. 2020 Feb 1;41(5):655-720. doi: 10.1093/eurheartj/ehz467. Erratum in: Eur Heart J. 2020 Nov 21;41(44):4258.
- Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomstrom-Lundqvist C, Boriani G, Castella M, Dan GA, Dilaveris PE, Fauchier L, Filippatos G, Kalman JM, La Meir M, Lane DA, Lebeau JP, Lettino M, Lip GYH, Pinto FJ, Thomas GN, Valgimigli M, Van Gelder IC, Van Putte BP, Watkins CL; ESC Scientific Document Group. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European