García Moriana, Antonio
Aguilar del Castillo, Fátima
Martínez Casas, Isidro
La obstrucción intestinal se define como la detención del tránsito de forma completa o incompleta en algún punto del tracto gastrointestinal, bien intestino delgado o colon. Debe diferenciarse la obstrucción intestinal del cuadro funcional sin obstáculo mecánico, que en el caso del intestino delgado se conoce como ileo paralítico y en el colon es la pseudoobstrucción intestinal o Síndrome de Ogilvie.
Su diagnóstico se basa en la anamnesis y la exploración física (abdominal e inguinofemoral, en busca de la existencia de hernias), ayudándose de pruebas de laboratorio e imagen. La prueba de imagen inicial es la radiografía simple de abdomen. Si el paciente no presenta hernia incarcerada o signos de gravedad (inestabilidad hemodinámica) se recomienda la realización de una TC abdominal con contraste intravenoso.
| CUADRO CLÍNICO | EXPLORACIÓN FÍSICA | DIAGNÓSTICO |
|
|
|
CLASIFICACIÓN
- Según su localización: de intestino delgado o de colon.
- Según su etiología:
- Mecánica: existe un obstáculo mecánico que impide el paso del contenido intestinal a través del tracto gastrointestinal. Por obstrucción extrínseca: adherencias (secundarias a cirugías previas, infecciones intraabdominales, radioterapia, endometriosis, respuesta local a tumores o de carácter congénito), hernias (inguinales, femorales, umbilicales, incisionales, paraestomales o internas -primarias o secundarias a intervenciones quirúrgicas como la cirugía de la obesidad o colorrectal), metástasis, abscesos/hematomas intraabdominales, enteritis regional, enteritis rádica. Por obstrucción intraluminal: cálculo biliar, cuerpos extraños, oxiuros, bezoar. Por anomalías intramurales: tumores, estenosis, hematoma, intususpección.
- Funcional: no existe obstáculo mecánico que impida el paso del contenido intestinal, si no que se produce por alteraciones de la motilidad o parálisis gastrointestinal. Puede ser de origen farmacológico (opioides u otros) o secundario a cirugía reciente.
- Según su amplitud:
- Completa: cierre completo de la luz intestinal al paso de heces y gases, con el consiguiente acúmulo de líquido y gases en el intestino proximal.
- Los síntomas guía serán dolor y/o distensión abdominal, náuseas, vómitos y cese del tránsito gastrointestinal a gases y heces.
- A la exploración, encontraremos un abdomen distendido y timpánico.
- Radiografía simple de abdomen: presencia de dilatación de asas intestinales y niveles hidroaéreos en bipedestación.
- Incompleta: cierre incompleto de la luz intestinal al paso de heces y gases.
- Forma de presentación más frecuente, incluye dolor abdominal tipo cólico, con distensión abdominal leve y ausencia/disminución del tránsito a heces, con tránsito a gases mantenido.
- A la exploración objetivaremos un abdomen moderadamente distendido y timpánico.
- Radiografía simple de abdomen: dilatación leve moderada de asas intestinales.
- Completa: cierre completo de la luz intestinal al paso de heces y gases, con el consiguiente acúmulo de líquido y gases en el intestino proximal.
- Según su presentación: aguda o crónica.
- Según su extensión:
- Simple: el intestino está obstruido en un solo punto, con las consiguientes dilatación proximal y colapso distal del intestino. Las causas más frecuentes son las adherencias intraabdominales postquirúrgicas.
- En “asa cerrada”: el intestino se encuentra obstruido en dos o más puntos.
- Según su evolución: con estrangulación o sin estrangulación.
- Según su relación con la cirugía previa (si es postquirúrgica): temprana (<30 días) o tardía (>30 días).
OBSTRUCCIÓN DE INTESTINO DELGADO
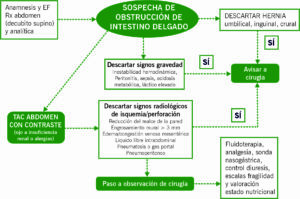
Figura 1. Algoritmo de actuación ante sospecha de obstrucción de intestino delgado (1).
DIAGNÓSTICO
Se basa principalmente de inicio en una correcta anamnesis, exploración física y Rx decúbito supino.
Es de suma importancia descartar signos de gravedad (inestabilidad hemódinámica, peritonitis, sepsis, acidosis metabólica o hiperlactacidemia) y explorar detalladamente las regiones donde con mayor frecuencia pueden aparecer hernias: umbilical, inguinofemoral o presencia de cicatrices quirúrgicas abdominales (eventraciónes). La presencia de signos de gravedad o una hernia/eventración dolorosa o irreductible es indicación de interconsulta a Cirugía General sin necesidad de ninguna prueba de imagen previa. Ante signos de inestabilidad es criterio de ingreso en la Unidad de Críticos para monitorización y estabilización.
Descartados los signos de gravedad y las hernias, se solicitará un TC con contraste de abdomen. Ante la presencia de signos radiológicos de isquemia y/o perforación intestinal se avisará a Cirugía General para valoración por su parte.
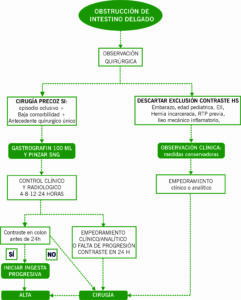
Figura 2. Algoritmo de actuación ante sospecha de obstrucción de intestino delgado (y 2).
Tras el TC y descartados la presencia de hernia complicada, signos clínicos de gravedad o radiológicos de isquemia y/o perforación, el paciente será trasladado previo aviso a Cirugía a la Observación Quirúrgica a cargo de Cirugía General.
TRATAMIENTO
Se realiza con monitorización. Basado en:
- Medidas generales: Dieta absoluta, monitorización, constantes por turnos con control de diuresis.
- Descompresión gastrointestinal con sonda nasogastrica (SNG).
- Fluidoterapia: 30-35 ml kg Suero glucosalino o SSF/SG 5 %.
- Analgesia: Paracetamol 1 g/8 h alternando si precisa con Dexketoprofeno 50 mg/8 h iv.
PROTOCOLO DE ADMINISTRACIÓN DE CONTRASTE HIDROSOLUBLE (GASTROGRAFÍN®)
Una vez se ha descomprimido el tracto gastrointestinal con SNG, teniendo en cuenta los criterios de exclusión para su uso, (embarazo, enfermedad inflamatoria intestinal, eventraciones o hernias, radioterapia previa, Ileo mecánico inflamatorio, obstrucción tumoral/carcinomatosis, postoperatorio < 1mes o alergia al Gastrografin®) se procederá a la administración de contraste hidrosoluble.
Se administrarán 100mL de Gastrografín®, manteniendo la SNG pinzada durante 1 hora. Se procederá al control clínico-radiológico a las 4, 8, 12 y 24 horas.
La presencia de contraste en colon evidenciado mediante radiografía de abdomen es indicación de continuar con el manejo conservador e iniciar tolerancia oral progresiva. Por el contrario, la falta de progresión de contraste a las 24 horas, así como la presencia de vómitos y/o empeoramiento clínico/analítico, son indicaciones de intervención quirúrgica.
Podremos considerar omitir la administración de contraste hidrosoluble e indicar una intervención quirúrgica precoz ante casos de primer episodio oclusivo, baja comorbilidad del paciente y antecedente quirúrgico único (principalmente apendicectomía y colecistectomía). Por otra parte, ante la presencia de alguna contraindicación, mantendremos la observación clínica (idealmente un máximo de 72 horas, siendo durante las primeras 24 horas en el área de Urgencias -Observación de Cirugía- y posteriormente en planta de hospitalización). De igual forma que en los casos en los que se administra contraste hidrosoluble, la presencia de empeoramiento clínico/analítico será indicación de intervención quirúrgica.
OBSTRUCCIÓN DE INTESTINO GRUESO O COLON
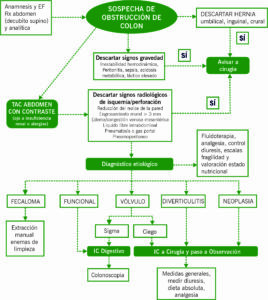
La actuación inicial ante la sospecha clínica de una obstrucción colónica no difiere practicamente de la mostrada en la figura 1 para la obstrucción de intestino delgado. En el cuadro clínico predominarán el dolor y la distensión abdominal, mientras las náuseas y vómitos (fecaloideos) aparecerán tardiamente por la incompetencia de la válvula ileocecal, estando ausentes en obstrucciones de poco tiempo de evolución o con válvula íleo-cecal competente, siendo en estos casos no necesaria la colocación de sonda nasogástrica.
En la exploración física debe hacerse especial hincapié en la realización de un tacto rectal para descartar la presencia de fecaloma en ampolla rectal causante del cuadro obstructivo.
Una vez descartados las hernias, signos de gravedad y realizado el TC que descarta isquemia, la actitud a seguir dependerá de la etiologia presumiblemente establecida para la obstrucción colónica, según se muestra en la figura 3.
OBSTRUCCIÓN POR IMPACTACION FECAL
La presencia de un fecaloma como causa de obstrucción colónica implica que no sea necesaria la TC excepto para descartar complicaciones. El tratamiento es la extracción manual y realización de enemas, para lo cual no es necesaria la intervención del cirujano. En caso de detectarse complicaciones (perforación/isquemia) se interconsultará a cirugía.
OBSTRUCCIÓN FUNCIONAL
Si la orientación diagnóstica es un cuadro de causa funcional (síndrome de Ogilvie) se debe realizar tratamiento conservador con corrección del posible desencadenante (fármacos, alteraciones hidroelectrolíticas) e interconsulta a Digestivo para Colonoscopia descompresiva.
OBSTRUCCIÓN POR VÓLVULO
El vólvulo es un cuadro de obstrucción de intestino grueso causado por la torsión de una parte del colon sobre su eje mesentérico. La localización más frecuente de vólvulo es el segmento sigmoides (40-80%), seguido por el de ciego (10-40%), siendo excepcionales en otras localizaciones como el colon transverso (2-4%) y ángulo esplénico (0-2%). El vólvulo de sigma es más frecuente en pacientes de edad avanzadas, institucionalizados, con estreñimiento crónico o trastornos neuropsiquiátricos. El tratamiento es la devolvulación endoscópica, quedando el tratamiento quirúrgico para casos recidivantes, complicaciones agudas o imposibilidad de devolvulación endoscópica. El vólvulo de ciego es más frecuente en mujeres jóvenes, pudiendo presentarse hasta en un 10% en mujeres gestantes. En estos casos la cirugía suele ser tratamiento más indicado.
OBSTRUCCIÓN POR DIVERTICULITIS.
Los divertículos son protrusiones de la mucosa colónica a través de las capas musculares del intestino. El cuadro obstructivo se puede deber a los cambios inflamatorios intrínsecos de la pared o a la formación de colecciones, en ocasiones es difícil distinguir está enfermedad de un proceso neoplásico subyacente. Ante el diagnóstico de diverticulitis, se interconsultará a cirugía y se pasará el paciente a su cargo.
OBSTRUCCIÓN POR CÁNCER
El cáncer es la etiología más frecuente de una obstrucción de colon. La obstrucción de colon puede asociarse a una perforación, generalmente del ciego, cuando se presente con una válvula ileocecal competente. Ante una obstrucción intestinal completa de colon con sospecha de etiología neoplásica debe realizarse interconsulta con Cirugía. Posteriormente, en ausencia de complicaciones y según localización, se puede plantear una prótesis endoscópica como terapia puente del cuadro obstructivo.
BIBLIOGRAFÍA
- Loftus T, Moore F, VanZant E, Bala T, Brakenridge S, Croft C, et al. A protocol for the management of adhesive small bowel obstruction. Journal of Trauma and Acute Care Surgery. 2015 Jan;78(1):13-9-discussion 19-21.
- Amara Y, Leppaniemi A, Catena F, Ansaloni L, Sugrue M, Fraga GP, et al. Diagnosis and management of small bowel obstruction in virgin abdomen: a WSES position paper. World Journal of Emergency Surgery. 2021;16(1):36.
- Obstrucción Intestinal. Campos Serra A, Muñoz Campaña A, Navarro Soto S. Tema 8 en Algoritmos en cirugía de urgencias. Pareja Ciuró F, Tallón Aguilar L, Durán Muñoz-Cruzado V, editores 15-Septiembre 2021. ISBN 978-84-09-23515-5.
- Catena F, Di Saverio S, Kelly MD, Biffl WL, Ansaloni L, Mandalà V, et al. Bologna Guidelines for Diagnosis and Management of Adhesive Small Bowel Obstruction (ASBO): 2010 Evidence-Based Guidelines of the World Society of Emergency Surgery. World Journal of Emergency Surgery. 2011;6:5
- Di Saverio S, Coccolini F, Galati M, Smerieri N, Biffl WL, Ansaloni L, et al. Bologna guidelines for diagnosis and management of adhesive small bowel obstruction (ASBO): 2013 update of the evidence-based guidelines from the world society of emergency surgery ASBO working group. World Journal of Emergency Surgery. 2013;8(1):1–1.
- Ten Broek RPG, Krielen P, Saverio SD, Coccolini F, Biffl WL, Ansaloni L, et al. Bologna guidelines for diagnosis and management of adhesive small bowel obstruction (ASBO): 2017 update of the evidence-based guidelines from the world society of emergency surgery ASBO working group. World Journal of Emergency Surgery. 2018;13(1):24.
- Podda M, Khan M, Saverio SD. Adhesive Small Bowel Obstruction and the six w’s: Who, How, Why, When, What, and Where to diagnose and operate?. Scandinavian Journal of Surgery. 2020;110(2):159–69.
- Behman R, Nathens AB, Pechlivanoglou P, Karanicolas P, Jung J, Hong NL. Early operative management in patients with adhesive small bowel obstruction: population‐based cost analysis. British Journal of Surgery Open. 2020;4(5):914– 23.
- Behman R, Nathens AB, Mason S, Byrne JP, Hong NL, Pechlivanoglou P, et al. Association of Surgical Intervention for Adhesive Small-Bowel Obstruction With the Risk of Recurrence. JAMA Surgery. 2019 Jan 30;154(5).
- Li Z, Zhang L, Liu X, Yuan F, Song B. Diagnostic utility of CT for small bowel obstruction: Systematic review and meta-analysis. Plos One.2019;14(12):e0226740.
- Zalcman M, Sy M, Donckier V, Closset J, Gansbeke DV. Helical CT signs in the diagnosis of intestinal ischemia in small-bowel obstruction. American Journal of Roentgenology 2000;175(6):1601–7.
- Espí Macías A, Pla Martí V, Moro Valdezate D. Otras enfermedades: angiodisplasia, colitis isquémica y vólvulos de colon. En: Cirugía AEC. Manual de la Asociación Española de Cirujanos. 3º edición. Madrid: Editorial Medica Panamericana; 2022. p. 569-578.
- Hall J, Hardiman K, Lee S, et al. The American Society of Colon and Rectal Surgeons clinical prectice guidelines for the treatment of left-sided colonic diverticulitis. Diseases of Colon and Rectum 2020;63:728-747
- Codina Cazador A, Espin Basanny E, Farres Coll R. Cáncer de colon. En: Cirugía AEC. Manual de la Asociación Española de Cirujanos. 3º edición. Madrid: Editorial Medica Panamericana; 2022. p. 593-601