Díaz Jiménez, Pablo
Jiménez de Juan, Carlos
López Márquez, M. Isabel
La Insuficiencia Cardiaca (IC) es un síndrome clínico caracterizado por síntomas típicos que puede ir acompañado de signos (causados por una anomalía cardiaca estructural o funcional) que producen una reducción del gasto cardiaco o una elevación de las presiones intracardiacas en reposo o en estrés.
| SÍNTOMAS TÍPICOS | SIGNOS | DESENCADENANTES DE LA DESCOMPENSACIÓN DE LA IC |
| Disnea.
Ortopnea. Disnea paroxística nocturna. Tolerancia al ejercicio disminuida. Fatiga, cansancio, más tiempo hasta recuperarse del ejercicio. Edemas de miembros inferiores. |
Aumento de presión venosa yugular elevada
Crepitantes pulmonares Edema periférico Reflujo hepatoyugular Tercer sonido cardiaco (ritmo galopante) Impulso apical desplazado lateralmente. |
Factores relacionados con los pacientes: incumplimiento terapéutico y la transgresión dietética.
Factores relacionados a la enfermedad: arritmias o presencia de isquemia. Infecciones, por frecuencia respiratoria y urinaria. Anemia, Hb < de 10 gr/dl deben ser corregidas en caso de descompensación de IC. Fracaso renal agudo. Otras causas: uso de drogas antinflamatorias no esteroides, consumo excesivo de alcohol, anormalidades endocrinas (alteraciones de la función tiroidea), metabólicas, patología pulmonar, la subutilización de la medicación, enfermedades pericárdicas, etc. |
CLASIFICACIÓN DE IC SEGÚN LA FRACCIÓN DE AYECCIÓN (FE)
FE reducida
Síntomas ± signos + FEVI <40%
FE moderadamente reducida
Síntomas ± signos + FEVI 40-49% + Elevación de NT-ProBNP + Enfermedad cardiaca estructural relevante o Disfunción diastólica
FE Conservada
Síntomas ± signos + FEVI>50% + Elevación de Nt-PRoBNP + Enfermedad cardiaca estructural relevante o Disfunción diastólica
SHOCK CARDIOGÉNICO
- PAS<90 durante 30 minutos o estar en tratamiento vasopresor para lograr TAS>90.
- Presencia de congestión pulmonar o presiones de llenado de VI elevadas.
- Presencia de signos de hipoperfusión.
- Alteración estado mental.
- Piel fría y húmeda.
- Oliguria.
- Aumento de lactato sérico.
DIAGNÓSTICO Y VALORACIÓN DE IC EN URGENCIAS
- Hemograma–>Especial interés en cifras de Hb
- Bioquímica–>Urea/Creatinina. Sodio/Potasio
- PRO-BNP–>Pro-BNP < 100 pg/ml alto VPN para plantear IC como causa de disnea, obliga a replantear diagnóstico
- EKG–>Valorar la posibilidad de evento isquémico agudo. Arritmias de novo
- Radiografía de Tórax P/A y Lateral–> Redistribución vascular a vértices. Congestión hiliar. Edema intersticial. Infiltrado alveolar bilateral “en alas de mariposa”. Derrame pleural.
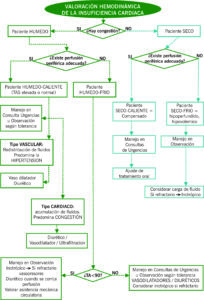
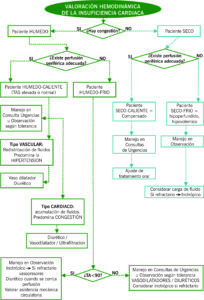
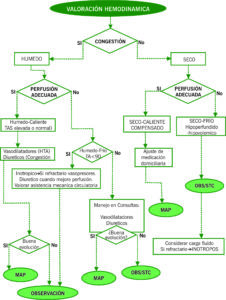
ALGORITMO 1. Diagnóstico y aproximación inicial de la ic en urgencias
ALGORITMO 2. Localización para manejo terapéutico
ALGORITMO 3: localización para manejo terapéutico
MANEJO TERAPÉUTICO DE IC CRÓNICA AGUDIZADA
| MEDIDA | MODALIDAD | SITUACIÓN | TRATAMIENTO Y OBJETIVO |
| OXIGENOTERAPIA Y SOPORTE VENTILATORIO (según gravedad, hipoxemia y trabajo respiratorio) | Oxigenoterapia convencional | -SatO2 < 90% o PaO2< 60 mmHg | – GN hasta 6l/min
– VK (M. Venturi) hasta 40% – M. reservorio (100%) (Objetivo: 93-96% (88-92% si EPOC)) |
| VMNI | -Paciente consciente
-pH 7,25-7,34, con PCO2 elevada -Taquipnea > 25 rpm |
– CPAP: modalidad para mayoría de pacientes que precisen VMNI -Inicio a 6cm H2O y subir a 8-10cm (no>12cm) + O2 para SpO2 93-96%
– BIPAP: preferida si EPOC y/o acidosis respiratoria -Modo S/T con FR de respaldo de 12/min, IPAP=10 y EPAP=5 + O2 para SpO2 93-96% |
|
| Oxigenoterapia convencional
VMNI Ventilación Mecánica Invasiva (VMI) |
– Paciente inconsciente
– pH <7,25 y/o SatO2 < 90% (o PaO2<60 mmHg) pese a VMNI – Refractariedad medidas previas -Shock |
-Valorara IOT y VMI
|
|
| VALORAR SITUACIÓN HEMODINÁMICA
(requiere control tensional y ECG estrecho)
|
ICC con hipertensión | TAS >160mmHg, especialmente asociada a EAP | – Valorar NTG viv en perfusión. Reducir o retirar si TAS<90 mmHg |
| ICC con hipotensión | TAS<90mmHg con TAM<65mmHg | – Retirada o reducir antihipertensivos
– En caso de síntomas por hipoperfusión, valorar iniciar inotrópicos.
– En caso de Shock cardiogénico, sin respuesta a lo previo, valorar añadir uso de vasoconstrictores
|
|
| TRATAMIENTO CONGESTIVO | Inicio de tratamiento diurético | Furosemida viv
(primer bolo idealmente en 1ª hora de asistencia) |
– Nunca diurético previo: 20-40 mgr (1-2 amp viv)
– Uso de diurético previo: 1-2,5 veces la dosis oral/24h (hasta 250 mgr) en bolo viv a pasar en 30 min |
| Evaluar respuesta clínica o urinaria a las 2-6 h
(diuresis > 100-150 ml/h o Nao r en 50-70 meq/l) |
– Mejoría: mantener dosis cada 8-12 h
– No mejoría: incrementar dosis o iniciar PC Furosemida viv (máx 500-600mgr /día) |
||
| Valorar respuesta clínica a las 24h | – Pesistencia de congestión y diuresis < 3 l/24h
*Antialdosterónicos (espironolactona/eplerenona) o azetazolamida (alcalosis) *Tiazidas (hidroclorotiazida, clortalidona,….)
– Mejoría de congestión o diuresis > 3 l/día
|
||
| RETIRADA DE FÁRMACOS MODIFICADORES DE ENFERMEDAD DE IC | Sólo en los casos indicados | – Inestabilidad hemodinámica
– Hiperpotasemia (K>6meq/l) (excepto ISGLT2) – Creat >2,5 mg/dl o descenso de FG>50% respecto a la basal |
– Beta-bloqueantes
– Sacubitril/Valsartan – IECA/ARAII – Antialdosterónicos (ARM) – ISGLT2 |
| ** PROTOCOLO SUERO SALINO HIPERTÓNICO | ||
| INDICACIONES | PREPARACIÓN DE S. HIPERTÓNICO 3 % | POSOLOGÍA |
| Insuficiencia cardiaca avanzada refractaria A tratamiento diurético intensivo con clínica de congestión severa con disnea III- IV + Cr < 3 mgr/dl | 500 ml de SF 0,9% + 5 ampollas de CLNA al 20% |
|
| DERIVACIÓN A CONSULTAS DE ESPECIALIDAD | ||||||||
|
||||||||
| INGRESO HOSPITALARIO | ||||||||
|
||||||||
BIBLIOGRAFÍA
- Guía Sociedad Europea de Cardiología (ESC) 2021 sobre el diagnóstico y tratamiento de la insuficiencia cardiaca aguda y crónica. TA McDonagh, M Metra, M Adamo, et al. Rev Esp Cardiol. 2022; 75(6): 523.e1-523.e114.
- Giner-Soriano, D Díaz Baena, D Ouchi, et Al. Tratamiento farmacológico de la insuficiencia cardiaca según la fracción de eyección ventricular en atención primaria. Aten Primaria 54(2022)102362.
- 2023 ACC Expert Consensus Decision Pathway on Management of Heart Failure With Preserved Ejection Fraction: a Reporto f the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol. Apr 19, 2023.
- 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Reporto f the American College of Cardiology/ American Heart Association Joint Committee on Clinical Practice Guidelines. PA Heidenreich, B Bozkurt, D Aguilar, et al. J Am Coll Cardiol 2022 May, 79 (17): e263-e421.
- Manual práctico de manejo integral del paciente con insuficiencia cardiaca crónica. Manzano Espinosa, L. Servicio de Medicina Interna. Hospital Universitario Ramón y Cajal. Universidad de Alcalá. Madrid. 2018 (4ª Edición): 1-211.