García García, Victor
Román Rodriguez, Lucas
Tallón Aguilar, Rodrigo
DEFINICIÓN
Se define hemoptisis como la expectoración de sangre procedente del árbol traqueobronquial.
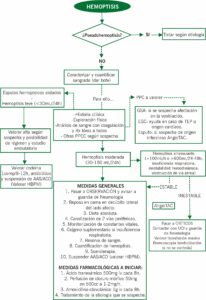
Es importante tener siempre en mente la pseudohemoptisis. Tendremos que descartar que el sangrado no sea por epistaxis, gingivorragia, hematemesis (esta última suele coincidir con vómitos y no con tos, puede ser roja, en posos de café o ácida…), etc. Una vez confirmada la hemoptisis, debemos valorar su gravedad, para lo cual consideraremos sus características y cuantificaremos el volumen de sangrado (las definiciones que se exponen a continuación difieren a lo largo de la literatura y no deben ser usadas como un criterio fijo):
- Esputo o expectoración hemoptoica: existencia de estrías de sangre en el esputo.
- Esputo herrumbroso: esputo mezclado con sangre, de coloración similar a la de un ladrillo.
- Hemoptisis franca: emisión únicamente de sangre.
- Hemoptisis leve: <30 mL/24h.
- Hemoptisis moderada: 30-150 mL/24h.
- Hemoptisis amenazante, que se refiere a aquella que pone en riesgo la vida del paciente y que se ajusta a alguna de estos puntos:
- Cuantía de >100mL/h o >600mL/24-48h.
- Insuficiencia respiratoria.
- Inestabilidad hemodinámica.
- Obstrucción de vía aérea.
ETIOLOGÍA
Algunas de las causas de hemoptisis, siendo las tres primeras las más frecuentes, son:
- Neoplasia pulmonar
- Infección bronquial aguda
- Bronquiectasias
- Tuberculosis
- Tromboembolismo pulmonar
- Malformaciones pulmonares vasculares
- Trastornos de la coagulación
- Trastornos reumatológicos
DIAGNÓSTICO
- Descartar pseudohemoptisis y confirmar hemoptisis.
- Explorar vía aérea superior
- Interrogar si coincidencia con vómitos, patología digestiva concomitante…
- Valorar gravedad: cuantificar y caracterizar sangrado.
- Localizar origen y etiología del sangrado:
- Historia clínica
- Exploración física
- Pruebas complementarias
- Analítica con coagulación, radiografía de tórax, medición de constantes vitales: a todos los pacientes.
- Gasometría arterial: si se sospecha afectación en la ventilación.
- ECG: ayuda en caso de TEP u origen cardíaco.
- Esputo: si sospecha de origen infeccioso (neumonía, bronquitis, TBC, bronquiectasias…).
- AngioTAC: indicada en caso de hemoptisis franca o amenazante, hemoptisis moderada sin etiología filiada, sospecha de TEP, alteración en radiografía de tórax que sugiera profundizar estudio de imagen, hemoptisis recurrente sin etiología filiada, sospecha de malformaciones vasculares…
TRATAMIENTO
Debe instaurarse tras evaluar la gravedad del sangrado y su ubicación. Tras el estudio diagnóstico correspondiente, la sospecha etiológica marcará el tratamiento a seguir.
En los casos de expectoración hemoptoica aislada, no es necesario el ingreso hospitalario, a no ser que la causa lo precise; se puede estudiar la etiología desde consultas. Según sospecha clínica, valorar alta con codeína 1comp/8-12h, antibiótico y suspensión de AAS/ACO (valorar HBPM).
La hemoptisis franca suele requerir ingreso, a no ser que se cumpla todo lo siguiente: buen estado general, control durante un tiempo prudencial en servicio de Urgencias, sospecha etiológica que permite seguimiento ambulatorio, pauta antibiótica, asegurar reposo domiciliario y control ambulatorio a corto plazo (derivar al CARE de Respiratorio en Fleming).
La hemoptisis amenazante siempre es indicación de ingreso hospitalario, ya sea en UCI o en planta de neumología, pero hasta entonces el paciente debe ingresar en área de Observación de Urgencias y se debe avisar a Neumología de guardia.
- Medidas generales a aplicar en área de Observación:
- Reposo en cama en decúbito lateral del lado afecto.
- Dieta absoluta.
- Canalización de 2 vías periféricas.
- Monitorización de constantes vitales.
- Oxígeno suplementario si insuficiencia respiratoria.
- Reserva de sangre.
- Cuantificación de hemoptisis.
- Sueroterapia.
- Tratamiento de la etiología que se sospeche.
- Medidas farmacológicas a iniciar:
- Ácido tranexámico 500mg iv cada 8h.
- Perfusión de cloruro mórfico 50mg en 500cc a 1-2mg/h.
- Amoxicilina-clavulánico 1g iv cada 8h.
- Valorar embolización arterial si arterias patológicas en angioTAC.
**En paciente anticoagulados debemos revertir con:
- Hemoptisis leve: vitamina K
- Hemoptisis moderada: plasma fresco
- Hemoptisis amenazante: factor protrombínico
- Si se usan ACOs, usar antídoto específico