Lozano García, Adela
Domínguez Cejudo, Ana
Mazuelos Fernández, María
DEFINICIÓN
La agitación psicomotriz consiste en una hiperactividad motora y cognitiva, que surge en respuesta a una tensión interna y que se traduce en: inquietud psicomotriz, irritabilidad, mayor reacción ante estímulos y conductas inapropiadas, pudiendo incluir actividades destructivas y violentas. Puede acompañarse de alteraciones afectivas, del pensamiento y, en ocasiones, del estado de conciencia, típicamente fluctuantes.
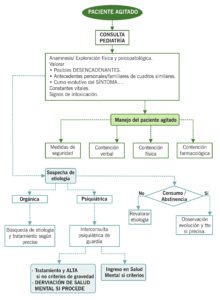
La agitación puede deberse a causas orgánicas, intoxicación o abstinencia de sustancias o causas psiquiátricas. Es fundamental, ante un paciente agitado, descartar que sufra un problema orgánico no psiquiátrico, que pueda suponer un riesgo vital para el paciente, por lo que la primera evaluación debe ser realizada por el pediatra
| CUADROS DE ORIGEN ORGÁNICO | CUADROS DE ORIGEN PSIQUIÁTRICO | CLÍNICA |
| – Encefalitis víricas
– Epilepsia (lóbulo temporal) – Tumores cerebrales – Enfermedades vasculares cerebrales – Enfermedades sistémicas: LES, tiroiditis… – Enfermedades degenerativas del SNC – Errores innatos del metabolismo – Migraña |
– Abuso de sustancias
– Trastornos de conducta disocial – Cuadros psicóticos – Trastornos de la personalidad – Trastorno bipolar – Retraso mental y trastorno generalizado – Trastornos de ansiedad |
– Aumento actividad motora, deambulación constante, respuesta exagerada a diferentes estímulos, actividad verbal inapropiada
– Hiperactividad vegetativa (sudoración, taquicardia, midriasis) – Irritabilidad, miedo, ansiedad y otros trastornos emocionales. Insomnio – Auto/heteroagresión – Posible alteración de funciones psíquicas (alucinaciones, delirios, alteración de conciencia, del juicio y/o de la memoria) |
DIAGNÓSTICO DIFERENCIAL
| AGITACIÓN ORGÁNICA | AGITACIÓN PSIQUIÁTRICA | |
| CONCIENCIA | Alterada, nivel de conciencia fluctuante. | Sin fluctuaciones. |
| CURSO DE LOS SÍNTOMAS | Inicio brusco.
Con fluctuaciones. |
Inicio normalmente gradual.
No fluctuaciones en la intensidad del cuadro |
| ESTADO COGNITIVO | Desorientación temporo-espacial
Confusión mental. Amnesia del episodio. |
No desorientación temporo-espacial.
No amnesia del episodio |
| LENGUAJE | Discurso incoherente | Tono elevado, verborrea, en casos graves lenguaje disgregado o fuga de ideas. |
| HUMOR | Lábil y fluctuante. | Disforia / euforia |
| SENSOPERCEPCIÓN Y CONTENIDO DEL PENSAMIENTO | Alucinaciones visuales o auditivas.
Delirios de contenido paranoide, de perjuicio, delirio ocupacional. |
Alucinaciones auditivas (raramente visuales) e ideación delirante, ya sea de perjuicio (esquizofrenia o trastornos delirantes) o megalomaníacos (episodio maniaco) |
| SUEÑO | Pérdida del ritmo sueño / vigilia. | No pérdida del ritmo sueño / vigilia. |
| COMPORTAMIENTO | Conductas repetitivas carentes de finalidad. | Agresividad y hostilidad. |
Agitación por intoxicación: debe haber presencia clara y en dosis suficientemente elevadas de consumo de la sustancia, y los síntomas o signos han de ser compatibles con el efecto de ésta.
Abstinencia: debe haber evidencia de reciente suspensión o disminución del consumo siendo la clínica compatible con el cuadro clínico de abstinencia a la sustancia consumida.
ALGORITMO
MANEJO DEL PACIENTE AGITADO
| MEDIDAS AMBIENTALES | CONTENCIÓN VERBAL | CONTENCIÓN FÍSICA | CONTENCIÓN FARMACOLÓGICA |
| Lugar adecuado y seguro.
Ausencia de objetos peligrosos. Acceso a la salida. Alejamiento del paciente de la causa de la crisis. Presencia de acompañantes SI o NO. Presencia personal de seguridad |
Identificarse.
Calmar. Informar del proceso. Abordar aspectos distintos a la violencia. Aclarar sentimientos. Acercarle a la realidad objetiva. |
Necesaria si peligro propio o ajeno.
Explicar motivo y procedimiento. Reevaluar cada dos horas y supervisar cada media hora (conciencia, postura, seguridad, elementos de contención, frecuencia Cardíaca, tensión arterial, temperatura, higiene e hidratación). *
|
Si la agitación genera riesgos para sí o para otros se puede administrar sin consentimiento del paciente o de sus tutores.
Fármacos de elección: – Neurolépticos y Benzodiazepinas. Considerar riesgo de depresión respiratoria, bradicardia e hipotensión. Si colabora usar vía oral, en otro caso usar vía intramuscular. |
*Material necesario: cama acondicionada para la sujeción y elementos estandarizados de anclaje de los cuatro miembros y cintura
*Equipo humano: al menos un facultativo responsable de la indicación, un profesional de enfermería, 4 ó 5 auxiliares, uno para cada extremidad y un quinto para sujetar la cabeza durante la maniobra de sujeción.
| MENORES DE 12 AÑOS | MAYORES DE 12 AÑOS |
| ANTIPSICÓTICOS
– Haloperidol 0,1mg/Kg – Levomepromazina 1mg/kg – Risperidona 0,5mg
|
ANTIPSICÓTICOS:
– Haloperidol 2-4mg – Levomepromazina 25-50mg – Risperidona 1mg – Olanzapina 5-10 mg |
| BENZODIAZEPINAS
– Midazolam 0,05-0,15 mg/Kg – Lorazepam 0,5-1mg (Via oral) |
BENZODIAZEPINAS
– Midazolam 2 – 4 mg – Lorazepam 0,5-1mg (Via oral) |
CRITERIOS DE ALTA, INGRESO Y DERIVACIÓN CONSULTAS EXTERNAS
| CRITERIOS DE ALTA | CRITERIOS DE INGRESO | CRITERIOS DERIVACION CONSULTAS EXTERNAS |
| – Resolución cuadro de agitación.
– Adecuada contención del entorno. – Si causa por tóxicos valorar derivación a red de drogodependencias. |
– Persistencia de la clínica aguda.
– Si CAUSA ORGÁNICA ingreso en el Servicio correspondiente. INGRESO EN PSIQUIATRÍA: – Ausencia de organicidad. – Psicopatología activa. – Riesgo autolítico. – Falta de contención entorno familiar. |
– Resolución del episodio agudo.
– Necesidad de filiación diagnostica. – Necesidad de control y/o seguimiento especializado. |
BIBLIOGRAFÍA
- Sanchez, P. , Valentin, O. Urgencias en psiquiatría infantil. Pediatría Integral. 2014 :XVIII(5) : 312-319
- Goena, J. , Arrieta, M. El paciente agitado. En Guías de actuación en urgencias..Pamplona: Clínica Universidad de Navarra; 2018. p. 263-269
- Greif, V., Treibel, M. Manejo de la excitación psicomotriz en niños y adolescentes. Medicina Infantil. 2017; XXIV (2):208-213
- M.T Jimenez, J. Aragó, A. Nuño, J.Loño, G. Ochando. Atención al paciente agitado, violento o psicótico en urgencias: un protocolo pendiente para una patología en aumento. Anales de Pediatría 2005;63(6):526-36
- Stahl S M. Psicofarmacología esencial de Stahl. Guía del prescriptor. 5.ª edición. Madrid: Aula Médica; 2016