Sánchez Díaz, Carolina
Silván Alfaro, José Manuel
Falcón Neyra, María Dolores
DEFINICIÓN
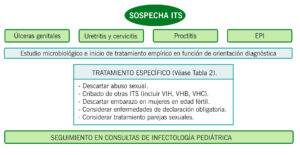
Conjunto de infecciones transmitidas, principalmente, por contacto sexual (oral, vaginal, anal) producidas por más de 30 virus, bacterias, hongos, protozoos o artrópodos. Aproximadamente un 80% de las infecciones de transmisión sexual (ITS) son asintomáticas. El adelanto de la edad de inicio de relaciones sexuales (15-16 años) y los cambios en la conducta sexual, entre otros factores, han llevado a un aumento de las ITS en adolescentes. Ante el hallazgo de una de estas infecciones debemos descartar siempre el abuso sexual, coinfección con otras ITS y, en mujeres en edad fértil, descartar embarazo.
CLÍNICA Y DIAGNÓSTICO
ITS MÁS FRECUENTES EN ADOLESCENTES
| AGENTE | CLÍNICA | DIAGNÓSTICO | |
| Treponema pallidum | Sífilis primaria
|
Pápula/úlcera indolora en inoculación (genital/bucal) y adenopatías bilaterales indoloras. Involuciona en 4-6 semanas. | RPR (+/-) FTA-Abs (+). Exudado de úlcera genital (+/-). |
| Sífilis secundaria | Exantema maculopapularpalmoplantar no pruriginoso, sistémicas (adenomegalias, esplenomegalia, etc). Alta contagiosidad. | RPR (+) FTA-Abs (+) | |
| Sífilis latente | Precoz: < 1 año tras contacto. Tardía: > 1 año tras contacto. Asintomática. | RPR/VDRL (+/-) FTA-Abs/TPPA (+) | |
| Neisseria gonorrhoeae
(Incubación 2-5 días en varones; 5-10 días en mujeres) |
Gonococia asintomática | Asintomática sobre todo en mujeres. | Diagnóstico por cribado poblacional. |
| Gonococia no complicada | Genitourinaria: uretritis con secreción purulenta y disuria, vulvovaginitis, cervicitis con secreción vaginal purulenta, dolor suprapúbico, dispareunia, disuria, sangrado intermenstrual. | PCR muestra o cultivo
Tinción de Gram/cultivo |
|
| Rectal: mayoría asintomática, proctitis con secreción anal, prurito, hemorragia, dolor, tenesmo rectal, estreñimiento. | |||
| Faringitis gonocócica: mayoría asintomática, puede progresar a infección gonocócica diseminada. | |||
| Conjuntivitis/oftalmitis: poco frecuente. Síntomas leves a queratitis ulcerativa. | |||
| Infección gonocócica diseminada | Artralgia asimétrica, lesiones cutáneas en zonas acras (pústulas, petequias), tenosinovitis, artritis supurativa. Carditis, meningitis, osteomielitis. | ||
| Herpes genital:
VHS-1, VHS-2 (Incubación 7 días) |
Infección primaria | Sistémicos (fiebre, malestar, mialgias…) y locales (parestesias, prurito, quemazón) previos a lesiones vesiculosas genitales, evolución a úlceras húmedas muy dolorosas, adenopatías regionales dolorosas, secreción vaginal, uretral, disuria | PCR VHS: método diagnóstico de elección.
Serología: útil en primoinfección y en identificación de los tipos de VHS. |
| Recurrencias | Clínica más leve o asintomáticas. | ||
| Virus del papiloma humano (VPH 6,11) | Verrugas anogenitales o condilomas únicos o múltiples. Cérvix, vagina, pene, genitales externos, región intra y perianal y muslos. Asintomáticas, a veces producen prurito, dolor, sangrado leve o molestias urinarias. | ||
| Chlamydia trachomatis
(Incubación 7-14 días) |
Asintomática en muchos casos. Puede causar uretritis, epididimitis, cervicitis, salpingitis, proctitis, EIP. | PCR en orina, exudadovaginaluretral.Tinción de Gram/cultivo | |
| Trichomonas vaginalis | Eritema vulvar, intenso. Flujo amarillo-verdoso, espumoso y maloliente. Cervicitis, uretritis, vaginitis. Alta tasa de coinfección. | Protozoos flagelados móviles en fresco, Gram, cultivo o PCR. | |
Tabla 1. ITS más frecuentes en adolescentes
SÍNDROMES RELACIONADOS CON ITS EN EL ADOLESCENTE
| AGENTE | CLÍNICA | DIAGNÓSTICO | ||
| ÚLCERAS Y ADENOPATÍAS | Características lesiones | Adenopatías | ||
| HerpesVHS-1, VHS-2 | Vesículas evolucionadas a úlceras, muy dolorosas. | Bilaterales, dolorosas. | Véase Tabla 1 | |
| Sífilis primariaTreponema pallidum | Úlcera superficial, borde engrosado. Indolora. | Bilaterales, indoloras. | ||
| Linfogranuloma venéreo (LGV)
Chlamydia trachomatis L1-L3 |
A veces úlcera ausente. Lesión papulosa/pustulosa en lugar de inoculación. | Unilateral, dolorosa. Tras desaparición de lesión primaria. | ||
| Granuloma inguinal
Klebsiella granulomatis |
Pápula ulcerada muy vascularizada y sangrante.
No dolorosa. |
No. | Biopsia: cuerpos de Donovan. | |
| Chancroide Haemophilusducreyi | Úlcera profunda, amarillenta, secreción purulenta. Mal olor. Dolorosa. | Unilaterales. Dolorosas. Supurativas | Gram, cultivo o PCR.
(En exudado de lesión primaria o adenopatía) |
|
| URETRITIS Y CERVICITIS | Gonocócica
Neisseria gonorrhoeae
|
Incubación 2-5 días. Inicio brusco. Exudado abundante, purulento, hemorrágico. | Examen en fresco, Gram, cultivo y PCR. Si en tinción de Gram se observan diplococos G- sospecharemos N. gonorrhoeae, mientras que si es negativa debemos pensar en C. trachomatis (confirmar con PCR) | |
| No gonocócica
Chlamydia trachomatis, Mycoplasma genitalium, Trichomonas vaginalis, Haemophilus spp. |
Incubación 7- 14 días. Inicio insidioso. Exudado escaso, seroso, mucoide. | |||
| PROCTITIS | N. gonorrhoeae, C.trachomatis, C. trachomatis L1-L3 (linfogranuloma venéreo), VHS, T.pallidum | Alto porcentaje de asintomáticos. Dolor, tenesmo, secreción rectal, afectación del estado general.Edema y eritema. Úlceras (LGV, HCS, sífilis). | Gram, PCR N.gonorrhoeae, C. trachomatis, LGV, VHS
Estudio parasitológico y bacteriológico en heces. |
|
| ENFERMEDAD INFLAMATORIA PÉLVICA | N. gonorrhoeae, C.trachomatis, M.genitalum | https://guiaprioam.com/indice/enfermedad-pelvica-inflamatoria/ | PCR/cultivo N.gonorrhoeae, C. trachomatis. Cultivo bacteriano (vaginosis)
Serología ITS. |
|
Tabla 2. Síndromes relacionados con ITS en el adolescente.
TRATAMIENTO EMPÍRICO POR SÍNDROME
| SÍNDROME | PRIMERA ELECCIÓN | ALTERNATIVA |
| Uretritis y cervicitis | Si < 45 kg:
Ceftriaxona 25-50mg/kg i.m dosis única +eritromicina 50 mg/kg/día c/6 h v.o durante 14 días Si > 45 kg: https://guiaprioam.com/indice/cervicitis/ |
https://guiaprioam.com/indice/cervicitis/ |
| Proctitis | Ceftriaxona o doxicilina 100mg c/12 h v.o 7 días
Si sospecha VHS o sífilis, tratamiento específico |
|
| Enfermedad inflamatoria pélvica | https://guiaprioam.com/indice/enfermedad-pelvica-inflamatoria/ | https://guiaprioam.com/indice/enfermedad-pelvica-inflamatoria/ |
TRATAMIENTO DIRIGIDO POR SÍNDROME
| AGENTE | PRIMERA ELECCIÓN | ALTERNATIVA |
| C.trachomatis
(1) |
> 45 kg: azitromicina 1 g v.o. dosis única | Doxiciclina 100 mg v.o. c/12 h durante 7 días (sólo en > 8 años) |
| < 45 kg: eritromicina 50 mg/kg/día v.o c/6h durante 14 días (dosis máx. 2 g/día) | ||
| Linfogranuloma venéreo
(2) |
Doxicilina 100 mg v.o. c/12 h, 21 días | Azitromicina v.o 1 g semanal, 3 semanas |
| Granuloma inguinal
(3) |
Doxicilina 100 mg v.o. c/12 h, 3-4 semanas. | Azitromicina v.o 1 g semanal, 3 -4 semanas. |
| N.gonorrhoeae
(4) |
>45 kg: Ceftriaxona 250 mg i.m dosis única o azitromicina 1 g v.o dosis única. | Cefixima 400 mg v.o. en dosis única + azitromicina 1 g v.o dosis única |
| < 45 kg: Ceftriaxona 50 mg/kg iv o im dosis única (máx. 125 mg) | ||
| Ingreso hospitalario en infección gonocócica diseminada grave | ||
| T.vaginalis
(5) |
Metronidazol 2 g vo dosis única o Metronidazol 500 mg vo c/12 h 7 días | Clotrimazol 100 mg vaginal 7 días, clotrimazol crema vaginal 2%, c/24 h, 3 días |
| H. ducreyi (chancroide)
(6) |
>45 kg: Azitromicina 1 g vo, dosis única ó Ceftriaxona 250 mg im dosis única | Eritromicina 500 mg v.o c/8 h, 7 días. |
| < 45 kg: Ceftriaxona 50 mg/kg/im dosis única ó Azitromicina 20 mg/kg/v.o , dosis única. | ||
| Sífilis | Primaria, secundaria y latente precoz: Penicilina G benzatina 50.000 U/kg i.m dosis única (máx. 2.4 millones U). | Doxiciclina 100 mg v.o c/12 h durante 14 días. |
| Latente tardía o duración desconocida: Penicilina G benzatina 50.000 U/kg i.m (dosis máx. 2.4 millones U) 3 dosis semanales. | Doxiciclina 100 mg v.o. c/12 h durante 28 días. | |
| VHS
(7) |
Primer episodio: Aciclovir 400 mg c/8 h vo 7-10 dias. | Valaciclovir 500 mg c/12 h v.o 7-10 días |
| Recurrencias: Terapia supresora con aciclovir o valaciclovir |
(1) Tratar parejas sexuales de 60 días previos. Se recomienda confirmación de cura con prueba microbiológica a las 2 semanas de finalizar tratamiento. En mayores de 45 kg el tratamiento con una dosis de azitromicina es tan eficaz como con doxiciclina en la infección urogenital, pero existen dudas sobre su eficacia en proctocolitis.
(2) Tratamiento de parejas sexuales 30 días previos.
(3) Tratamiento de parejas sexuales 30-60 días previos, no indicación clara de tratar a la pareja sexual si asintomática.
(4) Se recomienda reevaluar a estos pacientes tras 3-7 días de completar tratamiento para asegurar respuesta clínica (riesgo de resistencias a gonococo).
(5) No deben consumirse bebidas ni medicamentos que contengan alcohol durante el tratamiento con metronidazol
(6) Tratamiento de parejas sexuales de 10 días antes de la aparición de síntomas.
(7) Si lesiones muy dolorosas: baños con agua salina y lidocaína al 5% tópica.
(8) Tratar recurrencias sólo si muy frecuentes.
| PROFILAXIS POSTEXPOSICIÓN VIH |
Valoración de riesgo según:
|
| Niños< 12 años: zidovudina (4 mg/kg/12h) + emtricitabina (6 mg/kg/24h) + lopinavir/ritonavir (230-300 mg/m2 cada 12 horas). Existen preparados en solución de los fármacos.
Niños ≥ 12 años: tenofovir 245 mg + emtricitabina 200 mg en un sólo comprimido/24 horas + raltegravir 400 mg/12 horas. Iniciar en las primeras 72 horas tras contacto y mantener 28 días. |
| Derivación a consulta de Infecciosos Pediátrico para cribado de otras ITS y seguimiento. |
Tabla 4. Profilaxis postexposición VIH
| ANTICONCEPCIÓN DE EMERGENCIA |
| Levonorgestrel: dosis única de 1,5 mg vo hasta 3 días posteriores al contacto sexual |
| INDICACIONES
– Mantener relaciones sexuales sin protección – Fallo de un método contraceptivo (rotura de preservativo, especialmente) – Abuso sexual con penetración |
Tabla 5. Anticoncepción de emergencia
| CRITERIOS DE DERIVACIÓN CONSULTAS |
| Cualquier ITS o sospecha debe ser remitida a consulta de Infectología pediátrica para completar cribado y seguimiento. |
Tabla 6. Criterios de derivación consultas
| CRITERIOS DE INGRESO |
|
| Sospecha de gonococia complicada |
| Clínica severa o dolor no controlado |
Tabla 7. Criterios ingreso
ALGORITMO DE MANEJO
BIBLIOGRAFÍA
- Caballero García M, Bardón Cancho E, López Lledó S. Infecciones de transmisión sexual en adolescente (v.1/2015). Guía ABE. Infecciones en pediatría. Guía rápida para selección de tratamiento antimicrobiano empírico. Disponible:https://guia-abe.es/
- Documento de consenso sobre diagnóstico y tratamiento de las infecciones de transmisión sexual en adultos, niños y adolescentes. Grupo de Expertos de Estudio de SIDA de la SEIMC (GESIDA), Secretaría del Plan Nacional sobre el SIDA(SPNS), Grupo de Estudio de ITS de la SEIMC (GEITS), Grupo Español para la Investigación de las Enfermedades de Transmisión Sexual de la Academia Española de Dermatología y Venerología y de la Sociedad Española de Infectología Pediátrica (SEIP). Marzo 2017.
- M.D. Falcón Neyra, P.Sánchez Moreno. Capítulo 6.1.10 Infecciones de transmisión sexual. En: M Cruz. M. García, J.J. Cruz, O. Mintegui, S. Moreno, J.M.Manual de Pediatría. 4ª Edición. Madrid. Ergon. 2020. P 369-73.
- Guías para el diagnóstico y tratamiento de las enfermedades infecciosas. Hospital Universitario Virgen del Rocío. Disponible en: https://guiaprioam.com
- Guerrero-Fdez J, Cartón Sánchez A, et al. Manual de Diagnóstico y Terapéutica en Pediatría. Libro verde Hospital Infantil La Paz. Editorial Panamericana, 6ª edición.