Márquez Caballero, José
Pérez Benito, María
Díaz Carrión, Esther
BRUE: Brief Resolved Unexplained Event = episodio breve resuelto e inexplicado (EBRI).
EAL: episodio aparentemente letal.
Anteriormente conocido como ALTE: Apparent Life Threatening Event (episodio amenazante para la vida).
DEFINICIÓN
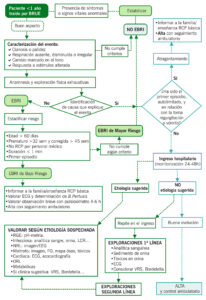
Episodio que se produce en un lactante menor de 1 año, con duración inferior a 1 minuto y que asocia ≥1 de los siguientes:
- Cianosis / palidez central *
- Respiración ausente / disminuida / irregular **
- Hipertonía / hipotonía
- Letargia / somnolencia / disminución del nivel de conciencia
Esta situación requiere maniobras de estimulación vigorosa por parte del observador. A diferencia del episodio aparentemente letal (EAL), en el EBRI no se encuentra ninguna causa que justifique tal evento tras la anamnesis y exploración física completa.
*La rubefacción o acrocianosis no se consideran característicos del BRUE.
**La respiración superficial, la respiración periódica del recién nacido o un episodio de apnea central <30 segundos de duración sin repercusión cardiológica no se considera BRUE.
ANAMNESIS
| SOBRE EL EVENTO | DURANTE EL EVENTO | FINAL DEL EVENTO |
| – Descripción del evento
– Familiar / testigo que ha presenciado el evento – ¿Dónde ha ocurrido? – ¿En qué posición se encontraba el bebé? ¿Ha ocurrido durante el sueño? – Si ha ocurrido en vigilia, ¿cómo ha sido? (llanto, tos, regurgitación, atragantamiento, vómito, lactancia, alimento…) – Duración del episodio |
– Actitud y estado del paciente
– Nivel de conciencia – Respiración – Activo / hipoactivo – Mirada – Movimientos convulsivos, repetitivos o anómalos – Tono muscular – Color de piel y labios – Sangre en nariz o boca |
– ¿Cómo finalizó?
– Disminución progresiva o brusca – ¿El episodio fue autolimitado o requirió estimulación de algún tipo? – Actitud posterior al suceso – Administración de algún tratamiento – ¿El testigo contactó con el 112? |
| HISTORIA RECIENTE | ANTECEDENTES PERSONALES | ANTECEDENTES FAMILIARES | AMBIENTE SOCIOFAMILIAR |
| – ¿Fiebre en días previos?
– ¿Clínica catarral? – ¿Vómitos? ¿Diarrea? – Rechazo alimentación – Caídas, heridas, hematomas no explicados… |
– Enfermedad durante el periodo peri/postnatal
– Edad gestacional – Vacunación – Desarrollo – BRUE previo – RGE – Enfermedades neurológicas o metabólicas – Hospitalizaciones previas – Tratamiento habitual |
– BRUE en hermanos
– Síndrome de muerte súbita del lactante – Muerte súbita en familiares de 1º y 2º grado <35 años – Síndrome QT largo – Arritmias – Enfermedades neurológicas, cardiovasculares, o metabólicas retraso en el desarrollo |
– Estructura familiar y alojamiento
– Cambios recientes, estresores – Exposición a tabaco, alcohol o drogas – Nivel de ansiedad y manejo de la misma – Impacto potencial del evento en la familia – Servicios sociales en alerta por previas ocasiones – Convivencia con adultos con enfermedades mentales |
CRITERIOS DE INCLUSIÓN Y EXCLUSIÓN PARA DEFINIR UN EPISODIO COMO BRUE
| INCLUYE | EXCLUYE | |
| Breve y resuelto | – Duración <1 minuto, típicamente 20-30 segundos
– Paciente ha vuelto a su situación basal después del evento – Signos vitales normales – Aspecto normal |
– Duración ≥1 minuto
– En el momento de la evaluación: o Fiebre o haber tenido recientemente o Taquipnea, bradipnea, apnea o Taquicardia o bradicardia o Inestabilidad hemodinámica o Cambios en el estado de consciencia, hipotonía o hipertonía o Vómitos o Hematomas, petequias y otros signos de lesión/trauma o Alteración del peso, talla o perímetro craneal o Respiración dificultosa o Repite el evento |
| Inexplicado | – No explicable médicamente | – Se asocia a RGE, disfagia, infección, CVA… |
| Cianosis o palidez | – Cianosis central: coloración azul o púrpura de la cara, encías o tronco
– Palidez central |
– Acrocianosis o cianosis perioral |
| Respiración ausente, disminuida o irregular | – Apnea central
– Apnea obstructiva – Apnea mixta |
– Respiración periódica del neonato
– Espasmo del sollozo |
| Cambio marcado del tono muscular | – Hipertonía
– Hipotonía |
– Hipertonía asociada al llanto, ahogamiento o atragantamiento en contexto de RGE o problemas en la alimentación
– Alteración del tono en relación a un espasmo del sollozo – Desviación ocular tónica o nistagmo – Convulsión tónico-clónica – Espasmos infantiles |
| Alteración de la reactividad | – Pérdida de consciencia
– Cambio en estado de consciencia – Letargia – Somnolencia |
– Pérdida de consciencia asociada a espasmos del sollozo |
| TIPO DE BRUE | PRUEBAS COMPLEMENTARIAS |
| BAJO RIESGO | No precisa |
| ALTO RIESGO | Primera línea:
– Hemograma, bioquímica, proteína C reactiva, glucemia, gasometría, urocultivo y electrocardiograma. VRS y/o Bordetella Pertussis si el contexto lo sugiere. – Screening de metabolopatía: estudio de sodio, potasio, calcio, magnesio, urea, amonio, lactato y piruvato, como parte de un primer estudio. – Tóxicos en orina. Segunda línea: – Según la sospecha diagnóstica |
| CRITERIOS DE INGRESO | TRATAMIENTO DOMICILIARIO/DERIVACIÓN A CONSULTAS |
| – Repetición del episodio en menos de 24 horas.
– Presencia de factores de riesgo de sufrir un EAL grave (apneas centrales > 30 segundos y bradicardia durante al menos 10 segundos (<60 lpm en los menores de 44 semanas EPC, <55 lpm en los mayores de 44 semanas EPC) ± desaturación <80% durante más de 10 segundos) o Edad<30 días o de 43 semanas de edad gestacional o Antecedentes de prematuridad o Dos o más episodios en 24 horas o Antecedentes médicos importantes: cardiopatía congénita, Sd. Down y otras cromosomopatías, trastornos cráneofaciales, neuromusculares… – Signos o síntomas de ingreso obligatorio como hipoxia, necesidad de ventilación mecánica, reanimación cardiopulmonar, antibioterapia intravenosa, tratamiento anticonvulsivante, inestabilidad hemodinámica. |
Se establecerá tratamiento domiciliario en consonancia con la causa subyacente que propició el episodio si esta fuera identificable así como derivación a consultas de la especialidad pertinente para seguimiento.
|
BIBLIOGRAFÍA
- Guerrero-Fernández J. Manual de diagnóstico y terapéutica en pediatría. 6th ed. Madrid: Editorial Panamericana; 2019.
- Benito Fernández J, Mintegi Raso S. Urgencias pediátricas. 2nd ed. Madrid: Editorial Panamericana; 2019.
- Martínez Planas A, García Fernández de Villalta M. Actualización en la evaluación del Episodio Aparentemente Letal. SEPHO; 2018.
- McFarlin A. What to Do when Babies Turn Blue: Beyond the Basic Brief Resolved Unexplained Event. Emerg Med Clin North Am. 2018; 36: 335-47
- Tate C, Sunley R. Brief resolved unexplained events (formerly apparent life-threatening events) and evaluationof lower-risk infants. Arch Dis Child Educ Pract Ed. 2018; 103: 95-8.