Monserrat García, María Teresa
Durán Romero, Antonio José
Bernabéu Wittel, José
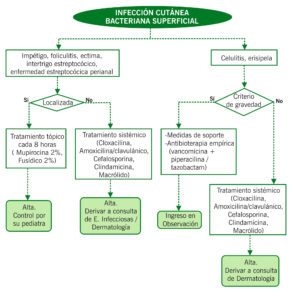
INFECCIONES CUTÁNEAS SUPERFICIALES E INFESTACIONES
| BACTERIANAS | ETIOLOGÍA | DIAGNÓSTICO | TRATAMIENTO |
| Impétigo
– Ampolloso (30%) – No ampolloso (70%) |
S. aureus
S. aureus, S. pyogenes |
Clínico: lesiones costrosas melicéricas +/-vesiculoampollosas fláccidas.
Predominan en zona facial y extremidades Casos extensos o refractarios: Cultivo bacteriano, antibiograma |
– Localizado:
o Mupirocina 2% o Fusídico 2% – Extenso /sintomatología sistémica: o Cloxacilina 100-150 mg/kg/d dividido en 4 dosis o Amoxicilina/clavulánico (40 mg/kg/día dividido en 3 dosis) o Cefalexina (25-50 mg/kg/d dividido en 3-4 dosis) o Clindamicina (20 mg/kg/d dividido en 3 dosis) o Eritromicina (40mg/kg/d dividido en 3-4 dosis) – Recurrente: + mupirocina nasal cada 12 h 5-10 días |
| Foliculitis | S. aureus
Otros: Bacilos Gram negativos, Pseudomonas |
Clínico: pústulas foliculares sobre base eritematosa
Extensos, refractarios: Cultivo bacteriano |
– Tópico: clindamicina, Mupirocina
– Sistémico: B lactámicos, cefalosporina, Tetraciclinas, macrólidos |
| Ectima | Lesión ulcerocostrosa dolorosa | Cultivo bacteriano | – Antibioterapia empírica oral |
| Ectima gangrenoso | Pseudomonas aeruginosa | Inmunodepresión (neutropenia)
Pápula hemorrágica /ulceronecrótica Gram, cultivo bacteriano |
– Piperacilina/tazobactam +- gentamicina |
| Intertrigo estreptocócico | S. pyogenes | Clínico: pliegues, placas rojizas bien delimitadas, a veces malolientes | Tratamiento tópico
– Mupirocina 2% – Fusídico 2% |
| Enfermedad estreptocócica perianal | S. Grupo A | Clínica: placa rojo vivo perianal | – Penicilina / Cefuroxima / ertromicina 7-10 días |
| Celulitis | S. pyogenes, S. aureus, H. influenzae | Clínica: placas rojas, dolorosas, calientes, mal delimitadas
– Casos extensos, inmunodeprimidos, signos de gravedad: Gram y cultivo. |
– Cloxacilina (100-150 mg/kg/d dividido en 4 dosis)
– Amoxicilina/clavulánico (40 mg/kg/día dividido en 3 dosis) – Cefazolina 50 mg/kg/d dividido en 3 dosis) – Cefalexina (25-50 mg/kg/d dividido en 4 dosis) – Clindamicina (25-30 mg/kg/d dividido en 3 dosis) – Eritromicina (40mg/kg/d dividido en 3-4 dosis) – Trimetoprim/sulfametoxazol (TMP 8-12 mg/kg/d dividido en 2 dosis) |
| Erisipela | S. pyogenes, S. aureus | Clínica: placa más superficial, bordes netos, eritema vivo | – Cloxacilina
– Amoxicilina/clavulánico – Cefalosporina – Clindamicina – Macrólido |
| Eritrasma | C. minutissimum | Clínica: placas eritemtomarronáceas levemente descamativas en pliegues/espacios interdigitales. | – Tópico: Clindamicina o eritromicina solución cada 12 h
– Extensos: tratamiento oral (Eritromicina, Tetraciclina) |
| HONGOS | ETIOLOGÍA | DIAGNÓSTICO | TRATAMIENTO |
| Pitiriasis versicolor | Malassezia furfur | Cínico: placas hipo/hiperpigmentadas descamativas en tórax /área dorsal, asintomáticas
KOH |
Tópico: 1-2 veces al día, 1-2 semanas
– Ketoconazol 2% gel – Clotrimazol/miconazol crema – Terbinafina spray |
| Tinea | Dermatofitos | Clínico: placas pruriginosas eritematoescamosas, componente inflamatorio variable, a veces presencia de pústulas
KOH, cultivo de hongos (raspado) |
– Tópico (cada 12 h, de 2-4 semanas): ciclopirox, terbinafina, clotrimazol, ketoconazol, miconazol)
– Sistémico: tinea capitis, otras localizaciones según extensión /comorbilidades Griseofulvina (20-30 mg/kg/d) Terbinafina 3-6 mg/kg/d, Itraconazol Si inflamatorio: añadir corticoides orales 0.5-1 mg/kg /d durante 2-4 semanas Duración: – Capitis: 4-6 semanas – Corporis : 2-4 semanas – Pedis: 2-4 semanas |
| VIRUS | ETIOLOGÍA | DIAGNÓSTICO | TRATAMIENTO |
| Herpes simple | VHS 1 | Clínico
– Primoinfección: gingivoestomatitis – Recurrencias : herpes labial el más frecuente |
– Fomentos con sulfato de Zinc Fusidico/mupirocina tópica 1-2 veces al día para evitar sobreinfección
– Inmunocompetentes: o Primo infección: aciclovir 15 mg/kg 5 veces/día durante 5-10 días – Recurrencias: o Aciclovir 400 mg 5 veces /día durante 5 días o En >12 años: Valaciclovir 2 g/12 h 1 día |
| VHS 2 | Úlceras dolorosas en genitales +- atías regionales
Tinción de Tzanck, PCR |
– Primoinfección:
o <12 años: aciclovir 40-80 mg/kg/d dividido en 3-4 dosis durante 5-10 días o >12 años: aciclovir 400 mg cada 8 h durante 10 días ó Valaciclovir 1 g cada 12 h durante 10 días |
|
| Herpes zoster | VVZ | Clínica: lesiones vesiculosas sobe base eritematosa de distribución metamérica +- dolor neuropático
Tinción de Tzanck, PCR |
Fomentos con sulfato de Zinc
Fusidico/mupirocina tópica para evitar sobreinfección <12 años: 80 mg/kg/día repartido en 3- 4 dosis de máximo 800 mg >12 años: aciclovir 800 mg 5 veces al día durante 5 días |
| INFESTACIONES | ETIOLOGÍA | DIAGNÓSTICO | TRATAMIENTO |
| Escabiosis | Sarcoptes scabiei | Clínico: prurito de predominio nocturno. Pápulas, nódulos excoriados, vesículas, surcos | Permetrina 5%: excepto en zona facial. Dejar actuar 8-14 h. Repetir a la semana
Ivermectina 200 ug/kg/d (off label): no usar en menores de 5 años. 2 dosis con 1-2 semanas de intervalo Desinfestación de fómites |
| Pediculosis | Pediculus humanos capitis | Clínica: picor +- adenopatías | Permetrina 1% . Repetir tras 1-2 semanas. Peinar con liendrera
Resistentes: Ivermectina 200 ug/kg/d (off label): no usar en menores de 5 años. 2 dosis con 2 semanas de intervalo Desinfestación de fómites Otros: dimeticonas |
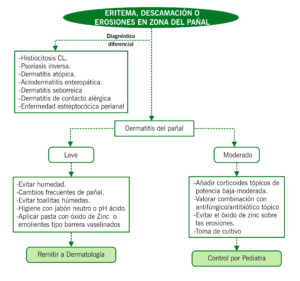
ALGORITMO
DERMATITIS DEL PAÑAL
DEFINICIÓN
Dermatitis de contacto irritativa en el área del pañal favorecida por la humedad, oclusión, el pH alcalino de la orina y la acción de las enzimas liberadas por las bacterias fecales.
| CLÍNICA | DIAGNÓSTICO |
| Eritema, descamación, erosiones
Confinado al área del pañal Según gravedad – Eritema en W: afecta áreas convexas, respeta fondo de pliegues – Eritema confluente: se extiende a los pliegues. Mayor inflamación y exudado – Dermatitis erosiva: se añaden ulceraciones superficiales |
Clínico
Valorar cultivo si sospecha de sobreinfección por Candida/ bacteriana |
ALGORITMO
BIBLIOGRAFÍA
- Paller AS, Mancini AJ. Hurwitz Clinical Pediatric Dermatology. 2006. ISBN-3: 978-0-7216-0498-5.
- Stevens DL, Bisno AL, Chambers HF, Dellinger EP, Goldstein EJ, Gorbach SL, Hirschmann JV, Kaplan SL, Montoya JG, Wade JC; Infectious Diseases Society of America. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis. 2014 Jul 15;59(2):e10-52.
- Kovitwanichkanont T, Chong AH. Superficial fungal infections. Aust J Gen Pract. 2019 Oct;48(10):706-711. doi: 10.31128/AJGP-05-19-4930. PMID: 31569324.
- lter SJ, McDonald MB, Schloemer J, Simon R, Trevino J. Common Child and Adolescent Cutaneous Infestations and Fungal Infections. Curr Probl Pediatr Adolesc Health Care. 2018 Jan;48(1):3-25.
- Shin HT. Diagnosis and management of diaper dermatitis. Pediatr Clin North Am. 2014 Apr;61(2):367-82.
- Sanders JE, Garcia SE. Pediatric herpes simplex virus infections: an evidence-based approach to treatment. Pediatr Emerg Med Pract. 2014 Jan;11(1):1-19; quiz 19. PMID: 24649621.