Durán Pastor, Miriam Esperanza
Marrero Gómez, Juan Luis
Alonso Salas, Maria Teresa
INTRODUCCIÓN
El éxitus y la actuación de los profesionales sanitarios de un Servicio de Urgencias ante un niño fallecido no es una situación muy frecuente ni por supuesto la deseada, sobre todo para un niño en seguimiento por un equipo de Cuidados Paliativos Pediátricos (CPP), donde uno de los objetivos principales es que el final de vida y el éxitus puedan suceder en el domicilio. Esta es una cuestión que generalmente se habrá trabajado por el equipo de CPP con el niño y la familia. Por ello no es tan común que un niño en final de vida acabe en un Servicio de Urgencias y fallezca allí o en el traslado de casa al Hospital. Pero en ocasiones, por condiciones especiales, por cambio de decisión de la familia, o por temores o situaciones inesperadas que no se sepa o no se pueda manejar, la familia acabe llamando al 061 y el niño sea trasladado a un servicio de urgencias de un Hospital. En estos casos, y en otros en los que no se haya incluido a un niño en un programa de CPP es importante manejar adecuadamente una situación difícil y especial para que podamos garantizar la mejor atención a un niño fallecido y su familia.
| CRITERIOS POR LOS QUE SE DETERMINA EL FALLECIMIENTO DE UNA PERSONA MENOR |
| – Cese irreversible de las funciones circulatoria y respiratoria durante al menos 5 minutos.
– Cese irreversible de las funciones del córtex y tronco cerebral. Este criterio es el que se conoce como muerte cerebral o encefálica. Su aplicación en neonatos pre o postérminos, lactantes y menores de 2 años requiere criterios complementarios especiales. |
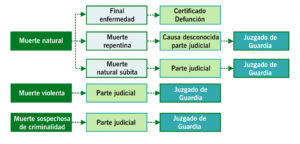
Supuesto de fallecimiento que nos podemos encontrar en un servicio de Urgencias: muerte natural, muerte violenta y muerte sospechosa de criminalidad.
ACTUACIONES DEL FACULTATIVO EN URGENCIAS
| MUERTE NATURAL | |
| Resultado final de procesos propios de la patología humana en que no interviene fuerza extraña al organismo o aun interviniendo, como es el caso de algunas infecciones o acciones intercurrentes, no es posible inicialmente establecer responsabilidad de terceros.
– Como final de enfermedad tras un dilatado período de enfermedad. – Repentina de forma inesperada en un breve espacio de tiempo, pero explicable a la luz de los antecedentes médicos del sujeto. – Súbita, sin signos de violencia o sospecha de criminalidad, en una persona aparentemente sana o en el curso de enfermedad latente que pasa inadvertida y que, en consecuencia, no es explicable. |
|
| SI DIAGNÓSTICO por pruebas o exploración previa | CERTIFICADO DEFUNCIÓN(*) |
| SI NO EXPLORACIÓN PREVIA O INGRESA CADÁVER: Diagnóstico o antecedentes médicos por referencia familiares o allegados | Consulta telemática de historia clínica, exploración y reconocimiento del cadáver
CERTIFICADO DEFUNCIÓN(*) |
| SI NO EXPLORACIÓN PREVIA O INGRESA CADAVER: No antecedentes que justifiquen la muerte, ni referencia directas o por terceros | Reconocimiento del cadáver
Parte Judicial de Defunción al Juzgado de Guardia |
(*) Certificado defunción en impreso editado por el Consejo General de la Organización Médica Colegial (OMC). Este certificado lo entrega el Jefe de Turno de Celadores.
| MUERTE VIOLENTA | |
| Acontece como consecuencia de procesos morbosos ajenos a la patología humana, siendo evidentes los signos externos de violencia (*). Se trata de muertes desencadenadas por algún mecanismo exógeno atribuible a una etiología accidental, suicida u homicida. | |
| Exploración y reconocimiento del cadáver | Parte Judicial de Defunción al Juzgado de Guardia |
(*) El hecho de presentar signos de violencia no implica necesariamente que estemos ante una muerte violenta (la presencia de signos de contusión por sí mismos no justifican la causa de la muerte).
| MUERTE SOSPECHOSA DE CRIMINALIDAD | |
| Toda muerte no natural en la que no son evidentes los signos de violencia, pero en la que podemos sospechar una etiología exógena accidental, suicida, homicida, o una acción intercurrente de la que pueda derivar responsabilidad de tercera persona. | |
| Exploración y reconocimiento del cadáver | Parte Judicial de Defunción al Juzgado de Guardia |
NOTA SOBRE AUTOPSIA
En todos los supuestos de muerte natural en que no esté indicado dar parte al Juzgado de Guardia, el médico podrá optar por solicitar una autopsia clínica. Los médicos tienen la obligación de ofrecer la autopsia clínica, en cualquier caso. Es necesario el permiso de los padres o tutores legales.
El procedimiento para las autopsias se encuentra en Intranet, apartado Protocolos y Procedimientos, en “procedimientos a seguir en exitus”.
COMUNICACIÓN DE LA MUERTE A LOS FAMILIARES EN URGENCIAS
Mala noticia en Urgencias es la comunicación de información negativa sobre el estado de salud o el fallecimiento del paciente.
| Niño llega vivo y/o agonizante | – Informar a la familia cada 10 min de los procedimientos que se están realizando (RCP, sedación paliativa, etc…) y de los resultados. Si el estado es crítico hay que comunicarlo.
– Si es un niño paliativo con “adecuación de medidas”, decidir si es necesario controlar síntomas refractarios o dolor. La sedación paliativa tiene que ser consensuada con los padres. – Si fuese posible trasladar al niño a una habitación individual para estar acompañado de su familia hasta su fallecimiento |
| Llega cadáver | Informar a la familia del fallecimiento |
¿CÓMO VAMOS A COMUNICAR LA NOTICIA?
1º . Preparar el contenido de la información que se le va a dar a los familiares y para ello es importante tener en cuenta los siguientes aspectos:
| PREPARACIÓN COMUNICACIÓN DEL FALLECIMIENTO |
| – Recopilación de toda la información clínica: anamnesis, evolución clínica y causa del fallecimiento.
– Indagar breve historia de la familia: situación familiar, nombres de los padres, saber si tiene hermanos, creencias religiosas, etc… – Planificar qué se va a decir, qué información clara se va a dar. – Elegir el lugar adecuado. – Respiración profunda y técnica de relajación. |
2º. Preparar nuestra actitud para dar la noticia, cuidar los aspectos no verbales:
| ELEMENTOS A TENER EN CUENTA DE LA COMUNICACIÓN NO VERBAL | |
| Lugar | La comunicación en despacho o habitación privada es síntoma de respeto.
Evitar pasillos. |
| Posición
|
Preferentemente sentados, sin mesa en medio, directamente frente a los familiares.
Sentarse indica buena predisposición para dedicar a la familia el tiempo necesario |
| Distancia | Entre 45 y 120 cm de proximidad. |
| Situación | Es mejor directamente frente a la otra persona, o en diagonal. Situarse en un lado disminuye el grado de implicación |
| Contacto visual y físico | Contacto visual mantenido al mismo nivel de la visión de los familiares. Reconoce a la persona que tiene delante y denota la disposición a mantener una comunicación.
Coger la mano, tocar el brazo o el hombro, en momentos de expresión emocional. |
| Movimiento | Posición inclinada hacia los familiares.
Al inclinarse y aproximarse al familiar, se transmite implicación y cercanía. |
| Postura | La posición no defensiva es aquella en la que ni los brazos ni las piernas están cruzados. Transmite que la persona desea comunicarse.
Manos abiertas acompañando la comunicación. |
| Apariencia | Cuidar el aspecto físico con el que nos mostramos. Un aspecto demasiado desaliñado genera desconfianza. |
| Actitud | – No trasmitir sensación de prisa en la comunicación.
– Importante controlar la comunicación no verbal (gestos, posturas, miradas, ritmo verbal…) que debe acompasar la comunicación verbal. – Afecto y cercanía más que cordialidad y formalismos. – Mantener la calma y el silencio para sostener el dolor. – Escucha activa. – Validar todos los sentimientos. |
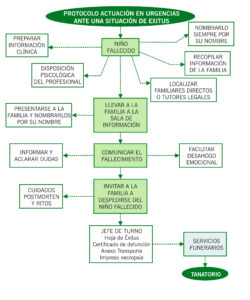
PASOS A DAR POR LOS FACULTATIVOS EN CASO DE EXITUS
- Preparar la información clínica y prepararnos para dar la noticia.
- Recopilar información de la familia y/o tutores legales (situación familiar, nombres, hermanos, si se puede creencias religiosas…). Localizarlos.
- Llevar a la familia a una sala de información.
- Presentarse (acudir un médico y otro miembro del equipo de urgencias a ser posible), dirigirse a los familiares directos y nombrar al niño fallecido por su nombre.
- Exponer detalladamente, con un lenguaje claro, preciso y sencillo el fallecimiento. Evitar frases como “ya no está con nosotros”, “se ha ido al cielo”, etc. Evitar connotaciones religiosas y mostrarse respetuoso con las creencias personales, étnicas o religiosas.
- Dejar tiempo para la expresión emocional con escucha activa y empática por parte del profesional. Comprobar si la familia ha entendido la información e indagar posibles dudas.
- Ofrecer a la familia ver al menor fallecido y pasar un tiempo con él, cogerlo en brazos, si así lo desean, para despedirse (no forzar a que se haga). En el caso de que quieran, comunicarles el estado del cuerpo. Realizar los cuidados post-morten y todo tipo de ritos que la familia considere oportunos. La expresión del duelo es variada, depende de la cultura, cada cual tiene una forma de afrontar la situación y habrá que respetarla.
- Informarles de los pasos a partir del fallecimiento (autopsia, traslado al tanatorio del hospital, trámites funerarios. etc.).
- Avisar al Jefe de Turno de celadores para la gestión de los trámites burocráticos, facilitando el proceso y el contacto con la funeraria.
- Se derivará a la Unidad de Trabajo Social si no tiene recursos económicos y no cuenta con seguro de deceso.
PROTOCOLO ACTUACIÓN EN URGENCIAS ANTE UNA SITUACIÓN DE EXITUS
BIBLIOGRAFÍA
- Álvarez, F. y Molero, M.J. Protocolo de actuación ante el proceso de muerte. Comisión de humanización de los cuidados. Enfermería Docente 2010; 92:2-30
- Arraya, M, Lizárraga, S. Malas noticias y apoyo emocional. Anales, vol. II Navarra, 2011.
- Barreto, P, Fombuena, M, Diego, R, Galiana, L, Oliver, A y Benito, E. Bienestar emocional y espiritualidad al final de la vida. Medicina Paliativa, 2015; 22(1), pp. 25-32.
- Bayes, R. Psicología del sufrimiento y de la muerte. Barcelona, Martínez Roca, 2001.
- Bayes, R. Afrontando la vida, esperando la muerte. Alianza editorial 2006 Madrid.
- Benito, E, Dones, M y Barbero, J. El Acompañamiento espiritual en cuidados paliativos. Psicooncología, 2016; 13,2-3: 367-384.
- Bermejo, J.C. La escucha que sana. Madrid San Pablo, 2002.
- Buckman, R., Korsch B. & Baile, W.F. Guía práctica de habilidades de comunicación en la práctica clínica. Versión española. Fundación de ciencias de la salud. Madrid, 1999.
- Falconi, E.M. Guía para comunicar a familiares la muerte repentina en emergencia. An Fac Med. 2013; 74(3):217-9.
- Junta de Andalucía. Consejería de Salud. El final de la vida en la infancia y la adolescencia. Aspectos éticos y jurídicos en la atención sanitaria. Junta de Andalucía. Consejería de Salud, 2011.
- Ortiz, L y Martino, R.J. Enfoque paliativo en pediatría. Pediatra Integral 2016; XX (2):133.e1-131.e7
- Salvador, T.M.,Burillo-Putze, G y Ojeda, J. Procedimientos y habilidades para la comunicación de las malas noticias en urgencias. Med Clin (Barc). 2006; 127 (15):580-3.
- Torralba, F. El arte de saber escuchar. Milenio, Barcelona 2014
- Villalba, J. Afrontamiento de la muerte de un niño: los cuidados pediátricos paliativos desde la atención primaria. Pediatría Atención Primaria, vol. 17, num. 66, Madrid abr/jun. 2015.
- Watzlawick, P, Beavin, J. & Jackson, D. Teoría de la comunicación humana. Herder, Barcelona, 1985.
- Worden, J. El tratamiento del duelo. Barcelona, Paidos, 2008.