Molina Mata, María
Valenzuela López, Constanza Camila
Granero Cendón, Rocío
DEFINICIÓN
El dolor abdominal agudo constituye uno de los principales motivos de consulta en Urgencias pediátricas. Sin embargo, de todos estos pacientes, únicamente el 5% acaban requiriendo ingreso hospitalario, y sólo el 2% precisan de intervención quirúrgica urgente.
Una de las mayores herramientas para catalogar este síntoma es la edad del paciente.
| EDAD | MÁS FRECUENTE | MENOS FRECUENTE |
| Neonatos y lactantes | – Cólico lactante
– ITU – GEA – Infecciones víricas |
– Enterocolitis (sólo en neonatos)
– Hernia inguinal incarcerada – Vólvulo intestinal / Malrotación intestinal – Invaginación intestinal |
| 1 – 4 años | – GEA
– Infecciones víricas – ITU – Estreñimiento – Neumonía |
– Hernia inguinal incarcerada
– Invaginación intestinal – Divertículo Meckel – Apendicitis aguda – Obstrucción intestinal por cirugía previa |
| 5 – 11 años | – GEA
– Dolor abdominal funcional – Estreñimiento – Neumonía – Apendicitis aguda |
– Adenitis mesentérica
– Vólvulo intestinal – Invaginación intestinal (descartar causa secundaria) – Enfermedad péptica / dispepsia – Litiasis renal – Obstrucción intestinal por cirugía previa – Torsión testicular/ovárica |
| > 12 años | – GEA
– Estreñimiento – Dismenorrea – Apendicitis aguda |
– Adenitis mesentérica
– Enfermedad inflamatoria intestinal – Enfermedad péptica / dispepsia – Litiasis renal – Colecistitis aguda – Torsión testicular/ovárica |
CLÍNICA
| Apendicitis aguda | Anamnesis: Dolor abdominal FID continuo, en ocasiones de inicio epigástrico con posterior irradiación a FID. Posteriormente suele asociar febrícula / fiebre, vómitos alimentarios e inapetencia. Si dolor hipogástrico con la micción: localización pélvica.
Exploración física: Suele adoptar posición antiálgica, con flexión de cadera derecha y evitando movimientos bruscos. Dolor a la palpación selectiva en FID, con defensa involuntaria. Signos de irritación peritoneal locales → Blumberg (dolor a la retirada de palpación en FID), Rovsing (dolor en FID a la retirada de palpación en FII), Psoas (dolor en FID con la elevación de pierna derecha contra resistencia o al saltar a la pata coja sobre pierna derecha), Obturador (dolor en FID con la rotación interna pasiva de la rodilla derecha). Pruebas Complementarias: – Analítica: leucocitosis y neutrofilia (relativa y absoluta), con elevación de PCR. – Ecografía (sensibilidad 85% y especificidad 90%)
→ Pediatric Alvarado Score (PAS) (1 pto) Dolor irradiado a FID (1 pto) Anorexia (1 pto) Náusea o vómitos (2 ptos) Dolor a la palpación en FID (1 pto) Blumberg + (1 pto) Fiebre (>38º) (2 ptos) Leucocitosis (>10.000) (1 pto) Neutrofilia (>7.500 o >75%)
Si <4 – apendicitis poco probable, 4-5-6 – posible apendicitis, >7 – apendicitis probable Tratamiento: Antibioterapia iv profiláctica + Quirúrgico *En caso de diagnóstico de plastrón apendicular (sensación de masa a palpación en paciente con varios días de evolución de clínica, con área flemonosa en FID en ecografía) ingreso hospitalario para antibioterapia intravenosa. |
| Invaginación intestinal | Anamnesis: Más frecuente entre los 3 meses de edad y los 2 años. Inicio brusco de dolor abdominal acompañado de llanto, encogimiento de piernas, irritabilidad y palidez. Se presenta de forma intermitente, encontrándose inicialmente el paciente bien entre episodios. Progresa a decaimiento, vómitos de contenido alimentario o incluso bilioso y deposiciones con sangre.
EF: Dificultosa por irritabilidad del paciente. Dolor en FID con masa palpable en la mayoría de las ocasiones que asciende por flanco derecho. Si prolongación en el tiempo asociará decaimiento. PPCC: Ante un paciente con clínica sospechosa se solicitará ecografía que resulta diagnóstica. Tratamiento: – En caso de resolución espontánea en la ecografía y buen estado general no precisará tratamiento específico, pudiendo iniciar tolerancia. – En caso de hallazgos ecográficos de invaginación intestinal sin signos de alarma con estabilidad clínica se deberá intentar reducción hidrostática con enema de suero salino fisiológico bajo control ecográfico y sedoanalgesia. El cirujano de guardia deberá estar presente en el procedimiento. En caso de éxito (>80%) se deberá dejar al paciente en observación e iniciar tolerancia oral una vez pasadas las 4 horas salvo aparición de signos de alarma. – En caso de hallazgos ecográficos de invaginación intestinal con signos de sufrimiento intestinal, inestabilidad clínica o fracaso en la reducción hidrostática se deberá plantear abordaje quirúrgico.
*En pacientes > 2 años de edad, en los que se sospeche patología subyacente causante de la invaginación (divertículo de Meckel, linfoma, etc) se deberá plantear abordaje quirúrgico inicial ante la baja probabilidad de éxito en la reducción hidrostática. |
| Adenitis mesentérica | Anamnesis: Dolor en FID acompañado de fiebre alta con relativa frecuencia, sin vómitos. Suele describir procesos infecciosos en las dos semanas previas.
EF: Dolor a la palpación en FID, sin presentar signos de irritación peritoneal. PPCC: No suele asociar leucocitosis, neutrofilia ni elevación de PCR. Tratamiento: Analgesia habitual oral, aunque en ocasiones puede requerir ingreso en observación para analgesia iv. |
| Divertículo de Meckel | Anamnesis: sangrado digestivo intermitente, que en ocasiones puede ocasionar anemización significativa, como consecuencia de la presencia de mucosa gástrica ectópica que origina ulceración en la mucosa intestinal adyacente. A veces, dolor abdominal en hipogastrio/FID asociado a fiebre y vómitos, emulando una apendicitis aguda.
EF: anodina o dolor a la palpación en hemiabdomen inferior en caso de debut inflamatorio/infeccioso, similar a la apendicitis aguda. PPCC: – Analítica: anemización. En caso de debut inflamatorio/infeccioso puede asociar leucocitosis, neutrofilia y elevación de PCR. – Ecografía abdomen: signos de proceso inflamatorio, con aumento de la ecogenicidad de la grasa, líquido libre o edema de pared de ileon en caso de debut inflamatorio, aunque puede ser anodina en caso de sangrado intermitente. – Gammagrafía para detección de mucosa gástrica ectópica (sensibilidad 70%, especificidad 85%) Tratamiento: – Transfusión hemoderivados en caso de anemización severa y/o inestabilización. – Quirúrgico en caso de cuadro obstructivo, infeccioso o episodios de sangrado digestivo frecuente no controlado de forma médica. |
| Obstrucción intestinal por bridas | Anamnesis: AP de intervención quirúrgica previa con vómitos alimentarios inicialmente, que si progresa, son biliosos y/o fecaloideos. No suelen asociar fiebre salvo complicación con perforación intestinal secundaria. Ausencia de deposiciones.
EF: Distensión abdominal en mayor o menor medida en función del grado de obstrucción. Puede asociar signos de irritación peritoneal difusos en caso de perforación intestinal. PPCC: Rx de abdomen para valoración de distensión de asas intestinales, distribución aérea y presencia de neumoperitoneo. Si obstrucción completa se objetivan niveles hidroaéreos. Tratamiento: – Hidratación intravenosa + colocación de SNG – Si BEG, ausencia de signos de alarma en la exploración física y en la Rx de abdomen se intentará manejo conservador con administración de Gastrografin por SNG y re-evaluación con nueva Rx a las 6h – 12h y 24h. – En caso de afectación del estado general y/o signos de perforación intestinal, o si refractariedad al manejo conservador se indicará abordaje quirúrgico. |
| Enfermedad de Hirschsprung | Anamnesis: Retraso en la expulsión de meconio. Ausencia de deposiciones. Rechazo a las tomas. Puede asociar febrícula en caso de larga evolución secundaria a translocación bacteriana, pudiendo desencadenar una enterocolitis en estos pacientes.
EF: Distensión abdominal en mayor o menor medida en función del grado de obstrucción. Puede asociar signos de irritación peritoneal difusos en caso de perforación intestinal. PPCC: Rx abdomen para valoración de distribución aérea. Analítica en caso de sospecha de translocación bacteriana y ECN. Tratamiento: – Avisar a Cirugía. Dieta absoluta. Canalización de vía venosa periférica, hidratación iv + antibioterapia con metronidazol iv. Lavado intestinal para descompresión – Ingreso en planta. |
| Hernia inguinal / umbilical incarcerada | Anamnesis: Vómitos alimentarios inicialmente, que en caso de no resolución del cuadro evolucionarán a biliosos y/o fecaloideos. No suelen asociar fiebre salvo complicación con perforación intestinal secundaria. Ausencia de deposiciones.
EF: Tumoración inguinal/inguinoescrotal o umbilical de consistencia dura, enrojecida y dolorosa a la palpación. Distensión abdominal en mayor o menor medida en función del grado de obstrucción. Puede asociar signos de irritación peritoneal difusos en caso de perforación intestinal. PPCC: No precisa Tratamiento: Reducción manual de hernia umbilical o inguinal en caso de incarceración. En caso de no poder se indicará abordaje quirúrgico. |
| Torsión ovárica | Anamnesis: Dolor abdominal en FID / FII intermitente, asociado a cortejo vegetativo (sudoración, vómitos y mareo). No suele asociar fiebre. Suele darse en adolescentes > 12 años o con desarrollo puberal.
EF: Dolor a la palpación en fosas ováricas o hipogastrio. Puede identificarse masa a palpación y signos de irritación peritoneal locales. PPCC: – Analítica sin elevación de PCR ni leucocitosis / neutrofilia. – Ecografía abdomen con Doppler color: identificación de ovario, con compromiso vascular. En ocasiones suele apreciarse tumoración anexial (teratoma, quistes…) asociada. Tratamiento: Quirúrgico. En caso de identificarse masa anexial se deberá abordar con pensamiento oncológico, cursando analítica con marcadores tumorales (AFP, BHCG, Ca125) en el perioperatorio, obtención de líquido peritoneal y extracción de la pieza sin rotura tumoral en cavidad peritoneal. |
| Torsión testicular | Ver capítulo 703. Escroto agudo |
| Malrotación intestinal / Vólvulo intestinal | Anamnesis: Suele darse en neonatos o lactantes, y en la mayoría de los casos debuta con un cuadro de vómitos biliosos de aparición brusca. En caso de progresión en el tiempo puede asociar decaimiento.
EF: Inespecífica. Inicialmente puede presentar únicamente distensión abdominal epigástrica/hemiabdomen superior, aunque en caso de progresión aparecerán signos de peritonitis. PPCC: – Rx abdomen: silencio abdominal, aunque puede objetivarse algún asa de intestino distendida o incluso signo de la doble burbuja por obstrucción duodenal secundaria a bandas de Ladd. – Ecografía abdomen: valoración de signos de sufrimiento intestinal y signo del remolino por malposición de los vasos mesentéricos. – Analítica completa con estudio preoperatorio. Tratamiento: Estabilización del paciente, colocación de SNG y laparotomía urgente. Riesgo de necrosis intestinal y necesidad de resección intestinal amplia. |
| Ulcus péptico | Anamnesis: Dolor epigástrico. Vómitos que pueden acompañarse de hematemesis en caso de evolución en el tiempo. Pirosis.
EF: Dolor epigástrico a la palpación. En caso de ulcus perforado puede asociar signos de irritación peritoneal. PPCC: – Analítica con anemia de aparición brusca – Rx de abdomen con neumoperitoneo en caso de ulcus perforado Tratamiento: Valoración por Digestivo, con despistaje y tratamiento de H.pylori con antibioterapia oral (claritromicina + azitromicina) + omeprazol oral. En caso de ulcus perforado, cirugía urgente. |
| Colecistitis aguda | Anamnesis: Poco frecuente en niños, aunque en pacientes con enfermedad hemolítica (talasemia, esferocitosis o anemia falciforme), dependiente de nutrición parenteral, fibrosis quística o deshidratación grave puede presentarse. Dolor en hipocondrio derecho irradiado a escápula derecha, vómitos y sensación nauseosa. Puede presentar fiebre en ocasiones.
EF: Dolor a la palpación en hipocondrio derecho. Signo de Murphy muy poco frecuente en niños (dolor en hipocondrio derecho, con la palpación profunda local e inspiración profunda). PPCC: Ecografía abdominal Tratamiento: Ingreso en planta de Digestivo. Antibioterapia intravenosa + reposo digestivo. En caso de episodios repetidos y factores de riesgo se planteará colecistectomía laparoscópica electiva una vez pasado el epi |
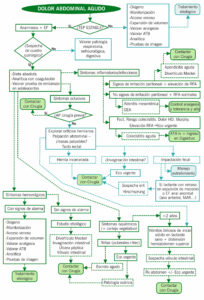
ALGORITMO
CRITERIOS DE INGRESO
- Sospecha de patología quirúrgica
- Masa abdominal sospechosa de estudio
- Deshidratación e intolerancia oral
- Afectación del estado general
Ante la presencia de signos de alarma se individualizará la posibilidad de ingreso:
- Alteración de constantes, decaimiento, distensión abdominal, dolor intenso no controlado con analgesia habitual, dolor progresivo alejado del área umbilical, irradiado o con despertar nocturno, irritación peritoneal, dolor a la palpación, heces con productos patológicos, vómitos biliosos o hemáticos. Exploración genital alterada en varones.
En determinados pacientes no es posible conseguir el diagnóstico de manera inicial por lo que la valoración y el seguimiento son componentes esenciales del estudio del dolor abdominal agudo.
TRATAMIENTO DOMICILIARIO
Se derivará al alta domiciliaria en caso de descartar patología quirúrgica urgente u orgánica grave con las siguientes recomendaciones:
- Dieta blanda y manejo del dolor con analgesia habitual evitando antiinflamatorios
- Reconsultar si persiste el dolor o aparecen síntomas de alarma acompañantes
- Antes del alta, probar tolerancia en niños deshidratados
- Siempre descartar infección urinaria en lactantes y niños pequeños
BIBLIOGRAFÍA
- Duggan EM, Fishman SJ. Holcomb and Ashcraft Pediatric Surgery. Ed 7th. Elsevier 2019. Capítulo 31, Malrotation; p. 507-16
- Duggan EM, Fishman SJ. Holcomb and Ashcraft Pediatric Surgery. Ed 7th. Elsevier 2019. Capítulo 38, Intussusception; p. 621-8
- Duggan EM, Fishman SJ. Holcomb and Ashcraft Pediatric Surgery. Ed 7th. Elsevier 2019. Capítulo 40, Meckel diverticulum; p. 641-6
- Duggan EM, Fishman SJ. Holcomb and Ashcraft Pediatric Surgery. Ed 7th. Elsevier 2019. Capítulo 42, Acute appendicitis; p. 664-78
- Guerrero-Fdez J, Cartón Sánchez A, Barreda Bonis A, et al. Manual de Diagnóstico y Terapéutica en Pediatría. 6ª Edición. Editorial médica panamericana. Capítulo 15, Dolor abdominal; p.211-28.
- Alonso MT, Montero Valladares C, Fernández Elias M. Manual de Urgencias y Emergencias Pediátricas. 3ª Edición. Capítulo 11, Dolor abdominal; p.131-9.
- Alonso MT, Montero Valladares C, Fernández Elias M. Manual de Urgencias y Emergencias Pediátricas. 3ª Edición. Capítulo 53, Urgencias en el primer mes de vida II: Urgencias digestivas y neurológicas; p.645-58.
- Benito J, Mintegi S, Ares MI, et al. Urgencias Pediátricas Guía de actuación. 2ª edición. Panamericana (Madrid) 2019. Capítulo 3.10, Dolor abdominal; p. 485-92.