Cortés Jiménez, María del Carmen
Obando Pacheco, Pablo
Medinilla Vallejo, Antonio
SINUSITIS AGUDA (RSA)
Su etiología es mayoritariamente viral (rinovirus, influenza y parainfluenza) y solo una pequeña parte presenta infección bacteriana secundaria (Streptococcus pneumoniae, Haemophilus influenzae y Moraxella catharralis). Las formas complicadas suelen tener una etiología polimicrobiana (Streptococcus del grupo anginosus, anaerobios y Staphylococcus aureus).
CRITERIOS DIAGNÓSTICOS, PRUEBAS COMPLEMENTARIAS Y COMPLICACIONES
| RSA
Criterios diagnósticos de las Infecciones del Área ORL, pruebas complementarias y complicaciones |
|
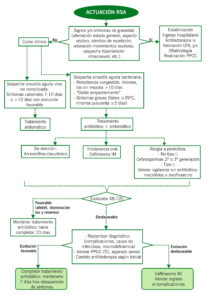
| Diagnóstico clínico | Diagnóstico de presunción de rinosinusitis bacteriana basado en criterios clínicos, diferenciándola de la etiología viral, basado en la presencia de RSA y:
– Síntomas graves: fiebre ≥ 39º y rinorrea purulenta ≥3 días – Doble empeoramiento: empeoramiento o comienzo de nuevo de fiebre, incremento de la rinorrea o tos diurna o el comienzo de cefalea intensa, a menudo en el 6º-7º día de la enfermedad, tras una mejoría inicial – Enfermedad persistente: rinorrea y/o tos diurna con duración > 10 días y sin mejoría |
| Pruebas microbiológicas | No están indicados rutinariamente, solo en casos con complicaciones graves, inmunodeprimidos, sinusitis bacterianas recurrentes, fallo varias tandas de tratamiento antibiótico empírico.
La técnica de elección es la punción del seno mediante visión endoscópica del meato medio. Cultivo del material de punción del seno. |
| Pruebas imagen | Indicaciones de radiología:
– Sospecha de complicaciones – Mala respuesta tratamiento – Sinusitis persistente/ recurrente/crónica – Inmunodepresión, enfermedad grave de base Rx senos: No se recomienda. TC: Mayor rendimiento diagnóstico. Los hallazgos pueden estar presentes en niños sanos. Indicación (urgente) si sospecha de complicación. RM: Más sensible en detección precoz complicaciones intracraneales. |
| Complicaciones | Sospecha: edema periorbital, alteración movimientos oculares, reaparición de fiebre, cefalea intensa, vómitos persistentes, alteración del nivel de conciencia, convulsiones, focalidad neurológica.
Complicaciones orbitarias: celulitis preseptal, celulitis orbitaria o postseptal, absceso subperióstico, absceso orbitario, trombosis del seno cavernoso. Otras: endocraneales (absceso, meningitis…), óseas (osteomielitis). |
TRATAMIENTO ANTIBIÓTICO
| RSA
Tratamiento antibiótico de las Infecciones del Área ORL |
|
| Indicación | Sinusitis bacteriana no grave sin mejoría tras 3 días de actitud expectante, con empeoramiento de los síntomas o sinusitis grave. |
| De elección | Amoxicilina-clavulánico (8/1) VO 80-90 mg/kg/día c/8h 10 días (máx. 875mg c/8h o 1 g c/12h)
Si ingreso hospitalario por clínica grave/complicaciones: Amoxicilina-clavulánico IV 100mg/kg/día, o si tratamiento previo con amox-clav: Cefotaxima IV 150-200 mg/kg/día c/6-8 h o Ceftriaxona IV 50-100 mg/kg/día c/ 12-24 h ± Metronidazol IV 30 mg/kg/día c/8 h (si complicaciones/sospecha anaerobios). |
| Alergia | – Reacción retardada no grave (no tipo I): Cefuroxima axetilo VO 30mg/kg/día c/12h (máx. 2g/día).
– Reacción inmediata (tipo I) Considerar actitud expectante. No grave: Claritromicina VO 15mg/kg/día c/12h (máx. 1g/día) o Azitromicina VO 10mg/kg/día c/24h 3 días (máx. 500mg/día). Grave: levofloxacino VO 10-20mg/kg/día c/12 o 24h (off label). |
| Fracaso terapéutico | – Ceftriaxona IM 50mg/kg/día c/24h (máx. 2 g) 3 días, seguida de pauta oral hasta completar 10 días.
– Si inicio con macrólidos por alergia: Levofloxacino VO 10mg/kg/dosis c/12h (6 meses-5 años) o 10mg/kg/dosis c/24h (>5 años). |
| Intolerancia oral | Ceftriaxona IM 50mg/kg/día c/24h (máx. 2 g) 1-3 días, seguida de pauta oral hasta completar 10 días. |
| Duración | 10 días.
Ó al menos 7 días desde que el niño quede asintomático en fracaso terapéutico. Azitromicina 3 días. |
Además, tanto en la OMA y la RSA hay que realizar tratamiento sintomático con analgesia/antitérmicos, así como lavados nasales a demanda.
No recomendados: mucolíticos, descongestivos, anti-histamínico
En el caso de las RSA: se pueden usar corticoides intranasales en niños con rinitis alérgica de base con rinorrea/congestión en el caso de las RSA. No recomendados: mucolíticos, descongestivos, antihistamínicos.
ALGORITMO RSA
CRITERIOS DE INGRESO Y DERIVACIÓN A ESPECIALISTA
| RSA
Criterios de ingreso y derivación a especialista en infecciones del Área ORL |
|
| Ingreso hospitalario | – Aspecto séptico/Afectación del estado general
– Fracaso 2 ciclos de tratamiento vía oral – Sospecha de complicaciones – Entorno familiar que no garantice cumplimiento terapéutico |
| Derivación a especialista (ORL) | – Complicaciones
– Defectos anatómicos obstructivos y que requieran intervención quirúrgica – Sinusitis bacteriana aguda recurrente (3-4 episodios/año), sobre todo si empeora alguna enfermedad pulmonar de base, como asma. – Sinusitis crónica – Si indicación de aspiración de senos paranasales |
OTITIS MEDIA AGUDA (OMA)
La otitis media aguda (OMA) consiste en la presencia, de forma sintomática y aguda, de exudado en oído medio. Ocurre más frecuentemente entre los 6 y los 24 meses de edad. Casi el 90% de las OMA son autolimitadas. Está causada principalmente por S. pneumoniae, H. influenzae no tipificable y M. catarrhalis.
CRITERIOS DIAGNÓSTICOS, PRUEBAS COMPLEMENTARIAS Y COMPLICACIONES
| OMA
Criterios diagnósticos de las Infecciones del Área ORL, pruebas complementarias y complicaciones |
|
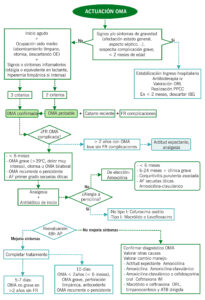
| Diagnóstico clínico | Criterios clínicos-otoscopia:
– Comienzo agudo de los síntomas (< 48h). – Signos otoscópicos de ocupación del oído medio u otorrea (descartada otitis externa). – Signos o síntomas inflamatorios: otalgia, generalmente brusca y nocturna (equivalente en lactantes: despertar brusco y llanto desconsolado tras varias horas después de un sueño profundo/ irritabilidad diurna injustificada y prolongada) e hiperemia timpánica intensa. |
| Pruebas microbiológicas | No están indicadas rutinariamente, solo en casos con formas de presentación graves, en fracaso del tratamiento, neonato y en OMA complicada
Cultivo material de timpanocentesis. Valorar cultivo de secreción en otorrea. |
| Pruebas imagen | No están indicadas salvo en los casos complicados.
TC urgente en caso de sospecha de complicación grave o RM para detección precoz de complicaciones endocraneales. |
| Complicaciones | Sospecha: tumefacción mastoidea, borramiento del surco retroauricular, vértigo, inestabilidad, nistagmo, diplopia, focalidad neurológica.
Complicaciones graves: mastoiditis aguda simple (la más frecuente), periostitis, osteítis; parálisis facial, laberintitis, meningitis, absceso cerebral. Complicaciones no graves: otitis media con exudado (50% de los casos de OMA tratada) |
TRATAMIENTO ANTIBIÓTICO
| OMA
Tratamiento antibiótico de las Infecciones del Área ORL |
|
| Indicación | – < 6 meses.
– OMA grave (fiebre > 39°C o dolor muy intenso), otorrea u OMA bilateral. – Antecedentes de OMA recurrente o persistente, antecedentes familiares de primer grado con secuelas óticas por enfermedad inflamatoria. Si no antibioterapia, valorar en 48 horas evolución. |
| De elección | Amoxicilina (80-90 mg/kg/día c/8-12h, máx. 875mg c/8h o 1 g c/12h).
En <6 meses, 6 meses – 2 años con clínica grave, conjuntivitis purulenta asociada, fracaso previo con amoxicilina o en AF secuelas óticas: Amoxicilina-clavulánico (8/1) (80-90 mg/kg/día c/8-12h, máx. 875mg c/8h o 1 g c/12h). |
| Alergia | – Reacción retardada no grave (no tipo I): Cefuroxima axetilo VO 30mg/kg/día c/12h (máx. 2g/día)
– Reacción inmediata (tipo I): Claritromicina VO 15mg/kg/día c/12h (máx. 1g/día) o Azitromicina VO 10mg/kg/día primer día y 5mg/kg/día c/24h los siguientes 4 días (máx. 500mg/día). Si fracaso macrólido, Levofloxacino VO 10mg/kg c/12h (edad 6 meses – 5 años) o 10mg/kg c/24h (> 5 años (off-label). |
| Fracaso terapéutico | Cambio manejo:
Actitud expectante à Amoxicilina VO 80-90mg/kg/día c/8-12h Amoxicilina à Amoxicilina-clavulánico VO 80-90mg/kg/día c/8-12h Amoxicilina-clavulánico o Cefalosporina oral à Ceftriaxona IM 50mg/kg/día, 3 días Macrólido o Ceftriaxona à ORL, timpanocentesis (muestra para cultivo) y tratamiento dirigido |
| Intolerancia oral | Ceftriaxona IM 50mg/kg/día (máx 2 g), 3 días. |
| Duración | 5-7 días: OMA no grave en >2 años sin factores de riesgo.
10 días: OMA en < 6 meses (< 2 años), OMA grave, OMA con perforación timpánica, antecedente de OMA recurrente y OMA persistente. Azitromicina 5 días. |
Además, tanto en la OMA y la RSA hay que realizar tratamiento sintomático con analgesia/antitérmicos, así como lavados nasales a demanda.
No recomendados: mucolíticos, descongestivos, anti-histamínico
ALGORITMO OMA
CRITERIOS DE INGRESO Y DERIVACIÓN A ESPECIALISTA
| OMA
Criterios de ingreso y derivación a especialista en infecciones del Área ORL |
|
| Ingreso hospitalario | – < 2 meses de edad
– Sospecha mastoiditis – Afectación estado general o forma complicada (mastoiditis) – No respuesta tratamiento ambulatorio – Portador de implante coclear si: primeros dos meses tras implante, antecedente de malformación o fístula de LCR en oído interno |
| Derivación a especialista (ORL) | – Complicaciones (mastoiditis, laberintitis, parálisis facial)
– OMA recurrente: valorar adenoidectomía o colocación de tubos de timpanostomía – Fallo persistente del tratamiento: control por ORL y realización de timpanocentesis para cultivo con antibiograma y tratamiento dirigido. Valorar colocación de tubos de timpanostomía – Persistencia ≥ 3 meses perforación timpánica |
BIBLIOGRAFÍA
- Martinez Campos L, Albañil Ballesteros R, de la Flor Bru J, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la sinusitis. An Pediatr (Barc). 2013.
- Sun GH. Acute sinusitis [Internet]. BMJ Best Practice. 2020 [citado 26 Ene 2021]. Disponible en: https://bestpractice.bmj.com/topics/en-gb/14
- Chow AW, Benninger MS, Brook I, Brozek JL, Goldstein EJ, Hicks LA, Pankey GA, Seleznick M, Volturo G, Wald ER, File TM Jr; Infectious Diseases Society of America. IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults. Clin Infect Dis. 2012 Apr;54(8):e72-e112.
- Armengol CE. Acute otitis media [Internet]. BMJ Best Practice. 2020 [citado 26 Ene 2021]. Disponible en: https://bestpractice.bmj.com/topics/en-gb/39
- Del Castillo Martín F, Baquero Artigao F, De la Calle Cabrera T, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la otitis media aguda. An Pediatr (Barc). 2012.
- Marchisio P, Galli L, Bortone B, et al. Updated Guidelines for the Management of Acute Otitis Media in Children by the Italian Society of Pediatrics: Treatment. Pediatr Infect Dis J. 2019 Dec;38(12S Suppl):S10-S21.
- Obando I, Monchón Martín A, Tort T, et al. En Guía PRIOAM. Infecciones ORL en niños. [Internet]. 2018 [citado 26 Ene 2021]. Disponible en: https://guiaprioam.com