Martínez Prieto, Francisco
Anchóriz Esquitino, Macarena
López Andrades, Ana
DEFINICIÓN
Se trata de cualquier acción, omisión o trato negligente, no accidental, por parte de los padres, cuidadores o por instituciones, que compromete la satisfacción de las necesidades básicas del menor e impide e interfiere en su desarrollo físico, psíquico y social (De Paul, 1988).
TIPOLOGÍA DEL MALTRATO
MALTRATO PSICOLÓGICO (MPSC):
Acción que produce daño mental o emocional en el niño desde la perdida de afecto o estimulación hasta insultos o desacreditaciones que afectan a la dignidad, perjudicar la salud y alteran el bienestar general del niño.
ABANDONO FÍSICO O NEGLIGENCIA (NGC):
Desatención o abandono por parte de los cuidadores, de las necesidades básicas del menor (alimentación, vestido, higiene, protección, educación, salud).
MALTRATO FÍSICO (MTF):
Toda acción no accidental que provoquen daño físico o enfermedad en el niño o le coloquen en grave riesgo de padecerlo.
ABUSO SEXUAL (ASI):
Las acciones de contenido sexual realizadas en la persona de un menor de edad con asimetría de poder (edad, madurez, jerarquía…) bajo coacción, agresión o engaño (seducción) y con la condición de ocultarlo (ver capítulo de Abuso sexual infantil).
OTROS TIPOS DE MALTRATO:
Maltrato prenatal, enfermedad generada por el cuidador, violencia contra la mujer en la pareja, mutilación genital femenina, explotación infantil, acoso entre pares, violencia de género entre adolescentes, ciberacoso, maltrato institucional, grooming, sexting, trata de menores, otros.
ANAMNESIS
INDICADORES EN EL NIÑO:
Retraso psicomotor, falta de higiene, cansancio no habitual, abandono, falta de nutrición, trastornos de comportamiento como reacción exagerada ante cualquier contacto, actitud paralitica (se deja hacer todo sin protestar) o serio, vigilante, muy obediente a las indicaciones de los padres, fracaso escolar no justificado.
ACTITUD DE LOS PADRES:
Falta de vacunaciones, poca vigilancia, frecuentes cambios de médicos u hospital, preocupación inadecuada por lesiones graves, falta de atención o una historia clínica contradictoria, no coincidente con los hallazgos o con varias versiones.
HISTORIA CLÍNICA DE LA AGRESIÓN:
Preguntando el dónde, cuándo, cómo, quien estaba delante y qué han hecho tras lo ocurrido.
Si etapa verbal, se pedirá a los cuidadores permiso para entrevistarlos por separado al menor y si varios cuidadores, también por separado. Anotar si se niegan a ello. Siempre en presencia de un testigo.
EXPLORACIÓN FÍSICA
Búsqueda de lesiones centinelas que es una lesión reseñada en la historia clínica del menor, sospechosa de MTI, explicada por un desarrollo del menor o explicaciones inverosímiles de los cuidadores, así como lesiones inequívocas de maltrato.
PIEL Y MUCOSAS
Lesiones accidentales, son más frecuentes en el plano frontal del cuerpo.
- Equimosis: Redondas, alargadas, cuadrangulares y digitadas. En áreas infrecuentes: Nalgas, genitales, laterales del cuerpo, abdomen, espalda. En diferentes estadios evolutivos.
- Mordeduras: Aspecto ovoideo. Frecuente hematoma central. Separación mayor de 3 cm entre huellas de caninos.
- Alopecia Traumática: Por debajo hemorragia o hematoma.
- Eccemas y eritemas del pañal mal cuidados, cicatrices múltiples y signos de falta cuidado.
LESIONES CRANEALES
1ª causa de muerte. Búsqueda de fracturas de cráneo: Múltiples, bilaterales, cruzan las suturas. Se asocian a hematomas subdurales, convulsiones, trastornos de la consciencia.
SÍNDROME DEL NIÑO ZARANDEADO
Forma específica de MTF. Lactante zarandeado de manera violenta y brusca. Aceleración/desaceleración axial y rotacional del cráneo. Genera una apnea que conlleva un daño hipóxico generalizado. Cursa con convulsiones, meningismo, coma, muerte. Incluirlo en el diagnóstico diferencial de las convulsiones en los lactantes.
LESIONES ABDOMINALES
2ª causa de muerte. ++ en menores de 2 años. Por impacto intenso y directo, más afectadas las vísceras huecas. Por presión intensa, lesiones en las vísceras duras. Ingesta forzada de cuerpos extraños.
LESIONES ÓSEAS
Averiguar mecanismo de lesión, y transcribirlo al informe médico. Siempre sospechar MTI, en menores de 2 años: lesiones centinelas. Suelen ser múltiples, y estar en distinto periodo evolutivo. Alta especificidad: arcos costales posteriores o laterales, huesos largos, fracturas en espiral u oblicuas y lesión de la esquina metafisaria.
LESIONES OCULARES
Hematomas en antifaz. Hemorragias conjuntivales. Hemorragia retiniana (suelen aparecer entre el primer día hasta el 3º, duran entre 3 y 4 semanas y se mantiene hasta 72 h, tras la muerte de la víctima). Precisa del Oftalmólogo.
LESIONES ORALES
Eritema o petequias en paladar. Laceraciones en mucosa oral/labial. Quemaduras en mucosa. Rotura frenillo lingual. Dientes: Caries múltiples, decoloraciones, fracturas, desplazamientos laterales, luxaciones, sobre todo en incisivos superiores.
GENITALES
En niños aportan poca información.
Niñas: Integridad del himen, presencia de escotaduras o irregularidades, lesiones en la horquilla inferior, hematomas, heridas o rascaduras (ver capítulo de Abuso sexual infantil).
ANO
Tanto en niños como en niñas. Búsqueda una imagen radial, con pliegues iguales y tono normal. Aspecto distorsionado del ano, de pliegues engrosados o desaparecidos, de fisuras profundas y de dilataciones varicosas (en niños pequeños) en ausencia de otras patologías debe hacernos sospechar (ver capítulo de Abuso sexual infantil).
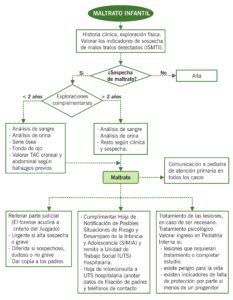
PRUEBAS COMPLEMENTARIAS
FOTOGRAFIAR O TOMAR VIDEO DE LAS LESIONES
Siguiendo el protocolo de la Unidad para asegurar la confidencialidad y la protección de datos de carácter personal.
ANÁLISIS DE SANGRE
Fórmula, recuento, Coagulación, Perfil hepático y amilasa, lipasa (lesiones intrabdominales). Calcio, fosforo o fosfatasa alcalina (lesiones óseas).
ANÁLISIS DE ORINA
Tira reactiva, sistemático y tóxicos. Hematuria: sospechar trauma renal.
FONDO DE OJO
Por oftalmólogo en primeras 24-72 h en toda sospecha en menores de 2 años.
RADIOGRAFÍAS SIMPLES DIRIGIDAS
Si menor de 24 meses con alta sospecha, realizar la serie ósea (múltiples proyecciones de cráneo, huesos largos, pies, manos, pelvis y columna). Gammagrafía utilidad en serie ósea.
TAC CRANEAL
Si síntomas neurológicos o asintomáticos con lesiones de alto riesgo.
TAC ABDOMINAL
Sintomáticos o elevación de transaminasas, amilasa, urea y creatinina.
TRATAMIENTO
- Información a los padres o tutores.
- Tratamiento específico de la lesión (Cirugía, Traumatología, Ginecología o Pediatría Interna, según proceda).
- Informe Clínico (se debe hacer constar nombre de forense y otros profesionales que asisten).
- Realización de Parte Judicial ante la sospecha o evidencia de maltrato.
- Hoja de Consulta a UTS (hacer constar datos de filiación y dirección de los padres y/o persona acompañante).
- Hoja de Notificación de posibles situaciones de riesgo y desamparo de la infancia y la adolescencia (SIMIA).
- Comunicación a Pediatra de A. Primaria
CRITERIOS INGRESO
- Aquellos pacientes con lesiones importantes
- Cuando exista peligro para su vida
- Cuando existan indicadores de falta de protección al menos por parte de uno de los progenitores
| Esto se realizará con el consentimiento verbal de los padres y haciéndolo constar en la historia clínica.
Si no lo otorgasen se pondrá en conocimiento de Fiscalía de Protección de Menores o en su defecto del Juzgado de Guardia. |
ALGORITMO DIAGNÓSTICO
BIBLIOGRAFÍA
- Pou Fernández J. Maltrato infantil. Actuación en urgencias. En: Protocolos diagnóstico-terapéuticos de Urgencias Pediátricas SEUP-AEP. p. 167-172
- Gancedo Baranda A. Abordaje integral del maltrato infantil. 14º curso de actualización pediátrica de la AEPAP. Madrid; Febrero 2017.
- Loberis Tuñón A. Niño maltratado. En: Benito J. Urgencias pediátricas. Guía de Actuación. 2ª edición. Madrid: Panamericana; 2019. p. 855-861
- González Bertolín I, Martin Sánchez J. Sospecha de maltrato. En: Guerrero-Fdez J. Manual de Diagnóstico y Terapéutica en Pediatría. 6ª edición. Madrid: Panamericana; 2018. p. 307-312.
- Protocolo de intervención sanitaria en casos de maltrato infantil [Recurso electrónico]. Gil Arrones J. et al. Consejería de Igualdad, Salud y Políticas Sociales. Sevilla. 2014
- Sistema de Información sobre Maltrato Infantil de Andalucía (SIMIA). Procedimiento de Actuación. Consejería para la Igualdad y Bienestar Social. Dirección General de Infancia y Familias. Observatorio de la Infancia en Andalucía. Sevilla. 2019