Mezquita Romero, Lucía
Molinos Quintana, Águeda
Pérez Hurtado, José María
DEFINICIÓN
La trombosis es una entidad infrecuente en la población pediátrica. A diferencia de los adultos, suele aparecer en niños con alguna patología de base, siendo rara la forma idiopática.
Factores de riesgo para trombosis en niños:
- Catéter venoso central
- Cáncer
- Enfermedades cardiacas congénitas
- Trombofilias hereditarias
- Enfermedades autoinmunes
- Enfermedad renal (síndrome nefrótico)
- Deshidratación
- Sepsis
- Traumatismo / cirugía / inmovilización
- Obesidad
- Anticoncepción oral / tabaco (adolescentes)
- Asfixia perinatal / diabetes materna
- Enfermedad inflamatoria intestinal
CLÍNICA
La clínica variará en función de la localización de la trombosis:
- Trombosis relacionada con catéter venoso central: generalmente asintomática, con disfunción del mismo.
- Trombosis venosa profunda (TVP) de extremidades: edema de una extremidad respecto a la contralateral, con dolor, eritema e incluso cianosis, palpación de cordón flebítico, ingurgitación venosa (dolor abdominal o inguinal) y, en casos avanzados, asimetría/ pérdida de pulso periférico.
- Trombosis de vena cava inferior: circulación colateral y disfunción hepática o renal.
- Trombosis de vena cava superior: cianosis y edema de cara, cuello y parte superior del tórax y, en estadíos avanzados, insuficiencia cardiaca congestiva.
- Trombosis de vena renal: hematuria, trombocitopenia, nefromegalia y oliguria.
- Trombosis portal: asintomática o hipertensión portal.
- Tromboembolismo pulmonar (TEP): aparición súbita de disnea, hipoxemia, taquicardia, dolor torácico, sibilancias, hemoptisis, síncope, hipertensión pulmonar e insuficiencia cardiaca.
- Trombosis arterial: en extremidades provoca mala perfusión y disminución de pulsos, en arteria renal aparece hipertensión arterial con o sin insuficiencia renal y en arteria mesentérica una enterocolitis necrotizante.
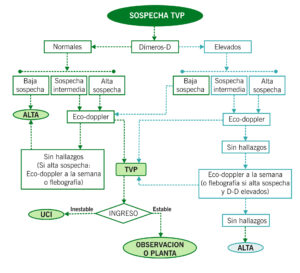
El índice de Wells et at., frecuentemente usada en adultos, puede aplicarse en niños, a la hora de estratificar la sospecha clínica de trombosis venosa profunda para decidir la actitud diagnóstica y/o terapéutica:
| CARACTERÍSTICAS CLÍNICAS | VALOR |
| Cáncer activo (tratamiento quimioterápico en los últimos 6 meses o en tratamiento paliativo) | 1 |
| Parálisis, paresia o inmovilización con yeso de una extremidad | 1 |
| Reciente encamamiento durante ≥3 días o cirugía mayor en las 12 semanas previas (anestesia general o regional) | 1 |
| Dolor a la presión localizado a lo largo de la distribución del sistema venoso profundo | 1 |
| Tumefacción de la extremidad | 1 |
| Aumento del perímetro > 3 cm respecto al miembro asintomático, medido 10 cm por debajo de la tuberosidad tibial | 1 |
| Edema de la extremidad sintomática | 1 |
| Presencia de venas superficiales colaterales no varicosas | 1 |
| Antecedente de trombosis venosa profunda | 1 |
| Diagnóstico alternativo al menos tan probable como la trombosis venosa profunda | -2 |
Baja probabilidad: <1 puntos; probabilidad intermedia: 1-2 puntos; alta probabilidad: >3
DIAGNÓSTICO
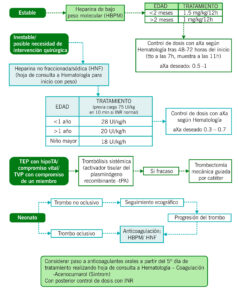
TRATAMIENTO
COMPLICACIONES
La principal complicación de la anticoagulación es el sangrado.
| TIPO DE HEPARINA | TRATAMIENTO DEL SANGRADO SECUNDARIO A LA ANTICOAGULACIÓN CON HEPARINA | |
| HBPM | Si la última dosis se ha administrado en 3-4 horas: Administrar sulfato de protamina: 1 mg por cada mg de heparina empleado | |
| HNF | Interrumpir perfusión y administrar sulfato de protamina según cantidad de heparina administrada y tiempo transcurrido desde la interrupción: | |
| Minutos desde suspensión | Mg protamina/ 100 UI HNF recibida (en las últimas 2 horas) | |
| <30 | 1 | |
| 30-60 | 0.5-0.75 | |
| 30-120 | 0.375-0.5 | |
| >120 | 0.25-0.375 | |
BIBLIOGRAFÍA
- Revilla PM, Revilla PM, Trabajo G De, Miguel HU. Protocolo De Trombosis Venosa y Arterial Extracerebral : Diagnóstico , Prevención Y Tratamiento. 2015;2018.
- Monagle P., Chan A. K. C., Goldenberg N. A. et al. Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. CHEST. 2012. 141 (2): e737S-e801S.
- Nowak-Göttl U., Bidlingmaier C., Krümpel A., Göttl L., Kenet G. Pharmacokinetics, efficacy, and safety of LMWHs in venous thrombosis and stroke in neonates, infants and children. Br J Pharmacol. 2008 Mar; 153(6): 1120–1127.
- Ortel T.L., Neumann I., Ageno W., Beyth R., Clark N.P., Cuker A. et al. American Society of Hematology 2020 guidelines for management of venous thromboembolism: treatment of deep vein thrombosis and pulmonary embolism. Blood Adv. 2020 Oct 13; 4(19): 4693–4738.