Díaz Menéndez, Laura
González López, Miguel Ángel
Molina Morales, Julia
HERIDAS
DEFINICIÓN
Una herida es una solución de continuidad del tejido previamente indemne, provocada por distintos agentes y/o fuerzas.
CLÍNICA
Las manifestaciones clínicas de una herida pueden ser tan diversas como las formas que existen para generarla. La clínica más común suele ser dolor, sangrado (arterial, venoso o capilar) y, en ocasiones, nerviosismo o miedo a la asistencia sanitaria. En la anamnesis es importante determinar:
- Mecanismo (tabla 2)
- Agente causante
- Tiempo transcurrido
- Lesiones asociadas
En la exploración lo más importante es establecer el estado general del paciente antes de evaluar la lesión. Posteriormente se debe determinar:
- Ubicación y extensión (tabla 1)
- Aspecto (tabla 2)
- Profundidad aparente
- Superficial: Epidermis-dermis
- Profunda: Sobrepasa la dermis
- Pérdida de sustancia
- Si penetra en cavidad
- Sangrado activo/Lesión vascular
- Presencia de cuerpos extraños
- Lesión tendón/fractura asociada
- Grado de contaminación
- Limpia: heridas quirúrgicas sin aperturas a tracto respiratorio, gastrointestinal o genitourinario.
- Limpia – contaminada: apertura con mínima contaminación.
- Contaminada: traumatismo < 6h, contaminación severa.
- Sucia: traumatismo >6h, infección, tejido desvitalizado o cuerpo extraño
| ZONA ANATÓMICA | ESPECIALIDAD |
| – Pabellón auricular (si herida compleja) | Cirugía Plástica |
| – Faciales periorificiales
– Genitales |
Cirugía Pediátrica |
| – Párpado móvil
– Lagrimal – Globo ocular |
Oftalmología |
| – Bermellón
– Mucosa intraoral – Lengua |
Cirugía Maxilofacial |
| – Palma y dorso de la mano (con sospecha de lesión tendinosa)
– Planta o dorso del pie (con sospecha de lesión tendinosa) – Rodilla (con exposición y/o sospecha de lesión tendinosa) – Heridas con exposición ósea/hematoma a tensión/mordedura sin pérdida de sustancia |
Traumatología |
Tabla 1. Zonas anatómicas de riesgo
| HERIDA | MECANISMO | ASPECTO |
| Contusa | Compresión, golpe o atrición | Bordes irregulares, tejido macerado y diferentes grados de vitalidad. |
| Incisiva o cortante | Cortante con elemento afilado | Borde neto, perpendicular a plano profundo o biselado. |
| Abrasiva o erosiva | Roce o fricción | Pérdida irregular de las capas de la piel. |
| Punzante y penetrante | Impacto o compresión con objeto con punta | Herida de profundidad variable.
Penetrante: penetra en cavidad. |
| Avulsiva y colgajo
|
Pérdida de tejido por tracción
|
Avulsiva: desprende piel por completo.
Colgajo: piel se desprende parcialmente. |
| Mutilante | Tracción +/- otro mecanismo | Avulsión o destrucción no recuperable de tejidos con secuelas importantes. |
| Compleja | Lesión de piel más otro tejido u órgano (tendón, vasos, nervios, cartílago, hueso) | Tendón: déficit a flexión o extensión.
Vasos: sangrado, palidez, pulso alterado. Nervios: parestesia, paresia. Hueso: deformidad, escalón óseo, impotencia funcional. |
| Quemadura | Térmico, químico o mecánico | Piel eritematosa, ampollas, escaras… |
| Mixtas | Combinación | Inciso-contusa, contusa-erosiva,… |
Tabla 2. Heridas según mecanismo y aspecto
DIAGNÓSTICO
El diagnóstico de las heridas, en el mayor porcentaje de casos, es clínico, no obstante, puede ser necesario solicitar las siguientes pruebas complementarias en determinados casos:
- Radiografía: si sospecha de cuerpo extraño o fractura subyacente.
- Analítica: si afectación del estado general
- Ecografía: si sospecha de infección de herida (descartar absceso) o presencia de hematoma complicado.
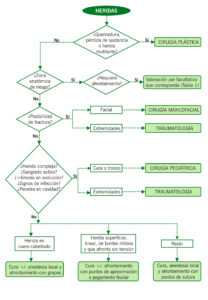
ALGORITMO DE MANEJO
Heridas a valorar y tratar por enfermería
- Heridas superficiales que precisen limpieza y cura local.
- Heridas que puedan ser subsidiarias de tratamiento mediante puntos de aproximación.
- Heridas que puedan ser subsidiarias de tratamiento mediante pegamento biológico.
- Heridas en cuero cabelludo que puedan ser subsidiarias de tratamiento mediante ágrafes.
- Heridas simples que precisen sutura y no estén incluidas en los epígrafes anteriores.
Heridas a valorar y tratar por Traumatología
- Heridas en mano con déficit a la extensión/flexión de algunos de los dedos.
- Heridas en pie con déficit a la extensión/flexión de algunos de los dedos.
- Heridas en rodilla con exposición tendinosa o déficit a la extensión.
- Heridas con exposición ósea.
- Heridas con sangrado profuso.
- Heridas que afecten a planos profundos.
- Heridas con sangrado profuso en extremidades.
- Herida en miembros con signos flogóticos y/o clínica infecciosa sin otro foco
- Herida con hematoma profundo a tensión
- Mordedura sin pérdida de sustancia
Heridas a valorar y tratar por Cirugía Pediátrica
- Heridas que afectan zonas funcionales (párpados o comisura labial)
- Mordeduras sin pérdida de sustancia
- Heridas con signos de infección o sangrado profuso en cara o tronco
- Sospecha de maltrato
- Heridas complejas que enfermería considere oportuno la valoración por el cirujano.
- Cualquier herida que plantee dudas/dificultad en valoración/tratamiento al pediatra
Heridas a valorar y tratar por Cirugía Plástica
- Herida con pérdida de sustancia en cualquier localización
- Heridas con pérdida de sustancia y amputación de dedos
- Heridas complejas en pabellón auricular
- Mordeduras complejas o con pérdida de sustancia en cara
- Heridas complejas en cara
- Cualquier herida que plantee dudas/dificultad en valoración/tratamiento al cirujano pediátrico
Heridas a valorar y tratar por Cirugía Maxilofacial
- Heridas en región orofacial
TRATAMIENTO
Medidas generales
| PUNTOS DE APROXIMACIÓN | ADHESIVO TISULAR | GRAPAS | PUNTOS DE SUTURA |
| No mojar en 48-72h. | Se puede mojar. | No mojar en 24-48h. | No mojar en 24-48h. Luego, limpiar suave con suero/agua y jabón una vez al día. |
| No sumergir, remojar ni fregar en 5 días. | No sumergir, remojar ni fregar en 7-10 días. | No sumergir ni remojar hasta retirar. | No sumergir ni remojar hasta retirar. |
| Las tiras caerán solas a partir del 5º día. | El pegamento se despegará solo a partir del 5º a 10º día. | Retirar las grapas a los 7 a 14 días. | Retirar según zona anatómica:
– Cara/cuello: 5-7 días – Tronco: 7-10 días – Extremidad: 7-14 días |
| – Mantener siempre herida limpia y seca. Si se moja, secar cuidadosamente.
– Protección solar durante 6 a 12 meses una vez cicatrizada la herida. – Se pueden aplicar cremas cicatrizantes o parches de silicona una vez cicatrizada la herida. – En caso de signos de infección, sangrado activo o apertura de la herida, acudir a urgencias. |
|||
Antibioterapia profiláctica
La mayoría de las heridas no requieren de antibioterapia profiláctica. Sin embargo, podrían disminuir las tasas de infección en las siguientes situaciones:
- Lesiones intraorales extensas.
- Heridas con contaminación excesiva, insuficiencia vascular, pacientes inmunodeprimidos.
| HERIDA | ANTIBIOTERAPIA RECOMENDADA | ANTIBIOTERAPIA ALTERNATIVA |
| Heridas contaminadas, insuficiencia vascular, inmunodepresión | Amoxicilina/ácido clavulánico | TMT-SMX/Cefuroxima + Clindamicina o Metronidazol |
| Lesiones intraorales extensas | Amoxicilina o Cefalosporina de 1ª generación. | Clindamicina |
Van a necesitar antibioterapia oral con amoxicilina/ácido clavulánico (salvo incidencias/alergias):
- Mordeduras de animales o humanas.
- Compromiso del cartílago nasal o auricular.
Profilaxis antitetánica
Ver capítulo “211. Mordeduras y picaduras”.
Situaciones especiales
| DIAGNÓSTICO | TRATAMIENTO |
| Lesión de aparato extensor de mano/pie o lesión de tendón flexor del pie | Exploración en urgencias bajo AL + sutura + inmovilización |
| Lesión de tendón flexor de la mano | Exploración en quirófano + sutura + inmovilización |
| Lesión de aparato extensor de rodilla | Exploración en quirófano + sutura + inmovilización |
| Fractura abierta | Lavado + reducción + Friedrich + cierre de herida + inmovilización + ingreso (ATB y tto definitivo) |
| Lesión vascular | Exploración en urgencias / quirófano |
| Lesión muscular | Friedrich + cierre de herida +/- inmovilización |
| Hematoma complicado | Observación + frío local + ATB +/- cirugía |
| Infección de herida | Exploración de herida + Desbridamiento + Cierre parcial si precisa + tratamiento ATB |
| Mordedura | Exploración de herida + Desbridamiento + Cierre parcial si precisa + tratamiento ATB |
CRITERIOS DE DERIVACIÓN A CONSULTAS
| CRITERIO DE DERIVACIÓN | CONSULTA |
| Heridas complejas | Según zona anatómica |
| Heridas con hematoma complicado | Según zona anatómica |
| Infección de herida con mala evolución | Según zona anatómica |
| Mordedura de mala evolución | Según zona anatómica |
| Lesión tendón extensor/flexor | Consulta Traumatología Infantil de CEVR |
| Lesión tendón cuadricipital/rotuliano | Consulta Traumatología Infantil de HI |
| Fractura abierta | Consulta Traumatología Infantil de HI |
| Lesión con sangrado profuso | Consulta Traumatología Infantil de HI |
CRITERIOS DE INGRESO
| DIAGNÓSTICO | CRITERIOS INGRESO | SERVICIO |
| Heridas mutilantes/complejas | Individualizar | Según zona anatómica |
| Posible lesión de tendón flexor | Siempre | Observación/Planta COTi |
| Posible lesión de aparato extensor de rodilla | Si gran afectación y precisa ATB IV | Observación/Planta COTi |
| Fractura abierta | Siempre | Observación/Planta COTi |
| Sospecha lesión vascular | En caso de sangrado abundante | Observación |
| Hematoma complicado | Si necesidad de observación/sospecha sangrado activo | Observación |
| Infección de herida | Si necesidad de tratamiento ATB IV | Observación |
| Mordedura | Si necesidad de tratamiento ATB IV | Observación |
QUEMADURAS AMBULATORIAS
DEFINICIÓN
Las quemaduras son pérdidas de sustancia de la superficie corporal secundarias al contacto con calor/frío (quemaduras térmicas), agentes químicos (quemaduras químicas), electricidad (quemaduras eléctricas) o radiaciones, cuya extensión y profundidad pueden originar la aparición de un síndrome clínico humoral (sistémico) acompañando a la lesión histológica local.
CLÍNICA Y DIAGNÓSTICO
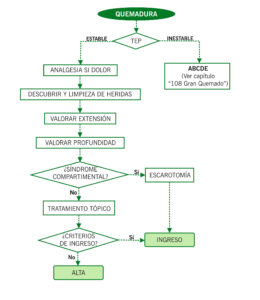
Las medidas a tomar dependen de la gravedad de las lesiones, atendiendo a 3 parámetros:
- Extensión: la superficie corporal total afecta (SCT) puede calcularse mediante la regla de los 9 o de Wallace (en adultos y niños >10 años) o el esquema de Lund y Browder en niños <10 años (Ver capítulo “108. Gran Quemado”). Para simplificarlo la palma de la mano del paciente equivale al 1% de la SCT.
Las quemaduras de primer grado no se tienen en cuenta en el contaje de superficie corporal quemada (SCQ).
- Profundidad: se clasifican en primer grado, segundo grado superficial/profundo y tercer grado (Ver capítulo “ Gran Quemado”).
- Localización: áreas críticas son la cara, pliegues, manos, pies, periné y quemaduras circulares (por riesgo de síndrome compartimental).
ALGORITMO DE MANEJO
TRATAMIENTO DOMICILIARIO
| Quemaduras de primer grado | Limpieza con SSF + crema hidratante o corticoides tópicos 2-3 veces al día durante 48 horas. |
| Quemaduras de 2º grado superficial | Limpieza con SSF y clorhexidina jabonosa diluida (desbridando las flictenas) + cura con apósitos grasos y vendaje en oclusivo estéril cada 48 horas. |
| Quemaduras de 2º grado profundo y tercer grado | – Tratamiento quirúrgico
– Si superficie de pequeño tamaño: limpieza con SSF y clorhexidina jabonosa diluida + cura con tul graso en oclusivo estéril +/- Sulfadiazina argéntica. – Evitar en la primera cura el uso de Betadine o Sulfadiazina argéntica hasta que no sea valorado por un cirujano plástico. |
Situaciones especiales
| Si sospecha de síndrome compartimental | Escarotomía de urgencias |
| Si sospecha de intoxicación por gases | Monóxido de carbono:
– Ver niveles de carboxihemoglobina en gasometría (COHb%). – Tratamiento: oxigenoterapia al 100% hasta COHb<10%. Cianhídrico: – Diagnóstico clínico. – Tratamiento: hidroxicobalamina (en niños 70 mg/kg IV a pasar en 15 minutos) +/- 2ª dosis o tiosulfito. |
| Quemaduras eléctricas | La resucitación inicial necesaria es el doble a lo estimado (objetivo diuresis >2ml/kg/h) |
| Quemaduras químicas | Fundamental realizar abundantes lavados inmediatamente después, durante al menos 30 minutos, para retirar todos los restos del agente causal. Posteriormente, curas similares a las térmicas.
· Fósforo y Metal sódico: NO deben ser lavadas con agua por el riesgo de reacción explosiva. Cubrir con aceite y resto de medidas como las quemaduras térmicas. Ácido fluorhídrico: infiltración local con gluconato cálcico al 10 % (0,5 cc por m2) |
CRITERIOS DE DERIVACIÓN A CONSULTAS
El cirujano plástico de guardia, previa valoración, derivará a Sala de Curas/Consultas Externas aquella/s quemadura/s que no precisen ingreso pero sí precisen seguimiento por diversos motivos (quemaduras profundas de pequeña extensión, etc) individualizando el caso.
CRITERIOS INGRESO
(Ver capítulo “108. Gran Quemado”)
BIBLIOGRAFÍA
- Hollander, JE. (2020). Assessment and management of facial lacerations. En AM Stack (Ed.), AB Wolfson (Ed.), UpToDate. Recuperado el 5 de febrero de 2021 desde https://www.uptodate.com/contents/assessment-and-management-of-facial-lacerations
- de Lemos, DM. (2020). Skin Laceration repair with sutures. En AM Stack (Ed.), AB Wolfson (Ed.), UpToDate. Recuperado el 5 de febrero de 2021 desde https://www.uptodate.com/contents/skin-laceration-repair-with-sutures
- Lipsett, S. (2019). Minor wound repair with tissue adhesives (cyanoacrylates). En AM Stack (Ed.), AB Wolfson (Ed.), UpToDate. Recuperado el 5 de febrero de 2021 desde https://www.uptodate.com/contents/minor-wound-repair-with-tissue- adhesives-cyanoacrylates
- Lipsett, S. (2019). Minor wound repair with staples. En AM Stack (Ed.), AB Wolfson (Ed.), UpToDate. Recuperado el 5 de febrero de 2021 desde https://www.uptodate.com/contents/closure-of-minor-skin-wounds-with-staples
- Pérez Cánovas C. Mordeduras y picaduras de animales. Protoc diagn ter pediatr. 2020;1:307-319.
- Vivó C, Galeiras R, del Caz MD. Initial evaluation and managenment of critical burn patient. Med Intensiva 2016; 40 (1) :49-59
- Herndon DN. Total Burn Care. 14 Edición. Elsevier 2017. ISBN: 9781437727869.