Martin, Laura Beth
Arévalo Pérez, Irene
Montero Valladares, Cristina
La administración de sueroterapia intravenosa (iv) es una de las medidas terapéuticas más habituales e importantes que se realiza en los niños hospitalizados.
Debemos conocer el tipo de líquido y a qué ritmo administrarlo, con el objetivo de mantener la homeostasis en caso de ayunas o dificultad para la ingesta oral (sueroterapia de mantenimiento), o corregir las pérdidas de agua y electrolitos (sueroterapia de reposición), causadas principalmente por causas gastrointestinales (vómitos y/o diarrea).
SUEROTERAPIA INTRAVENOSA (iv) DE MANTENIMIENTO
| Sueroterapia intravenosa de Mantenimiento | ||
| DEFINICIÓN
|
Aporte de líquidos / electrolitos en cantidades adecuadas para reemplazar las pérdidas producidas en un niño en situación basal. | |
| INDICACIONES | – Ingesta nula
– Pobre vía enteral – Necesidad de ayunas |
|
| CANTIDAD | A necesidades basales (NNBB): Fórmula de Holliday-Segar | |
| PESO DEL NIÑO (kg) | LÍQUIDOS AL DÍA (ml / 24 horas) * | |
| 0 – 10 kg | 100 ml / kg | |
| 10 – 20 kg | 1000 ml + 50 ml / kg entre 10 y 20 | |
| > 20 kg | 1500 ml + 20 ml / kg superior a 20 | |
| * Máximo: 2400 ml en 24 horas (ó 100 ml/h) | ||
| Excepciones:
– Obesidad: 1500 ml/m2/día – Insuficiencia renal: 400 ml/m2/día + diuresis |
||
| TIPO DE SUERO
(Distintas soluciones Cristaloides en Tabla 2) |
Niños de 28 días a 18 años normohidratados con función renal y capacidad de concentración urinaria normales:
– Suero glucofisiológico 5/0,9% (Suero salino 0,9% + glucosa 5%) |
|
| Excepciones:
– Pacientes neuroquirúrgicos – Pacientes oncológicos – Insuficiencia hepática – Diarrea acuosa severa – Diabetes insípida – Grandes quemados – Hipernatremia – Alteraciones importantes de la función renal – Cardiopatías congénitas o adquiridas Valorar uso de sueros hipotónicos, individualizando según natremia |
||
| APORTAR POTASIO (K) | Indicaciones | Ayunas prolongado con:
– Función renal normal – Diuresis conservada – No hiperpotasemia |
| Pauta | 20 mEq/L ó 2 mEq/kg metabólico*/día sin superar los 40 mEq/L. | |
| Método de preparación
(20 mEq/L) |
Por cada 500 ml de suero glucofisiológico 5/0,9% añadir 5 ml si se usa ClK 2M (1 ml = 2 mEq K) y poner ritmo al que debe ir este suero según necesidades basales de cada paciente (ml/h) | |
* Kg metabólico (ml por cada 100 calorías basales) = ml día/100
| Tabla 2: Soluciones cristaloides | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
DESHIDRATACIÓN Y SUEROTERAPIA DE REPOSICIÓN
Definición: Es el cuadro clínico causado por la pérdida de agua y electrolitos, pudiendo llegar a comprometer las funciones de los distintos órganos y sistemas. La sueroterapia de reposición es la corrección de estas pérdidas. Cuando la deshidratación es leve-moderada se prefiere la vía oral y la vía venosa cuando fracase la enteral o cuando la deshidratación es moderada-grave. En cualquier caso, hay que intentar reintroducir la tolerancia oral lo antes posible.
| Escala de Gorelick | |||
| Pérdida de elasticidad cutánea
Relleno capilar > 2 segundos Ausencia de lágrimas Deterioro del estado general Respiración anormal |
Ojos hundidos
Pulso radial débil Oliguria Taquicardia (FC > 150 lpm) Mucosas secas |
||
| Cada ítem se valora con 1 punto | |||
| Grado de deshidratación | LEVE | MODERADO | GRAVE |
| Puntuación | < 3 | 3-5 | 6-10 |
| Pérdida de peso | < 5% | 5-9% | ≥ 10% |
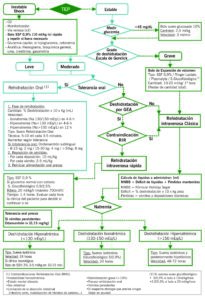
Algoritmo Sueroterapia de reposición
REHIDRATACIÓN INTRAVENOSA RÁPIDA
| Rehidratación intravenosa Rápida (RIR) | ||
| INDICACIONES | Niños con deshidratación leve-moderada secundaria a gastroenteritis (GEA) y fracaso o contraindicación de rehidratación oral (RHO) | |
| TIPO DE SUERO | Sueros isotónicos: SSF 0,9% | |
| Si glucemia normal con cetosis | Suero glucofisiológico 2,5/0,9% (preparar 500 ml SSF + 25 ml de glucosado 50% y prescribir ritmo a la hora) | |
| RITMO | 20 ml/kg/h (máximo 700 ml/h) sin exceder el déficit estimado | |
| TIEMPO | 1-4 horas
Cada bolo repone un 2%. Valorar cada hora el estado de hidratación para decidir si continuar o pasar a RHO. Vigilar signos de sobrecarga volumétrica |
|
| CONTRAINDICACIONES | Inestabilidad hemodinámica
Edad <3 meses Alteraciones hidroelectrolíticas graves (Na < 130 ó > 150 mEq/L) Enfermedad sistémica que afecte a la regulación hemodinámica y/o del equilibrio hidroelectrolítico (cardiopatías, nefropatías, patología cardiopulmonar grave…) |
|
REHIDRATACIÓN INTRAVENOSA CLÁSICA
| Rehidratación intravenosa Clásica | ||
| INDICACIONES | – Deshidratación grave
– Deshidratación leve-moderada con intolerancia oral – Fracaso/contraindicación RHO o RIR |
|
| PASOS | ||
| 1. Expansión de Volumen | Si Shock | 10 ml/kg, rápido en 10-15 minutos
SSF 0,9%, Ringer Lactato o Plasmalyte (No restar del líquido total a administrar) |
| Si deshidratación grave | 10-20 ml/kg/1ªhora (restar del líquido total a administrar)
SSF 0,9%, Ringer Lactato o Plasmalyte Si glucemia en límites bajo de la normalidad, hipoglucemia leve o glucemia normal con cetosis elegir: – Suero glucofisiológico 5/0,9% a 10 ml/kg/hora – Suero glucofisiológico 2,5/0,9% a 20 ml/kg/hora |
|
| 2. Calcular líquido total a aportar | Necesidades basales + déficit de líquidos (% deshidratación x 10 x kg) + Pérdidas mantenidas (vómitos / deposiciones diarreicas) | |
| 3. Pautar velocidad y tipo de suero según natremia | Deshidratación hiponatrémica
(Na<130 mEq/L) |
– Tipo de suero: Sueros isotónicos: suero glucofisiológico 5/0,9% (Ringer Lactato ó Plasmalyte añadiento glucosa 5%)
– Velocidad: 24 horas – Si clínica neurológica: Bolo de SSH 3% 3-5 ml/kg en 10-15 minutos |
| Deshidratación isonatrémica
(Na 130-150 mEq/L) |
– Tipo de suero: Sueros isotónicos (suero glucofisiológico 5/0,9%)
– Velocidad: 24 horas |
|
| Deshidratación hipernatrémica
(Na>150 mEq/L) |
– Tipo de suero: Sueros isotónicos inicialmente (suero glucofisiológico 5/0,9%) y luego hipotónicos
– Velocidad: 48 a 72 horas A más hipernatremia, más Na debemos aportar en los sueros y más lentamente debe corregirse el déficit. El descenso debe ser 0,5-1 mEq/L/h. Si no desciende suficientemente la natremia aportar sueros con menos Na. Valorar aportar SRO por vía oral o enteral (SNG) y restar 2/3 de estos aportes a la cantidad total a administrar |
|
| 4. Añadir potasio (K) | Indicaciones | – Diuresis conservada
– No hiperpotasemia – Función renal normal |
| Pauta | 20 mEq/L ó 2mEq/kg metabólico*/día
(no superar 40 mEq/L ó 0,3 mEq/kg/h, salvo monitorización ECG continua) |
|
* Kg metabólico (ml por cada 100 calorías basales) = ml día/100
BIBLIOGRAFÍA
- Clinical Practice Guideline: Maintenance Intravenous Fluids in Children (AAP). Pediatrics. Vol 142, n 6; 2018
- Guideline NICE. Intravenous fluid therapyin children and young people in hospital; 2015.
- García Herrero, Olivas López de Soria, López Lois. Deshidratación aguda. Protocolos diagnósticos y terapéuticos en urgencias de pediatría. SEUP. 3 Ed; 2019
- Alcalá Minagorre PJ, Pérez Benito AM. Fluidoterapia intravenosa de mantenimiento en el niño hospitalizado. Protocolos SEPHO 2018
- Guerrero-Fernández J, Cartón Sánchez A, Barreda Bonis A, Menéndez Suso, J, Ruiz Domínguez J. Manual de diagnóstico y terapéutica en pediatría. 6ª ed. Madrid: Panamericana; 2018, p.169-188
- Montero C., Alonso Salas MT. Sueroterapia y deshidratación. Manual de Urgencias y Emergencias Pediátricas del Hospital Universitario Virgen del Rocío. Sevilla; 2016, p. 195-212
- Álvarez Catalayud G., et al. Manual para el diagnóstico y tratamiento de la deshidratación y trastornos hidroelectrolíticos en Urgencias de Pediatría. SEUP. Madrid; 2018