Moreno Madueño, Gloria
Goycochea Valdivia, Walter A.
Rivero Garvía, Mónica
DEFINICIÓN
Todo paciente con antecedente de neurocirugía reciente y aparición de fiebre debe ser debidamente estudiado, con el objetivo de descartar una posible infección postquirúrgica.
- Infección postquirúrgica (IPQ): Infección que ocurre en los 30 días posteriores a una cirugía.
- Infección relacionada al sitio quirúrgico (ISQ): Infección postquirúrgica en la zona del cuerpo donde se llevó a cabo la intervención y directamente relacionada con ésta. Se divide en:
- ISQ incisional superficial (ISQS): Infección ocurre en la piel en el área de la incisión.
- ISQ incisional profunda (ISQP): Infección implica los tejidos profundos en el área de la incisión incluyendo músculo y partes blandas.
- ISQ de órgano o espacio (ISQOE): Infección se extiende más allá de la zona delimitada para la ISQ incisional profunda e incluye órganos, espacio entre órganos y dispositivos/material implantados.
- Infección diferente al sitio quirúrgico (IDSQ): Infección postquirúrgica no localizada en la zona del cuerpo donde se llevó a cabo la intervención. Puede ser indirectamente relacionada a la cirugía (infección asociada a la asistencia sanitaria) o infección comunitaria.
CLÍNICA Y DIAGNÓSTICO
| SIGNOS Y SÍNTOMAS | PRUEBAS COMPLEMENTARIAS |
| Todos los casos: fiebre y síntomas específicos. | Analítica completa (hemograma, PCR, PCT), hemocultivo, TC craneal (Ver algoritmo) |
| Sospecha de IDSQ*: fiebre + signos/síntomas del lugar de infección: odinofagia, clínica miccional, dificultad respiratoria, diarrea, vómitos. | – Sospecha ITU: sedimento de orina, urocultivo
– Sospecha infección respiratoria: Radiografía de tórax. – Sospecha de infección gastrointestinal: Coprocultivo, virus en heces, +/- toxina de Clostridium difficile (si cumple criterios). |
| Portadores de DVP: fiebre, cefalea, náuseas y vómitos, alteración de conciencia. | Cultivo de LCR por punción valvular (consultar con Neurocirugía para verificar si cumple indicación. Ver guía PRIOAM) |
| Antecedente de craneotomía: fiebre, cefalea, meningismo, náuseas y vómitos, signos de infección en herida**, fístula de LCR, alteración de consciencia. | TC craneal (valorar inyección de contraste), valorar RM s/c contraste (valoración con Neurocirugía), cultivo de LCR***. |
| Antecedente de disrafia: fiebre, signos de infección en herida**, fístula de LCR, dolor local. | Cultivo de herida quirúrgica, cultivo de LCR***, valorar RM s/c contraste (valoración con Neurocirugía), sistemático de orina y urocultivo (pueden no tener síntomas miccionales) |
| Portadores de bombas de infusión: fiebre, dehiscencia de herida quirúrgica, signos de infección de herida**. | Cultivo de herida quirúrgica, cultivo de LCR***. Valorar pruebas de imagen (descartar abscesos). |
| Pacientes con artrodesis de columna vertebral: fiebre, signos de infección en herida**. | Cultivo de herida quirúrgica, cultivo de LCR***, valorar Tomografía o RM s/c contraste (valoración con Neurocirugía) |
Tabla 1. Signos/síntomas y diagnóstico de IPQ.
* Para profundizar en signos y síntomas de IDSQ y algoritmo diagnóstico ver capítulo correspondiente, según infección sospechada.
** Signos de infección de herida: eritema, aspecto desvitalizado, aumento de temperatura local, inflamación, exudado, fluctuación o crepitación a la palpación, dolor local
*** Verificar con Neurocirugía si no contraindicación para extracción de LCR por punción lumbar.
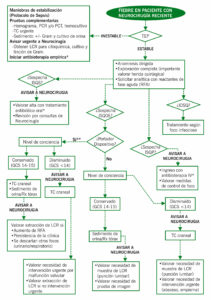
ALGORITMO DE ACTUACION
*Antibioterapia empírica: Dependerá de microbiología local, colonización e aislamientos previos del paciente, localización de la infección. Iniciar idealmente tras toma de cultivos, luego optimizar antibioterapia dirigida con resultados de cultivos (consultar con Infectología Pediátrica).
- ISQS (Las alternativas son orientativas al patógeno sospechado):
- Si sospecha de aureus meticilin sensible (heridas superficiales, infección precoz < 7 días): Cefadroxilo, Cloxacilina.
- Si sospecha de aureus meticilin resistente comunitario (paciente previamente colonizado, niño residente o hijo de residente en zona de alta prevalencia [Norteamérica, Latinoamérica o Sudeste asiático]): Clindamicina, Cotrimoxazol.
- Si sospecha de aureus meticilin resistente hospitalario (colonización previa, estancia prolongada en unidad de alto riesgo con casos confirmados): Linezolid.
- Si sospecha de Gramnegativos y anaerobios (heridas cercanas a región perianal, y sacrococcígea): Amoxicilina/ácido clavulánico.
- Si sospecha de infección por Pseudomona aeruginosa (heridas de aparición tardía >5-7 días en pacientes con ingreso hospitalario prolongado >5-7 días, o pacientes que reciban profilaxis antibiótica para Gramnegativos): Ciprofloxacino.
- ISQP e ISQOE: En nuestro centro se utiliza Vancomicina (40 mg/kg/día – 60 mg/kg/día si infección a nivel de SNC) (administrar en perfusión continua, primera dosis de carga y posteriormente dosis total en 24 horas. Monitorización terapeutica con niveles, consultar con Infectología Pediátrica y Farmacia) + Ceftazidima (150 mg/kg/día: 50 mg/kg/dosis cada 8 horas. Administrar en perfusión extendida en 3 horas). Si paciente en shock séptico o con colonización por patógenos productores de beta-lactamasa de espectro extendido (BLEE) cambiar Ceftazidima por Meropenem (60 mg/kg/día – 120 mg/kg/día si infección de SNC dividido en 3 dosis) (Administrar en perfusión extendida en 3 horas). Para mayor detalle: https://guiaprioam.com/indice/procesos-infecciosos-relacionados-con-dispositivos-de-drenaje-de-liquido-cefalorraquideo-en-ninos/
**En pacientes portadores de dispositivos, si más de 8 semanas desde último procedimiento o punción de reservorio, la infección del dispositivo es menos probable, valorar focos alternativos de IDSQ.
CRITERIOS DE INGRESO
- Intervención quirúrgica urgente, una vez completada estancia en UCI/REA.
- Infección postquirúrgica confirmada del tipo ISQP y ISQOE (bioquímica de LCR, tinción GRAM urgente de LCR).
- Valorar individualmente necesidad de ingreso en pacientes con ISQS (afectación extensa, <12 meses, intolerancia oral, dispositivos implantados). Consensuar ingreso con Neurocirugía.
- Persistencia de clínica en pacientes en los que se han descartado otros focos y existe sospecha fundada de ISQ (valorar individualmente cada caso por Neurocirugía).
BIBLIOGRAFÍA
- Ken Inweregbu, BSc FRCA, Jayshree Dave, MSc MRC Path MD MBA, Alison Pittard, FRCA, Nosocomial infections, Continuing Education in Anaesthesia Critical Care & Pain, Volume 5, Issue 1, February 2005, Pages 14–17,
- Surgical Site Infection | Guidelines | Infection Control | CDC. https://www.cdc.gov/infectioncontrol/guidelines/ssi/index.html [acceso el 28.02.21]
- Olbrich P, et al. Procesos infecciosos relacionados con dispositivos de drenaje de líquido cefalorraquídeo en niños. Guía PRIOAM. https://guiaprioam.com/indice/procesos-infecciosos-relacionados-con-dispositivos-de-drenaje-de-liquido-cefalorraquideo-en-ninos/ [acceso el 28.02.21]
- Tunkel AR, Hasbun R, Bhimraj A, Byers K, Kaplan SL, Scheld WM, van de Beek D, Bleck TP, Garton HJL, Zunt JR. 2017 Infectious Diseases Society of America’s Clinical Practice Guidelines for Healthcare-Associated Ventriculitis and Meningitis. Clin Infect Dis. 2017 Mar 15;64(6):e34-e65. doi: 10.1093/cid/ciw861.
- K. Hussein, R. Bitterman, B. Shofty, M. Paul, A. Neuberger, Management of post-neurosurgical meningitis: narrative review, Clinical Microbiology and Infection, Volume 23, Issue 9, 2017, Pages 621-628