Tejado Gallego Isabel
Espín Jaime, Beatriz
Díaz Carrión, Esther
DEFINICIÓN
Disminución en la frecuencia de las deposiciones y/o alteración en las características de las heces y clínica asociada a la defecación (dolor, malestar, posturas de evitación, esfuerzo excesivo o imposibilidad de conseguir la evacuación completa a pesar de esfuerzo importante).
En más del 90% de los casos es expresión de trastorno funcional por episodios reiterados de retención fecal y con diagnóstico clínico (tabla 1). En 5-10% de los casos existe causa orgánica (alteraciones anatómicas, neurológicas, psiquiátricas, metabólicas, endocrinas, enfermedades digestivas y alteración de la motilidad intestinal, fármacos)
La impactación fecal (IF) es acúmulo de heces duras y compactas en colon distal con dificultad para eliminación espontánea. Se presenta en 80% de niños con estreñimiento funcional (EF), y mayor incidencia en estreñimiento de causa orgánica.
| Tabla 1: CRITERIOS DE ROMA IV (DIAGNÓSTICO DE ESTREÑIMIENTO FUNCIONAL) | |
| Edad < 4 años | Edad > 4 años |
| Presencia de 2 o más durante al menos 1 mes:
– ≤ 2 deposiciones/semana. – Retención fecal excesiva. – Historia de heces duras o defecación dolorosa. – Historia de heces voluminosas. – Fecaloma rectal. En niños con control de esfínter anal: – ≥ 1 episodio de incontinencia a la semana. – Historia de heces voluminosas que obstruyen el inodoro
|
Presencia de 2 o más criterios, una vez a la semana durante al menos 1 mes:
– ≤ 2 deposiciones/semana. – ≥ 1 episodio incontinencia fecal/semana. – Historia de postura retentiva o retención fecal voluminosa excesiva. – Historia de deposiciones duras o defecación dolorosa. – Fecaloma en recto. – Heces de gran tamaño que obstruyen el inodoro. Tras una evaluación completa, los síntomas no pueden explicarse por causa médica. No cumple suficientes criterios para diagnóstico de síndrome de intestino irritable. |
SIGNOS/SÍNTOMAS Y DIAGNÓSTICO DE ESTREÑIMIENTO
| SIGNOS/SÍNTOMAS | DIAGNÓSTICO |
| Síntomas digestivos:
– Dificultad para la defecación. Irritabilidad1 – Heces duras y/o voluminosas. – Dolor abdominal. Dolor anal. Rectorragia. – Meteorismo. Distensión abdominal – Anorexia. Vómitos. – Incontinencia fecal. Síntomas extradigestivos: – Fiebre. – Enuresis, disuria, infecciones urinarias. Síntomas y signos de alarma2: – Emisión de meconio con > 48h de vida. – Estreñimiento de inicio neonatal. – Heces acintadas en lactantes < 1 año. – Vómitos biliosos. – Diarrea mucosanguinolenta. – Antecedentes familiares con patología orgánica que provoca estreñimiento3. – Falta de respuesta al tratamiento adecuado. – Alteraciones en la exploración física: o Fallo de medro. o Distensión abdominal persistente. o Alteraciones del raquis y/o región anal o Alteración neurológica. o Anomalías en el tacto rectal: ampolla rectal vacía, masa fecal abdominal con ausencia de heces en recto… |
Historia clínica:
– Antecedentes familiares: patología relacionada con estreñimiento3 – Antecedentes personales: somatometría al nacer, emisión meconio, patologías asociadas, fármacos. – Comportamiento y conducta: entorno familiar y escolar, retirada de pañal y adquisición de continencia, posturas retentivas, miedo a la defecación. – Historia dietética: tipo de lactancia, ingesta de fibra, lácteos y líquidos. – Anamnesis dirigida: edad de inicio, características de las heces, frecuencia de las deposiciones, incontinencia fecal, clínica acompañante. Exploración física completa, siendo de especial importancia: – Estado general y nutricional. – Exploración abdominal4 – Examen anal y tacto rectal5 – Examen lumbosacro y glúteo. – Exploración neurológica, respiratoria y cutánea. Pruebas complementarias: no necesarias en caso de EF. – Rx simple de abdomen: sospecha de IF con exploración no concluyente o sospecha de cuadro obstructivo. – Si datos de alarma, indicar pruebas según sospecha clínica. |
1 En lactantes, diferenciar estreñimiento de disquecia funcional (episodios de esfuerzo y llanto que terminan con la emisión de heces blandas). Se debe a la falta de relajación del suelo pélvico tras la contracción de la musculatura abdominal. Evolucionan a la resolución espontánea y no requieren tratamiento.
2 Descartar causa orgánica en presencia de datos de alarma.
3 Enfermedad de Hirschsprung, fibrosis quística, enfermedad celíaca, hipotiroidismo.
4 En IF pueden palparse heces duras sobretodo en fosa ilíaca y marco cólico izquierdo.
5 En el EF el tacto rectal puede condicionar un aumento en las conductas retentivas. Solo debe realizarse en casos en los que se desee descartar anomalías anatómicas, valorar el diámetro del canal anal y el tono rectal y constatar la existencia de fecalomas en el recto.
TRATAMIENTO
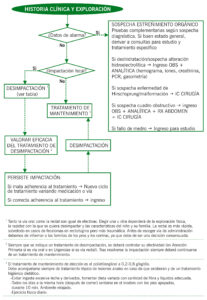
ALGORITMO: HISTORIA CLÍNICA Y EXPLORACIÓN
| DESIMPACTACIÓN | |
| HIGIÉNICO – DIETÉTICO | – Evitar ingesta de fibra abundante
– Fomentar ingesta de líquidos abundante |
| VÍA ORAL | De elección polietilenglicol (PEG) 0,5-1,5 g/kg/día en 2 tomas separadas 6-8h. Máximo 7 días.
Alternativas: – Lactulosa (> 2 años) 4 ml/kg/día en 2-3 dosis. – Lactitol (6-12 años) 10-30 g/día en 2-3 dosis. – Aceite de parafina 1-3 ml/kg/día o 15-30 ml/años/día, máx 200-240 ml/día y máx 7 días.
En casos refractarios se puede añadir al laxante osmótico un lubricante o un estimulante – Aceite de parafina 2-11 años: 30-60 ml/dosis única; > 11 años: 60-150 ml/dosis única. – Senósidos (> 2 años) 10-20 gotas dosis única. – Bisacodilo (> 2 años) 1-2 comprimidos/día. – Picosulfato sódico (> 6 años) 2-5 gotas/día dosis única. |
| VÍA RECTAL | Enemas de suero salino isotónico: 5ml/kg 2 veces día o según la siguiente pauta:
– 0-6 meses: 120-150 ml – 6-18 meses: 150-250 ml – 18 meses-5 años: 250-300 ml – 5-18 años: 480-720 ml
Enemas de fosfatos hipertónicos: – Expulsión espontánea o por sonda rectal/suero fisiológico en un plazo de 5 minutos para evitar toxicidad. – No usar > 5 días ni en < 2 años por riesgo de alteraciones hidroelectrolíticas. – Dosis 3-5 ml/kg/día 1-2 veces al día (máx 140 ml/día). |
| CRITERIOS DE INGRESO | CRITERIOS DE DERIVACIÓN A CONSULTA |
| – No se consigue la desimpactación a dosis adecuadas.
– Existe sospecha de estreñimiento orgánica con afectación del estado general y/o fallo de medro. |
– Sospecha de estreñimiento de causa orgánica sin afectación del estado general o nutricional.
– Cuando el pediatra de Atención Primaria, que es quien controla y valora la eficacia del tratamiento de mantenimiento, se encuentra con las siguientes situaciones: – Dudas sobre el diagnóstico de incontinencia fecal retentiva y no retentiva. – No se consigue la desimpactación a pesar de dosis y adherencia terapéutica adecuada. – No se consigue mejoría con el tratamiento de mantenimiento a pesar de dosis y adherencia adecuada. – Mala evolución: manejo complejo por recaídas frecuentes a pesar de mantener un tratamiento con dosis y adherencia adecuados. |
BIBLIOGRAFÍA
- Pociello Almiñana N., Bautista Casanovas A., Pollina Elías J. Impactación fecal. En: Espín Jaime B. Guía de estreñimiento en el niño. España: Ergon;2015. p. 29-33.
- Sood M R., UK Li B., G Hoppin A. Recent-onset constipation in infants and children. En: UpToDate. [Acceso el 23 de junio 2019]. Disponible en: http://www.uptodate.com/.
- Sood M R., UK Li B., G Hoppin A. Chronic functional constipation and fecal incontinence in infants, children, and adolescents: Treatment. En: UpToDate. [Acceso el 3 de diciembre de 2020]. Disponible en: http://www.uptodate.com/.
- Bekkali NLH, Hoekman DR, Liem O, et al. Polyethylene Glycol 3350 With Electrolytes Versus Polyethylene Glycol 4000 for Constipation: A Randomized, Controlled Trial. J Pediatr Gastroenterol Nutr 2018; 66:10.
- Ortega Pérez E. Guía de Algoritmos en Pediatría de Atención Primaria. Estreñimiento funcional en el niño. AEPap. 2015 (en línea). Disponible en algoritmos.aepap.org.
- Lázaro de Lucas C., Molina Arias M. Estreñimiento. En: Guerrero-Fernández J., Cartón Sánchez J A., Barreda Bonis A C., et al, editores. Manual de Diagnóstico y Terapéutico en Pediatría. 6ª ed. España: Editorial Médica Paramenicana; 2017. 993-998.
- Benningna MA, Nurko S, Fauce C et al. Childhood Functional Gastrointestinal Disorders: Neonate/Toddler Gastroenterology 2016;150:1443-1455.
- Tabbers M.M, DiLorenzo C, Berger M.Y, Faure C, Langendam M.W, Nurko S, Staiano A, Vandenplas Y, Benninga M.A. Evaluation and Treatment of Functional Constipation in Infants and Children: Evidence-Based Recommendations from ESPGHAN and NASPGHAN. J Pediatr Gastroenterol Nutr 2014; 58: 258–274.
- Hyams J.S, Di Lorenzo C, Saps M, Shulman R.J, Staiano A.M and van Tilburg M. Childhood Functional Gastrointestinal Disorders: Child/ Adolescent Gastroenterology 2016; 150: 1456–1468.