Queralt García de Góngora, Macarena
Marín Cruz, Inés
Delgado Pecellín, Isabel
DEFINICIÓN
El síndrome pertusoide es un cuadro clínico caracterizado por: tos intensa de >2 semanas de duración + ≥1 de los siguientes:
- Episodios de tos paroxística
- “Gallo” inspiratorio
- Vómitos tras los accesos de tos sin otra causa aparente
- Apnea con o sin cianosis (en menores de un año)
Dentro de este cuadro clínico se pueden diferenciar dos grupos etiológicos:
- La tosferina, causada por la Bordetella pertussis (agente más importante).
- Cuadros producidos por otros agentes que simulan la clínica de la tosferina y que son generalmente más leves (ver tabla 1).
| INFECCIOSA | NO INFECCIOSA | ||
| Bacterianas | Víricas | Tos como equivalente asmático
Croup – laringoespasmo Aspiración de cuerpo extraño Malformaciones, masas Laringomalacia Reflujo gastroesofágico Faringitis Fístula traqueoesofágica Fibrosis quística Tos psicógena |
|
| Género Bordetella | Otras | Adenovirus
CMV VRS Influenza A y B Parainfluenza |
|
| B. pertussis
B. parapertussis B. bronchiseptica B. holmesii |
Chlamydia pneumoniae
Clamydia trachomatis Mycoplasma pneumoniae Coxiella burnetti Moraxella catharrallis |
||
Tabla 1. Causas del síndrome pertusoide.
CMV: citomegalovirus
VRS: virus respiratorio sincitial
CLÍNICA Y DIAGNÓSTICO
- La infección se transmite por vía aérea, por contacto directo con las secreciones de las personas infectadas o por diseminación de gotas a través del aire.
- El período de incubación varía entre 7-10 días de media (con un intervalo máximo entre 4 y 21 días).
- Podemos encontrar distintas formas de presentación clínica, recogidas en la tabla 2. No hay evidencia de que existan portadores asintomáticos.
- Las complicaciones principales y más severas de la tosferina se enumeran en la tabla 3.
- El diagnóstico se inicia a raíz de una sospecha clínica o epidemiológica de tosferina. La confirmación de laboratorio del agente causal Bordetella pertussis se realizará mediante la detección de secuencias genómicas por reacción en cadena de la polimerasa (PCR).
- Para el diagnóstico diferencial con otros patógenos causantes del cuadro clínico, se puede valorar la realización de PCR (p.ej.: VRS, Influenza).
| FORMA CLÁSICA | FORMA NO CLÁSICA | ||
| Fase catarral o prodrómica
(1-2 semanas) |
Fase paroxística
(2-6 semanas) |
Fase de convalescencia
(1-3 semanas/meses) |
Lactantes < 6 meses:
– Pocos/ausencia de síntomas respiratorios – Pausas de apnea, BRUE, muerte súbita – Atragantamiento, rubefacción facial o cianosis, con recuperación espontánea y vómito tras el episodio Niños vacunados, adolescentes, adultos: – Síntomas más leves, fases acortadas/indiferenciadas – Accesos de tos de predominio nocturno, de semanas de duración – Principal fuente de contagio Tosferina maligna: – Lactantes < 3 meses, prematuros – Mortalidad 1% – Taquicardia y taquipnea mantenida, hiperleucocitosis (>45.000/mm³), neumonía – Insuficiencia respiratoria à HAP/SDRA à shock cardiogénico refractario |
| Indistinguible de un catarro común (rinorrea clara, congestión nasal, febrícula, estornudos…).
Tos seca irritativa en aumento progresivo. Máxima contagiosidad. |
Accesos de tos paroxística:
– Inicio espontáneo o tras estímulo. – 5-10 golpes de tos seguidos en una espiración. – Inspiración profunda +/- gallo inspiratorio. – Congestión facial +/- cianosis. – Expectoración mucosa o vómito posterior. – Asintomático(*) entre episodios. Auscultación normal. |
El número, severidad y duración de los episodios de tos paroxística disminuye hasta desaparecer.
Pueden existir pseudorecidivas con otros procesos intercurrentes. |
|
Tabla 2. Manifestaciones clínicas del síndrome pertusoide.
HAP: hipertensión arterial pulmonar.
BRUE: episodio breve resuelto inexplicado.
(*) Es distintivo de la tosferina no complicada que el paciente esté perfectamente entre los episodios de tos.
| Complicaciones Cardio-Respiratorias | Complicaciones secundarias a la tos |
| Neumonía
Atelectasia Neumotórax Hipertensión pulmonar/Shock cardiogénico Distrés respiratorio tipo II |
Enfisema intersticial y subcutáneo
Hemorragia subaracnoidea/intraventricular Hematoma subdural/epidural Laceración de frenillo lingual Epistaxis Hemorragia subconjuntival Ruptura diafragmática Hernia inguinal/umbilical Prolapso rectal Fractura costal Vómitos y deshidratación |
| Complicaciones Neurológicas | |
| Convulsiones
Encefalitis |
|
| Complicaciones Metabólicas | |
| Alcalosis metabólica grave y tetania
Síndrome de secreción inadecuada de ADH |
Tabla 3. Complicaciones principales y más severas de la tosferina
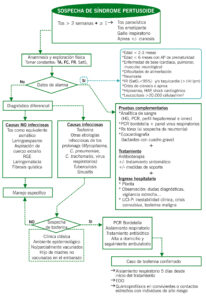
ALGORITMO DE MANEJO
Algoritmo. Manejo del síndrome pertusoide. AP: antecedentes personales. IR: insuficiencia respiratoria
EDO: enfermedad de declaración obligatoria
PLAN DE ACTUACIÓN
| MANEJO DOMICILIARIO | |
| TRATAMIENTO | |
| AZITROMICINA
– < 6 meses: 10 mg/kg/día /24h, 5 días. – ≥ 6 meses: 10 mg/kg/día /24h (1er día, máx. 500 mg), 5 mg/kg/día /24h (máx. 250 mg) hasta completar 5 días. – Adolescentes y adultos: 500 mg/24h (1er día), 250 mg/24h hasta completar 5 días. |
|
| PROFILAXIS POST-EXPOSICIÓN | |
| Mismo antibiótico y dosis que el tratamiento.
Lo antes posible, idealmente en los 21 días tras el inicio de la tos en el caso índice. Indicaciones: – Todos los convivientes. – Contacto estrecho con personas de riesgo o que puedan infectar a personas de riesgo: o < 12 meses. o Enfermedad de base con riesgo para tosferina grave. o Gestantes en el tercer trimestre no vacunadas de dTpa durante el embarazo (o vacunadas hace < 7 días). o Personal sanitario. |
|
| CRITERIOS DE INGRESO HOSPITALARIO | |
| PLANTA | UCI-P |
| – Edad < 2-3 meses.
– Edad < 6 meses con antecedente de prematuridad. – Insuficiencia respiratoria (Sat.O2 < 95%) y/o taquicardia sinusal (> 190 lpm). – Enfermedad de base (cardíaca, pulmonar, muscular, neurológica). – Dificultad para la alimentación. – Evidencia de sobreinfección respiratoria (neumonía). – Crisis de cianosis o apnea. – Recuento linfocitario > 20.000 células/mm3 |
– Tosferina maligna: hiperleucocitosis, hipoxemia marcada, hipertensión pulmonar, shock cardiogénico.
– Necesidad de soporte ventilatorio. – Otras posibles complicaciones que precisen de soporte intensivo. |
Tabla 4. Plan de actuación ante caso confirmado o sospechado de tosferina
BIBLIOGRAFÍA
- Román Villaizán ML, Camacho Arias M, Ruiz Contreras J. Síndrome pertusoide/ Tosferina (v 2.0). En Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [en línea]. Disponible en https://www.guia-abe.es
- Garrote, E. and Arístegui, J., 2018. Capítulo 19. Tosferina. Bilbao: Experto en Infectología pediátrica básica. Universidad Rey Juan Carlos.
- Tosferina. Una enfermedad grave que puede prevenirse con vacuna. Posicionamiento de la Sociedad Española de Infectología Pediátrica. [Internet]. SEIP; 2021 [cited 9 February 2021]. Available from: http://seipweb.es/wp-content/uploads/2019/01/Nota_SEIP_Tos_ferina_SEIP2_Nov2015.pdf
- Yeh S, Mink CM. Pertussis infection in infants and children: Clinical features and diagnosis – UpToDate [Internet]. UpToDate. 2020 [cited 2021 Feb 9]. p. 29. Available from: https://ws003.sspa.juntadeandalucia.es:2060/contents/pertussis-infection-in-infants-and-children-clinical-features-and-diagnosis?search=Pertussis infection in infants and children: Clinicalfeatures and diagnosis&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
- Moreno Perez D, Baquero Artigao F, Rodrigo Gonzalo de Liria C, Cilleruelo Ortega M, Paz Madrid L. Tos ferina. Protocolos diagnostico-terapeuticos de la AEP: Infecologia Pediatrica. 2011. P95-102. Avalaible from: https://www.aeped.es/sites/default/documentos/tosferina.pdf