Escorial Albéndiz, Rosa
Melero Cortés, Lidia
García Arreza, Aida
DEFINICIÓN
Hacemos referencia a todos aquellos cuadros que afectan los genitales externos femeninos. Las alteraciones vulvovaginales y concretamente las vulvovaginitis, son la causa más frecuente de consulta ginecológica.
DIAGNÓSTICO DIFERENCIAL DE LA PATOLOGÍA VULVOVAGINAL
| CLÍNICA | DIAGNÓSTICO | |
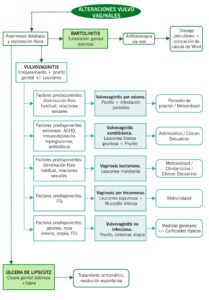
| 1. VULVOVAGINITIS | Enrojecimiento genital, prurito, disuria y/o dispareunia, que puede ir acompañado o no de aumento del flujo vaginal y/o de sangrados genitales anómalos. | Anamnesis + inspección |
| 1.1. Vulvovaginitis no infecciosas | Etiología: ITU recurrente, atopia… uso de irritantes como jabones o determinados materiales de lencería, relaciones sexuales, alergia, radioterapia, diabetes o infecciones de orina y se encuentran favorecidas por el hipoestrogenismo
ESCOZOR, DOLOR PERINEAL Y DISURIA POR CONTACTO. Infrecuente la secreción vaginal. |
Importante: historia de atopia, comorbilidades o tratamientos usados en la higiene habitual. |
| 1.2. Vulvovaginitis por oxiuros | Etiología: Enterobius vermicularis
Infección anal concomitante, oxiuros que ascienden del ano a la vagina, presentando cuadros de PRURITO VULVAR POR LA NOCHE. |
Exploración: infestación por parásitos, lesiones por rascado. |
| 1.3. Vulvovaginitis por cuerpo extraño | Etiología: Cuerpo extraño dentro de genitales.
PRURITO, infrecuente leucorrea. |
Exploración: Lesiones por rascado, escoriaciones… |
| 1.4. Vulvovaginitis por cándida | Etiología: Cándida albicans, glabrata…
Factores predisponentes: Gestación, toma de ACHO, inmunodepresión, hiperglucemia, antibioterapia de amplio espectro. PRURITO INTENSO, AUMENTO FLUJO VAGINAL, DISURIA, ARDOR Más frecuente premenstrual pH vaginal <4 |
Exploración: Leucorrea blanca, grumosa, caseosa, adherente.
Mucosa eritematosa. Puede haber fisuras y escoriaciones.
|
| 1.5. Vaginosis bacteriana | Etiología: Sobrecrecimiento de flora anaerobia (gardnerella, bacteroides…)
Factores predisponentes: Disminución de lactobacillus, Relaciones sexuales. Prurito ausente, AUMENTO FLUJO VAGINAL, GENERALMENTE DE OLOR FUERTE A “AMINAS”. Se exacerba tras coito o postmentrual pH vaginal >4.5 |
Exploración: Leucorrea blanco-grisáceo, fluida, MALOLIENTE.
Mucosa no eritematosa.
|
| 1.6. Vaginosis por trichomonas | Etiología: Trichomonas vaginalis
Factores predisponentes: ITS. Prurito leve, AUMENTO FLUJO VAGINAL, DISURIA, ARDOR |
Exploración: Leucorrea amarillo verdosa, espumosa y en ocasiones sanguinolenta.
Con o sin eritema vaginal o cervical (punteado hemorrágico a nivel del cérvix, “CÉRVIX EN FRESA”) |
| 2. QUISTE DE LA GLÁNDULA DE BARTHOLINO
(Tumor de la vulva, ocasionado por el cierre del conducto excretor de la glándula de Bartholino) |
Si pequeño tamaño pueden ser asintomáticos, puede ocasionar dolor y sensación de tumefacción vulvar si aumentan de tamaño. | Anamnesis + inspección |
| 3. ABSCESO DE LA GLÁNDULA DE BARTHOLINO
(Infección localizada a nivel de la glándula de Bartholino) |
Dolor, tumefacción vulvar, inflamación y en ocasiones fiebre | Anamnesis + inspección. |
| 4. ÚLCERA DE LIPSCHÜTZ O ÚLCERA GENITAL AGUDA | Niñas y adolescentes con úlcera genital de aparición súbita (lesión necrótica, profunda y muy dolorosa) junto con síndrome febril (fiebre elevada, odinofagia, astenia, mialgias, linfadenopatías y cefalea). | Anamnesis + inspección. |
TRATAMIENTO DE LA PATOLOGÍA VULVOVAGINAL
| VULVOVAGINITIS | |
| Medidas generales | Evitar los agentes irritantes como la ropa ajustada, los tejidos sintéticos, la humedad mantenida…, lavados de asiento con manzanilla amarga 2 veces al día, realizar una adecuada higiene genital con un gel con pH ácido para lavado específico de la zona y edad y uso de hidratantes vulvares/vaginales. |
| Vulvovaginitis no infecciosas | Evitar causa que lo origina +/- Uso de corticoides tópicos: Hidrocortisona 1%; Aceponato de metilprednisolona 0,1%… |
| Vulvovaginitis por cuerpo extraño | Retirada de cuerpo extraño. Pueden ser recomendables lavados vaginales. |
| Vulvovaginitis por oxiuros | Medidas higiénicas específicas: Lavado de sábanas, ropa íntima, toallas de todo el núcleo familiar a 60ºC.
DESDE EL NACIMIENTO: Pamoato de pirantel 11 mg/kg/día (dosis máxima 1 g), dosis única. A PARTIR DE LOS 6 MESES DE EDAD: Mebendazol 100 mg vía oral, dosis única. **Debe tratarse a TODO EL NÚCLEO FAMILIAR y deben repetirse el tratamiento y las medidas higiénicas de toda la familia a los 15 días. |
| Vulvovaginitis candidiásica | ANTES DE LA MENARQUIA: Clotrimazol 2% crema vaginal 5g/24 horas, 7 días.
DESPUÉS DE LA MENARQUIA: Clotrimazol óvulo intravaginal 500 mg/24 h dosis única. Clotrimazol óvulo intravaginal 100 mg/12-24 horas, 3-7 días. Fenticonazol óvulo intravaginal 200 mg/24 horas, 3 días. Fenticonazol óvulo intravaginal 600 mg/24 horas, dosis única. Cloruro de decualinio óvulo intravaginal 10 mg/24 horas, 6 días. SI RECIDIVANTE: Fluconazol comprimido vía oral 150 mg/ 24 horas, 3 días. |
| Vaginosis bacteriana
(Poco frecuente en niñas, más en adolescentes) |
Cloruro de decualinio óvulo intravaginal 10 mg/24 horas, 6 días.
Metronidazol vía oral 500 mg/12 horas, 7 días*. Clindamicina 2% crema vaginal/24 horas, 7 días. Clindamicina comprimido via oral 300 mg/12 horas, 7 días. Clindamicina óvulo intravaginal 100 mg/24 horas, 3 días. |
| Vaginosis por trichomonas
(Poco frecuente en niñas, más en adolescentes) |
REALIZAR EL MISMO TRATAMIENTO SI PAREJA SEXUAL
Metronidazol vía oral 2 g, dosis única (mala tolerancia oral pero mejor adherencia)*. Metronidazol vía oral 500 mg/12 horas, 7 días*. |
| QUISTE DE LA GLANDULA DE BARTOLINO | Drenaje si síntomas. |
| ABSCESO DE LA GLÁNDULA DE BARTHOLINO | Antibioterapia vía oral:
– Cefadroxilo 1 g/12 horas, 7-10 días. – Amoxicilina/Clavulánico 1 g/8 horas, 7-10 días. Si fluctuación: Marsupialización/Drenaje percutáneo con colocación de cánula de Word 6 semanas. |
| ÚLCERA DE LIPSCHÜTZ O ÚLCERA GENITAL AGUDA | No precisa.
Resolución espontánea en 1-2 semanas. |
*Ojo, efecto antabús si se toma con alcohol.
| OTRAS LESIONES | |
| QUISTE DE LA GLANDULA DE BARTHOLINO | Drenaje si síntomas. |
| ABSCESO DE LA GLÁNDULA DE BARTHOLINO | Antibioterapia vía oral:
– Cefadroxilo 1 g/12 horas, 7-10 días. – Amoxicilina/Clavulánico 1 g/8 horas, 7-10 días. Si fluctuación: Marsupialización/Drenaje percutáneo con colocación de cánula de Word 6 semanas. |
| ÚLCERA DE LIPSCHÜTZ O ÚLCERA GENITAL AGUDA | No precisa.
Resolución espontánea en 1-2 semanas. |
CRITERIOS DE DERIVACIÓN A CONSULTA
Vulvovaginitis resistentes a líneas de tratamientos habituales.
Bartolinitis tratadas de forma ambulatoria con colocación de cánula de Ward para retirada a las 6 semanas.
CRITERIOS DE INGRESO HOSPITALARIO
Bartolinitis (régimen de CMA) para drenaje quirúrgico (mala tolerancia al dolor, episodios recurrentes…).
OTRAS ALTERACIONES VULVO-VAGINALES
Quistes de origen uretral y parauretral; Quistes sebáceos; Quistes epidérmicos o de inclusión; Quistes congénitos: serosos o del conducto de Nuck, mucosos o de Gartner o dermoides; Papiloma fibroepitelial; Hidradenoma papilífero; Nevus pigmentarios vulvares; Vestibulitis vulvar…
ALGORITMO ALTERACIONES VULVO-VAGINALES
BIBLIOGRAFÍA
- SOGC Clinical Practice Guideline. Vulvovaginitis: screening for and management of trichomoniasis, vulvovaginal candidiasis, and bacterial vaginosi. J Obstet Gynaecol Can. 2015; 37(3): 266-274.
- Sociedad Española de Ginecología y Obstetricia (SEGO). Diagnóstico y tratamiento de las infecciones vulvovaginales [actualizado en 2016]. Prog Obstet Ginecol. 2016; 59(5): 350-362.
- Ruiz V, Correa LA, Hernández N, Velásquez MN. Dermatosis de la vulva. Rev Asoc Colomb Dermatol. 2014; 22 (4): 317-330.
- García Reymunod M, Montero Salas A, González Álvarez CM, Real Terrón R. Úlcera de Lipschütz: causa poco conocida de úlcera genital aguda. An. Pediatr. 2010; 72 (6): 443-444.
- Guías para el diagnóstico y tratamiento de las enfermedades infecciosas. Hospital Universitario Virgen del Rocío
- Guía de Terapéutica Antimicrobiona del Área Aljarafe. 3º Edición.