Alcantarilla Acevedo, Myriam
Rayego García, Alicia
Jiménez Parrilla, Francisco
SEPSIS NEONATAL
CONCEPTOS
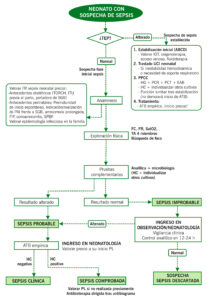
La sepsis neonatal es aquella situación clínica derivada de la invasión y proliferación de bacterias, hongos o virus en el torrente sanguíneo del recién nacido y que se manifiesta dentro de los primeros 28 días de vida.
- Sepsis precoz (vertical): Se produce en los primeros 3-7 días de vida y es causada por gérmenes localizados en el canal genital materno (contaminación al feto por vía ascendente o por contacto directo con secreciones del canal del parto). Etiología más frecuente: SGB y E.Coli.
- Sepsis tardía: Se produce tras los primeros 3-7 días de vida. Puede ser de origen comunitario, nosocomial o vertical. Los lactantes menores de un mes se han de tratar con cobertura para SGB, Listeria y BGN.
PRESENTACIÓN CLÍNICA
| Síntomas y signos | – Fase inicial: Inestabilidad térmica (más frecuente hipotermia en el pretérmino), taquicardia, rechazo de las tomas.
– Fase de estado: A los anteriores se pueden sumar síntomas digestivos (distensión abdominal, vómitos, hepatomegalia, ictericia), neurológicos (apatía, irritabilidad, hipo o hipertonía, crisis convulsivas, fontanela tensa) y respiratorios (quejido, taquipnea, distrés respiratorio, cianosis, apneas). – Fase tardía: A los anteriores se pueden sumar signos cardiocirculatorios (aspecto séptico, pulso débil, relleno capilar lento, hipotensión) y hematológicos (hemorragias, púrpura, CID). |
| Laboratorio | – Hemograma:
o Leucocitosis (>30000/mm3) o leucopenia (<5000/mm3) o Neutrofilia (>15000/mm3) o neutropenia (<5000 neutrófilos/mm3 en primeras horas de vida; posteriormente <1500/mm3). o Relación neutrófilos inmaduros /neutrófilos totales) > 0.2 en las primeras 72 horas de vida; posteriormente > 0.12. o Trombopenia <100000/mm3 o Anemia. – RFA: PCR > 10 mg/L. PCT > 3 ng/ml (sepsis tardía). – EAB: Acidosis metabólica no explicada por otras causas. – Estudio de coagulación: Coagulopatía de consumo. – Amonio, láctico, tándem masas: Si sospecha de metabolopatías. – Punción lumbar (ver sección “meningitis”): Se retrasará su realización solo si inestabilidad hemodinámica. – Sistemático/sedimento orina (sepsis tardía). |
| Microbiología | – Hemocultivo.
– Cultivo LCR + GRAM (ver sección “meningitis”). – Cultivo exudados periféricos (sepsis precoz). – Urocultivo + GRAM (sepsis tardía). – Otros: Cultivo punta catéter, aspirado traqueobronquial (sepsis tardía). |
| Imagen | – Rx tórax y/o abdomen: según clínica y sospecha diagnóstica.
– Ecocardiografía/ECG: Si sospecha de cardiopatía. |
TRATAMIENTO
- Antibioterapia empírica de amplio espectro hasta conocer el resultado de cultivos (posteriormente antibioterapia dirigida):
- Sepsis vertical: Ampicilina + Gentamicina.
- Sepsis de la comunidad y/o shock séptico y/o meningitis asociada: Ampicilina + Cefotaxima.
- Duración del régimen antibiótico según el agente causal:
- SGB: 7-10 días.
- Coli y otros BGN: 10 días.
- monocytogenes: 10-14 días.
- Sepsis clínica: Según curso clínico y FR asociados.
- Dosificación: Neofax 2020.
| Fármaco | Edad postmenstrual = edad gestacional + edad postnatal. |
| Ampicilina | < o = 29 semanas:
– <28 días: 50 mg/Kg/dosis cada 12 horas. – >28 días: 50 mg/Kg/dosis cada 8 horas. 30-36 semanas: – <14 días: 50 mg/Kg/dosis cada 12 horas. – >14 días: 50 mg/Kg/dosis cada 8 horas. 37-44 semanas: – < 7 días: 50 mg/Kg/dosis cada 12 horas. – > 7 días: 50 mg/Kg/dosis cada 8 horas. = o > 45 semanas: – Todos: 50 mg/Kg/dosis cada 6 horas. |
| Gentamicina | < o = 29 semanas:
– < 7 días: 5 mg/Kg cada 48 horas. – 8-28 días: 4 mg/Kg cada 36 horas. – = o > 29 días: 4 mg/Kg cada 24 horas. 30-34 semanas: – < 7 días: 4,5 mg/Kg cada 36 horas. – = o > 8 días: 4 mg/Kg cada 24 horas. = o > 35 semanas: – Todos: 4 mg/Kg cada 24 horas. |
| Fármaco | Edad gestacional |
| Cefotaxima | Todas las semanas:
– < 7 días: 50 mg/Kg/dosis cada 12 horas. < 32 semanas: – = o > 7 días: 50 mg/Kg/dosis cada 8 horas. = o > 32 semanas: – = o > 7 días: 50 mg/Kg/dosis cada 6 horas. |
MENINGITIS NEONATAL
CONCEPTO
La meningitis neonatal es aquella situación clínica caracterizada por signos y síntomas de infección sistémica, marcadores inflamatorios compatibles y alteraciones en el LCR sugerentes de inflamación meníngea, no siendo indispensable el aislamiento de microorganismos.
PRESENTACIÓN CLÍNICA
| Síntomas y signos | Clínica inespecífica e indistinguible de la sepsis.
– Inestabilidad térmica. – Síntomas neurológicos: Irritabilidad, hipotonía, letargia, crisis convulsivas, fontanela abombada, otros signos meníngeos. – Otros: Rechazo de las tomas, vómitos, apneas, distrés respiratorio, diarrea. |
| Laboratorio | – Hemograma con datos de infección sistémica.
– Elevación RFA (PCR y/o PCT). – Punción lumbar: o Citoquímica. Valores normales de LCR en periodo neonatal: § RN pretérmino: <40 leucocitos / mm3; <70% neutrófilos; < 250 mg/dl proteínas; >30 mg/dl glucosa; >50% Gluc LCR/sangre. § RN término: <30 leucocitos / mm3; <60% neutrófilos; < 170 mg/dl proteínas; >40 mg/dl glucosa; >50% Gluc LCR/sangre. |
| Microbiología | GRAM/ Cultivo de LCR: No es imprescindible el aislamiento de un microorganismo para el diagnóstico de meningitis. |
TRATAMIENTO
- Antibioterapia empírica hasta resultado de cultivos: Ampicilina (dosis altas) + Cefotaxima iv. Duración del tratamiento más recomendable: 14 días (meningitis no complicadas por gram positivos) a 21 días (meningitis por gram negativos).
- Asociar Aciclovir al tratamiento si sospecha de infección herpética. Duración mínima: 21 días.
- Dosificación: Neofax 2020.
| Fármaco | Edad postmenstrual = edad gestacional + edad postnatal. |
| Ampicilina | Todas las semanas:
– 0-7 días de vida: 100 mg/Kg/dosis cada 8 horas. – > 7 días de vida: 75 mg/Kg/dosis cada 6 horas. |
| Cefotaxima | Todas las semanas:
– 0-7 días de vida: 100-150 mg/kg/día dividido en 2-3 dosis. – > o = 8 días de vida: 150-200 mg/kg/día dividido en 3-4 dosis. |
| Aciclovir | < 30 semanas: 20 mg/Kg/dosis cada 8-12 horas iv.
> o = 30 semanas: 20 mg/Kg/dosis cada 8 horas iv. |
BIBLIOGRAFÍA
- S Edwards M. Clinical features, evaluation, and diagnosis of sepsis in term and late preterm infants. [Monografía en Internet]. Uptodate;2021. Disponible en: http://www.uptodate.com.
- S Edwards M. Management and outcome of sepsis in term and late preterm infants. [Monografía en Internet]. Uptodate;2021. Disponible en: http://www.uptodate.com.
- M Puopolo K, J Baker C. Group B streptococcal infection in neonates and young infants. [Monografía en Internet]. Uptodate;2021. Disponible en: http://www.uptodate.com.
- Puopolo KM, Benitz WE, Zaoutis TE, et al. Management of Neonates Born at ≥35 0/7 Weeks’ Gestation With Suspected or Proven Early-Onset Bacterial Sepsis. Pediatrics 2018; 142.
- Soibelmann Procianoy R, Silveira RC. The challenges of neonatal sepsis management. J Pediatr (Rio J). 2020; 96.
- Puopolo KM, Lynfield R, Cummings JJ, et al. Management of Infants at Risk for Group B Streptococcal Disease. Pediatrics 2019; 144.
- Ozmeral Odabasi I, Bulbul A. Neonatal Sepsis. Med Bull Sisli Etfal Hosp 2020;54(2):142–158.
- Bundy LM, Noor A. Neonatal meningitis. [Monografía en Internet]. StatPearls;2020. Disponible en: https://www.ncbi.nlm.nih.gov/.
- S Edwards M, J Baker C. Bacterial meningitis in the neonate: Clinical features and diagnosis. [Monografía en Internet]. Uptodate;2021. Disponible en: http://www.uptodate.com.
- Morven S Edwards, MDCarol J Baker, MD. Bacterial meningitis in the neonate: Treatment and outcome. [Monografía en Internet]. Uptodate;2021. Disponible en: http://www.uptodate.com.