Biscarri Carbonero, Ángela
Pérez Soto, Elena
Carbonero Celis, María José
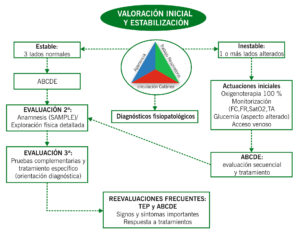
En la valoración pediátrica en urgencias consideramos un abordaje sistemático con las siguientes etapas:
- Impresión general a través del triángulo de evaluación pediátrica (TEP)
- Evaluación primaria: ABCDE y toma de constantes.
- Evaluación secundaria: anamnesis y exploración física detallada y dirigida.
- Evaluación terciaria: pruebas complementarias.
- Reevaluación.
Son claves los primeros segundos de evaluación inicial a través de una secuencia ordenada que permita identificar los problemas que amenazan la vida del paciente de forma inmediata.
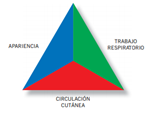
- El TEP es una herramienta rápida sencilla y útil para valorar a los niños que llegan a urgencias, y con cualquier nivel de enfermedad o lesión. A través de él se obtiene una impresión general de la gravedad, para establecer cómo de urgente es iniciar la atención y tratamiento.
Es importante aclarar que no es una herramienta diagnóstica, sino una evaluación de los pacientes basada en indicios visuales y auditivos, sin necesidad de tocar al paciente, realizados en menos de un minuto (30-60 segundos), en la que se valoran 3 componentes:
- Apariencia
- Respiración (trabajo respiratorio)
- Circulación cutánea.
(Ver Figura 1 “Triángulo de evaluación pediátrica” y Tabla 1 “Valoración del TEP”)
Estos 3 componentes reflejan el estado fisiológico del niño o su estado de oxigenación, ventilación, perfusión y función cerebral.
Obtendremos una valoración general que permite realizar unos diagnósticos fisiopatológicos que identificará los trastornos más graves y nos permitirá tratarlos lo antes posible.
Si el paciente tiene los tres lados normales, lo consideramos estable. Con uno solo de los lados alterado, lo consideramos inestable.
Todo paciente inestable requiere una evaluación sistemática y actuaciones dirigidas.
(Ver Tabla 2 “Orientación fisiopatológica según los lados afectados del TEP y actuaciones prioritarias en cada estado fisiológico”)
Figura 1. Triángulo de evaluación pediátrica
| TEP | CARACTERÍSTICAS | DATOS A BUSCAR |
| APARIENCIA (mnemotecnia TICLS)
El primero y el más importante para determinar la gravedad del paciente. Valorar en brazos del cuidador. |
Tono | ¿Se mueve vigorosamente/se resiste a la exploración?
¿Tiene buen tono muscular o está débil o fláccido? |
| Interactividad | ¿Está alerta?
¿Se distrae o le llama la atención una persona, objeto o sonido? ¿Intenta coger y jugar con un depresor, linterna o bolígrafo? ¿No muestra interés por jugar o interactuar con su cuidador? |
|
| Consolabilidad | ¿Puede ser consolado por su cuidador o está irritable y agitado? | |
| Mirada | ¿Fija la vista en una cara o tiene la mirada perdida? | |
| Lenguaje / llanto | ¿Su lenguaje o llanto es fuerte y espontáneo o es débil, apagado o ronco? | |
| RESPIRATORIO | Ruidos respiratorios anormales | Ronquidos, llanto o lenguaje apagado o ronco, estridor (Obstrucción de la vía aérea superior).
Sibilancias (Obstrucción de la vía aérea superior inferior). Quejido (líquido en sacos alveolares). |
| Posición anormal | Posición de olfateo.
Posición en trípode. Rechazo a acostarse. |
|
| Tiraje (de < a > gravedad):
Utilización de la musculatura accesoria Aleteo |
Subcostal, intercostal y supraclavicular o cervical representado en el lactante como cabeceo.
Aleteo nasal (grado de hipoxia moderado/grave). |
|
| CIRCULATORIO | Palidez | Mala perfusión o anemia. |
| Piel moteada / parcheada | Vasoconstricción (no confundir con cutis marmorata y que el frío ambiental y la fiebre, también la pueden producir). | |
| Cianosis | Signo tardío en el shock. También puede aparecer secundariamente a una alteración respiratoria. |
Tabla 1. Valoración del TEP
| APARIENCIA | TRABAJO RESPIRATORIO | CIRCULACIÓN CUTÁNEA | ORIENTACIÓN FISIOPATOLÓGICA | ACTUACIÓN PRIORITARIA |
| Anormal | Normal | Normal | Disfunción cerebral primaria/Metabólica | Posición semiincorporada
Monitorización cardiaca / pulsioximetría Glucemia capilar O2 al 100% Acceso venoso y extracción de analítica Tóxicos en orina |
| Normal | Anormal | Normal | Dificultad respiratoria | Posición semiincorporada
Pulsioximetría. O2 suplementario si SatO2 |
| Anormal | Anormal | Normal | Fallo respiratorio | Apertura de vía aérea. O2 al 100%
Posición semiincorporada Ventilación con bolsa y mascarilla (VBM) Acceso venoso Toma de constantes (FC, FR, TA, Tª) Glucemia capilar SSF 10-20 cc/kg Valorar necesidad de intubación |
| Normal | Normal | Anormal | Shock compensado | O2 al 100%
Posición semiincorporada Monitorización y pulsioxímetro Toma de constantes (FC, FR, TA, Tª) Acceso venoso SSF 10-20 cc/kg |
| Anormal | Normal | Anormal | Shock descompensado | O2 al 100%
Posición semiincorporada Monitorización cardiaca. Toma de constantes (FC, FR, TA, Tª, SatO2) Glucemia capilar Acceso venoso (2 vías) SSF 10-20 cc/kg Valorar necesidad de intubación |
| Anormal | Anormal | Anormal | Fallo cardiorrespiratorio | Apertura vía aérea /O2 al 100%
VBM Monitorización cardiaca y pulsioximetría (FC, FR, TA, Tª) Iniciar compresiones torácicas si es necesario Acceso venoso (2 vías) Glucemia capilar SSF 10-20 cc/kg. Valorar necesidad de IT |
Tabla 2. Orientación fisiopatológica según los lados afectados del TEP y actuaciones prioritarias en cada estado fisiológico.
EVALUACIÓN PRIMARIA: ABCDE
Tras la valoración del TEP y establecido el diagnóstico fisiopatológico que oriente las prioridades de atención del paciente debemos iniciar las maniobras encaminadas a evitar el empeoramiento de su estado y a la estabilización. La secuencia ABCDE consiste en el reconocimiento de forma secuencial del paciente pediátrico con examen físico, monitorización y toma de constantes si precisa.
La secuencia ABCDE nos dicta el orden de prioridad. De esta forma, no podremos pasar al siguiente paso hasta no actuar para resolver las alteraciones del que nos encontramos evaluando. Esta secuencia se debe repetir, desde el inicio de la misma, a modo de reevaluación cada cierto tiempo o cada vez que haya algún cambio importante en el estado del paciente. En la tabla 3 se muestra la evaluación ABCDE y las medidas a tomar.
La permeabilidad y estabilidad de la vía aérea deben ser las prioridades absolutas en todo paciente, pues su fallo puede suponer una amenaza para la vida de forma muy rápida. Junto a la valoración vía aérea indicaremos la inmovilización cervical en caso de traumatismo.
| ABCDE: EVALUACIÓN | MEDIDAS A TOMAR |
| A Airway (Vía aérea)
Comprobar permeabilidad de la vía aérea.
|
Colocación, maniobra de apertura: frente –mentón/Tracción mandibular (sospecha trauma cervical).
Aspiración de secreciones/cuerpo extraño. Valorar manejo instrumental de la vía aérea. Colocación de collarin cervical si traumatismo. |
| B Breathing (Ventilación)
Elevación tórax, patrón y ruidos respiratorios audibles auscultación de línea axilar media. Monitorización frecuencia respiratoria (FR), saturación y capnografía. Gasometría. |
Oxigenoterapia a alta concentración.
Valorar ventilación asistida (con bolsa y mascarilla(VBM), intubación o mascarilla laríngea) y sonda nasogástrica. Punción torácica si es necesario. |
| C Circulación
Frecuencia cardiaca. Pulsos centrales/periféricos. Temperatura de la piel. Tiempo de relleno capilar. Tensión arterial. Monitorización cardiaca. Glucemia. |
Acceso vascular (2 vías periféricas; valorar intraósea si no es posible).
Líquidos isotónicos (suero fisiológico a 10 cc/kg y repetir si necesario). Drogas vasoactivas, fármacos específicos, hemoderivados. Tratamiento eléctrico: desfibrilación/cardioversión en RCP o situaciones de arritmias con inestabilidad hemodinámica. |
| D Disability (neurológico): 1ª o 2ª a disfunción respiratoria o circulatoria.
Apariencia y nivel de consciencia (AVPU*, Glasgow). Pupilas. valora la respuesta del tronco encefálico (situaciones como intoxicaciones, hipoxia, convulsión o herniación cerebral). Actividad motora: ¿simétrica?, ¿convulsiones?, ¿postura de decorticación o descerebración?, ¿flacidez? Escalas del dolor. |
Considerar manejo instrumental de la vía aérea (respuesta al dolor o ECG<9).
Monitorización cardiorrespiratoria (FC,FR,TA,saturación, temperatura, glucemia). Tratamiento de convulsiones, hipoglucemia, intoxicación,hipertensión intracraneal, antibióticos, necesidad de descompresión neuroquirúrgica o dolor. |
| E Exposición
Desvestir al paciente. Temperatura, piel y signos de traumatismo. |
Evitar hipotermia (O2 caliente y humidificado), sueros templados.
Tratar la hipertermia. Ecografía a pie de cama. |
Tabla3. ABCDE. Evaluación y medidas a tomar.
*AVPU: Valora de forma rápida el nivel de consciencia y la respuesta a estímulos. El paciente puede estar alerta (A), responder a estímulos verbales (V), responder a estímulos dolorosos (P: Pain), o no responder (U: Unresponsive). Valora la actividad cortical.
En la valoración de las constantes físicas, se tendrá en cuenta que su valor normal varía con la edad y que circunstancias como el estrés, el dolor o la fiebre pueden elevar la frecuencia cardiaca y/o respiratoria.
EVALUACIÓN SECUNDARIA
Se realizará una anamnesis y exploración física detalladas, que nos orientará a un diagnóstico inicial.Para la anamnesis puede utilizarse la regla nemotécnica SAMPLE:
S: síntoma guía.
A: alergias.
M: medicación que toma habitualmente o reciententemente.
P: patologías previas, se incluye vacunación.
L: última ingesta sólida o líquida.
E: evento que ha podido conducir a su estado actual).
EVALUACIÓN TERCIARIA
Con el paciente estable, se pueden realizar pruebas complementarias dirigidas a encontrar un diagnóstico etiológico.
REEVALUACIÓN
Se realizará de forma frecuente para valorar su evolución y la respuesta a los tratamientos indicados.
ALGORITMO DE ACTUACIÓN
BIBLIOGRAFÍA
- Dieckmann RA. Pediatric Assessment. En: Fuchs S, Yamamoto L. American Academy of Pediatrics. En: American College of Emergency Physicians. APLS: The Pediatric Emergency Medicine Resource. 5th Ed. Burlington: Jones & Bartlett Learning. 2012. p. 16-32.
- José Luis Fernández Arribas. Protocolos de SEUP. Aproximación y estabilización inicial del niño enfermo o accidentado. Triángulo de evaluación pediátrica. ABCDE.
- Velasco Zuñiga, R. Triángulo de evaluación pediátrica. Pediatr Integral. 2014; 18(5): 320-323.
- Horeczko T, Enriquez B, McGrath NE, Gausche-Hill M, Lewis RJ. The Pediatric Assessment Triangle: accuracy of its aplication by nurses in the triage of children. J Emerg Nurs 2013; 39: 182-9.
- López Macias O. Estabilizacion inicial. Triangulo de evaluación pediátrica (TEP). En: Benito J, Mintegi S. Urgencias Pediátricas. Guía de actuación. 2ª Ed. Madrid: Editorial Panamericana, 2019; p329-335.