Márquez Caballero, José
Cadenas Benítez, Noelia Mª
Núñez Cárdenas, Mª del Mar
DEFINICIÓN
El shock hipovolémico es un síndrome agudo que se caracteriza por una insuficiencia circulatoria generalizada con perfusión tisular insuficiente para satisfacer las demandas de los órganos y tejidos vitales como consecuencia de un volumen circulante inadecuado.
| ETIOLOGÍA | |
| PÉRDIDAS ABSOLUTAS DE VOLUMEN | |
| Pérdida de fluidos y electrolitos | Hemorragia |
| – Pérdidas gastrointestinales: vómitos, diarrea, gastroenteritis aguda (GEA), drenajes
– Pérdidas renales: diuréticos, cetoacidosis diabética (CAD), diabetes insípida, insuficiencia suprarrenal – Pérdidas cutáneas: fiebre, golpe de calor, quemado – Disminución de las entradas: privación de la ingesta |
– Traumatismos: lesión vascular, fractura de pelvis o huesos largos, lesión vísceras macizas, hemorragia intracraneal
– Sangrado digestivo o pulmonar – Sangrado intra o postoperatorio |
| PÉRDIDAS RELATIVAS DE VOLUMEN (TERCER ESPACIO) | |
| Redistribución de fluidos: sepsis, pancreatitis, quemado | |
| CLÍNICA. SIGNOS Y SÍNTOMAS DEL SHOCK | |
| COMUNES a otros tipos de shock | DEPENDIENTES DEL SHOCK HIPOVOLEMICO |
| Taquicardia | Producido por pérdida de líquidos o electrolitos:
– Vómitos o diarrea – Fontanela deprimida – Ojos hundidos – Sequedad de mucosas – Pérdida de turgencia cutánea |
| Polipnea | |
| Frialdad cutánea | |
| Piel moteada | Producido por hemorragia:
– Sangrado activo (hemorragia externa). – Palidez (hemorragia interna) |
| Pulsos disminuidos (shock frío) o saltones (shock caliente) | |
| Oliguria | Producido por tercer espacio:
– Ascitis – Edemas |
| Alteración del estado mental (irritabilidad, somnolencia, desconexión) | |
| Hipotensión | |
SIGNOS CLINICOS DE DESHIDRATACION POR PERDIDA DE LIQUIDOS
| HALLAZGOS | Leve o Grado 1 (3-5%) | Moderada o Grado 2 (6-9%) | Grave o Grado 3 (>10%) |
| Pérdida de peso | Lactantes <5% (50mL/kg)
Niños <3% (30 mL/kg) |
Lactantes 5-10%
(50-100mL/kg) Niños: 3-7% (30-70mL/kg) |
Lactantes >10 % (100mL/kg)
Niños >7% (>70 mL/kg) |
| Pulso y FC | Fuerte
FC normal |
Taquicardia leve | Débil o ausente
Taquicardia intensa |
| Relleno capilar | <2seg | Retardado (3-5 seg) | Muy retardado (> 5 seg) |
| TA | Normal | Normal o baja | Hipotensión |
| Shock | Nunca | Nunca | Frecuente |
| Respiración | Normal | Profunda con o sin aumento de la FR | Profunda
Taquipnea / disminuida / ausente |
| Mucosa oral | Pastosa o ligeramente seca | Seca | Muy seca |
| Fontanela anterior | Normal | Deprimida | Marcadamente deprimida |
| Ojos | Normales con lágrima | Hundidos
Poca lágrima |
Marcadamente hundidos
No lágrima |
| Turgencia cutánea | Normal (ausencia de pliegue cutáneo) | Reducida (signo del pliegue cutáneo, moderado) | Signo del pliegue muy marcado |
| Piel | Normal | Fría y seca | Fría, seca, abigarrada, acrocianosis |
| Diuresis | Normal o levemente disminuida (1-2 ml/kg/h) | Marcadamente reducida (<1 ml/kg/h) | Anuria (<< 1 ml/kg/h) |
| Afectación neurológica | Aumento de la sed | Inquietud, irritabilidad | Irritabilidad, letargia, coma |
Hidalgo Montes I et al. Deshidratación: rehidratación oral, rehidratración intravenosa rápida y rehidratación clásica. En: Guerrero-Fernández J, et al. 177-188.
Escala ATLS (Advanced Trauma Life Support) para valoración de la extensión y gravedad de la hemorragia en relación con el volumen de pérdida de sangre (adaptación al niño)
| GRADO 1 | GRADO 2 | GRADO 3 | GRADO 4 | |
| Pérdida de sangre
(% de volumen plasmático)* |
<15% | 15-30% | 30-40% | >40% |
| Frecuencia cardiaca (lpm) | ||||
| Lactante | <140 | 140-160 | 160-180 | >180 |
| Niño | <120 | 120-140 | 140-160 | >160 |
| Adulto | <100 | >100 | >120 | >140 |
| Presión arterial sistólica | Normal | Normal | Disminuida | Muy disminuida |
| Débito urinario (ml/h) | >2 ml/kg/h | >1 ml/kg/h | <1 ml/kg/h | Anuria |
| Estado mental | Ligeramente ansioso/llanto | Medianamente ansioso | Ansioso, confuso | Confuso, letargico |
| Necesidades de líquidos (ml/kg) | <30 | 30-60 | 60-90 | >90 |
*volumen total de sangre supone 8-9% de peso corporal total (80-90 ml/kg)
Calvo Monge C. Resucitación hemostática. Rev Esp Pediatr. 2016;72 (supl):41-5.
DIAGNÓSTICO
Es fundamentalmente clínico, siendo el diagnóstico precoz es esencial para mejorar el pronóstico.
| DIAGNÓSTICO | |
| 1º Historia clínica | |
| Suele sugerir origen de la pérdida de volumen (GEA, CAD, traumatismo, quemados…) | |
| 2º Exploración física | |
| Hallazgos clínicos similares al shock por otras causas. Evaluación rápida inicial, determinación de constantes y evaluación completa por aparatos y sistemas.
– Hipoperfusión cerebral (hipotonía, apatía o disminución de la capacidad de respuesta) – Mala perfusión periférica (pulsos distales disminuidos, extremidades frías, llenado capilar prolongado > 2 segundos) – Deshidratación hipertónica (GEA por rotavirus o diabetes insípida) à signos de pérdida de volumen menos evidentes – Distensión/dolor abdominal à traumatismo abdominal, obstrucción intestinal, perforación o peritonitis – Identificar pérdidas continuas (vómitos, diarrea, sangrado activo) |
|
| 3º Pruebas complementarias | |
| Hemograma | – Shock hemorrágico: hemoglobina/hematocrito descienden en controles seriados. Plaquetopenia por consumo.
– Shock hipovolémico: hemoglobina/hematocrito pueden estar aumentados por hemoconcentración. |
| Gasometría | Acidosis metabólica, elevación de lactacto (indicador de morbimortalidad) |
| Glucemia | Baja en GEA, elevada en traumatismos/quemados |
| Iones | Frecuentes alteraciones de sodio y potasio, hipocalcemia e hipomagnasemia en shock hemorrágico |
| Creatinina / Ritmo de diuresis | Identificar lesión renal aguda |
| Tira de orina | Cetonuria/glucosuria (CAD) |
| Enzimas hepáticas, proteínas | Según sospecha |
| Coagulación | – Plaquetas, TP, TTPa, INR, Fibrinógeno
– Es posible que la hemorragia no se detenga hasta que se corrijan los parámetros de coagulación |
| Pruebas cruzadas si sospecha de shock hemorrágico | |
| Rx de tórax | Evaluar tamaño del corazón en niños con aparente shock hipovolémico que no mejoran después de la administración de líquidos:
– Tamaño pequeño: continuar administración de líquidos – Tamaño grande: moderar fluidoterapia y considerar otro tipo de shock Si traumatismo: valorar posible neumotórax/hemorragia pulmonar/derrame pericárdico |
| Pruebas de imagen según sospecha clínica (ECO-FAST) | |
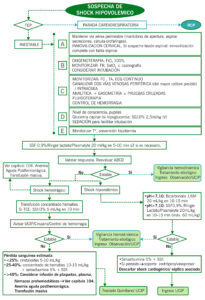
ALGORITMO TERAPÉUTICO
BIBLIOGRAFÍA
- Benito Fernández J, Mintegi Raso S. Urgencias pediátricas. 2ª ed. Madrid: Editorial Panamericana; 2019.
- Flores J, Estelella A,López-Herce J. Shock. En: Manual de Cuidados intensivos Pediátricos. 5ªed .Madrid: Publimed. 2019. 175-183.
- García Nardiz C, Álvarez Rojas E, Méndez Suso JJ. Shock. En: Guerrero-Fernández J, Cartón AJ, Barreda AC, et al, editores. Manual de Diagnóstico y Terapéutica en Pediatría. 6ª ed. Madrid: Panamericana; 2019. 21-31.
- Martínez-Antón A, et al. Protocolo de actuación en hemorragia masiva en pediatría. SECIP; 2020.
- Pomerantz WJ et al. Hypovolemic shock in children: Initial evaluation and management. En: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (última actualización el 28 de febrero de 2020)
- Velasco Zúñiga, R. Shock. En: Protocolos diagnósticos y terapéuticos en urgencias de pediatría. 3ª ed, SEUP; 2019.