García Jesús, María José
Núñez Cárdenas, Mª del Mar
Martínez Carapeto, Isabel
Las intoxicaciones suponen una situación que puede comprometer la vida del paciente de manera potencial, aunque en la mayoría de los casos la exposición tiene efectos tóxicos leves. Los fármacos más frecuentemente implicados son benzodiacepinas y paracetamol y en las causas no farmacológicas destacan los productos del hogar. En caso de ingesta voluntaria en adolescentes tras descartar riesgo orgánico y si el paciente se encuentra consciente, se requiere una valoración por psiquiatría para valorar el riesgo autolesivo.
| ANAMNESIS Y EXPLORACIÓN | |
| Antecedentes personales (edad y peso) | Enfermedades de base, alergias, episodios previos similares (maltrato/negligencia) |
| Sustancia implicada y tiempo desde el contacto | Presentación, dosis (la máxima estimada), vía de exposición, medicamentos y tóxicos al alcance
1 sorbo: niño pequeño 5ml; 10 años 10 ml; adolescentes 15 ml. |
| Medidas realizadas previamente | Inducción vómito, administración de líquidos, etc. |
| Sintomatología presentada y constantes vitales | Tª, FC, FR y TA, glucemia, SatHb;
Si alteración nivel de conciencia o alteración respiratoria etCO2 |
| Examen físico completo. | Especial interés en la valoración neurológica y detección de signos guía |
CLÍNICA Y DIAGNÓSTICO
| MEDICAMENTOS | |||
| FÁRMACO | Dosis tóxica | Clínica | Pruebas complementarias |
| Paracetamol (acetaminofén) | Dosis única:
– <2 meses: ≥75 mg/kg – 2-6 meses: >150 mg/kg – >6 meses: >200 mg/kg – Adolescentes/adultos: > 8 g (masiva >40g) – Factores de riesgo de hepatotoxicidad*: ≥75 mg/kg Ingestas repetidas a dosis supraterapéuticas: – ≥ 200 mg/kg o > 8 g en 24 h – ≥ 150 mg/kg/día o ≥ 6 g/día en 48 h – Menores de 6 años: ≥100 mg/kg/día en ≥ 72 h – Si FR >100 mg/Kg/d o >4 g/d – Factores de riesgo de hepatotoxicidad*: ≥100 mg/kg/día o ≥ 4g/día |
Primeras 24 h: asintomáticos. Anorexia, vómitos, palidez, diaforesis.
24-48 h: dolor en hipocondrio derecho, oliguria. Perfil hepático y renal alterados. 48-96 h: Insuficiencia renal y hepática. Encefalopatía hepática: ↑TP mejor indicador. 4 días- 2 semanas: coma renal/ hepático. Muerte o resolución. |
Analítica: Bioquímica (Bq) con perfil renal y hepático, hemograma (Hg), Coagulación (TP).
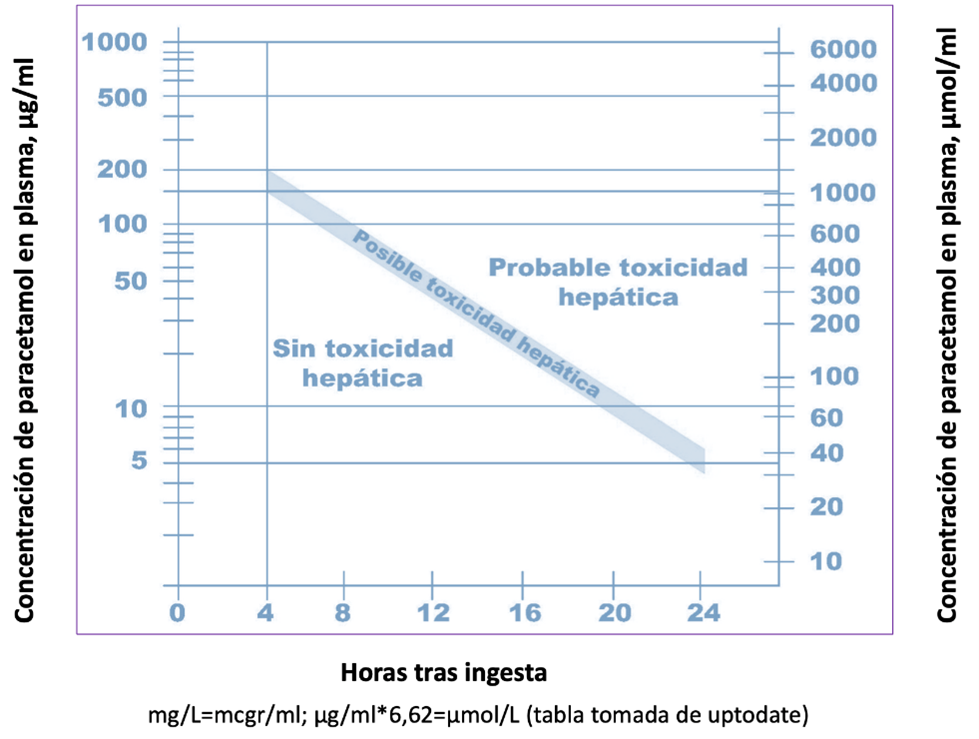
EAB (acidosis láctica en caso de fracaso hepático**) Niveles plasmáticos de paracetamol a las 4 h (NNPP): > 150mcg/ml = toxicidad. Analítica a las 4h (entre 4-8h) h postingesta y 2 h antes de fin NAC Si daño hepático (ALT↑) cada 12 h ALT e INR Nomograma de Rumack-Matthew: Correlaciona nivel de paracetamol con toxicidad (sólo si dosis única y <24 h)
* Ver gráfica “Intoxicación por paracetamol” |
| Ibuprofeno | Dosis tóxica: > 100 mg/kg
Riesgo vital: > 400 mg/kg |
Gastrointestinal: náuseas, vómitos, dolor abdominal, hemorragia gastrointestinal
Neurológica: cefalea, somnolencia, ataxia, mioclonías, convulsiones Renal: fallo renal, alteraciones electrolíticas CV: hipotensión, bradicardia Intoxicación masiva (>400 mg/kg): coma, convulsiones, acidosis metabólica, aumento QT, hipotermia, fallo CR, fallo hepático |
Realizar si > 400 mg/kg o síntomas:
Analítica: Bq (función renal y hepática), Hg, Coagulación (↑TP). EAB (acidosis metabólica con ↑ anión GAP, ↓Ca y Mg). EKG (si hiperK o alt. electrolitos) NNPP no se correlacionan con toxicidad |
| Salicilatos | Intoxicación >150 mg/kg
Intoxicación moderada: 200-300 mg/kg Intoxicación grave: 300-500 mg/kg Letal: > 500 mg/kg |
Síntomas precoces: náuseas, vómitos, diaforesis, acúfenos
Toxicidad moderada: taquipnea, taquicardia, alteración estado mental. Toxicidad grave: hipertermia, coma, convulsión, edema agudo de pulmón … |
Analítica: Hg, Bq (electrolitos: calcemia, fosfatemia, magnesemia), EAB. Si intox. grave: función hepática y coagulación.
NNPP > 30 mg/dl: TRATAMIENTO. Realizar cada 2 h hasta niveles bajos con pH sanguíneo 7,45-7,55. Orina cada 1-2 h: objetivo pH urinario entre 7,5 y 8,5 EKG Rx de tórax si intoxicación grave |
| Benzodiacepinas | >5 veces la dosis terapéutica | Según dosis: + frec. Ataxia, depresión respiratoria, bradicardia, hipotensión | BDZ en orina: indica ingesta, no intoxicación.
+ a las 3 h aprox. Clonazepam y lorazepam: falsos negativos. |
| Antidepresivos tricíclicos | Toxicidad grave: > 10-20 mg/kg (amitriptilina > 5 mg/kg)
Potencialmente letal: > 30 mg/kg (amitriptilina > 25 mg/kg) |
Toxicidad primeras 6 h: Síntomas anticolinérgicos (midriasis, hipertermia, sequedad mucosas…), neurológicos (convulsiones, ↓nivel consciencia) y cardiovasculares (hipotensión y arritmias)
Pueden prolongarse más de 24 horas |
Analítica: Hg, Bq y EAB
EKG horario primeras 6 h: ¡ojo QRS > 0.1 seg /onda R en aVR> 3mm! àRiesgo toxicidad grave (arritmias y convulsiones) Antidepresivos en orina: indica ingesta, no toxicidad |
| ISRS | No definida, margen amplio | Mayoría asintomáticos.
Sobredosis importantes: Alt. conducción cardiaca, Sd. serotoninérgico Afectación consciencia, hipertermia, temblor, rigidez, clonus… |
Analítica: Hg Bq, enz. musculares y hepáticas si
S. Serotoninérgico. NNPP no correlación con gravedad EKG (aumento QRS y QT) |
| Antihistamínicos | Dosis terapéutica x 4
Difenhidramina > 7,5 mg/kg |
Dosis baja: sedación y letargia
Dosis alta: S.anticolinérgico |
Analítica: Hg, Bq, EAB
EKG |
| Antitusígenos | Con actividad opioide:
Dosis tóxica: 1mg/kg Riesgo de parada: 5 mg/kg Sin actividad opioide: 10 veces DT |
Actividad opioide: ↓consciencia + depr.resp + miosis
No opiode: Sd. serotoninérgico |
Analítica: Hg, Bq con enz. musculares y hepáticas si S. Serotoninérgico
EKG |
* Gráfica “Intoxicación por paracetamol”
*Factores de riesgo de toxicidad hepática: <2 meses, malnutrición, inductores CYP450 (Isoniacida, rifampicina, fenobarbital, fenitoina), fibrosis quística, hepatopatía. **Fallo hepático: Coagulopatía (INR 1.5-1.9) + Encefalopatía hepática o INR ≥ 2 sin encefalopatía. DT: Dosis terapéutica
| SUSTANCIAS NO MEDICAMENTOSAS | ||
| SUSTANCIA | CLÍNICA | PRUEBAS COMPLEMENTARIAS |
| CAUSTICOS: ph < 3 ó > 12
Álcalis /Ácidos |
Clínica variable: predominan síntomas digestivos (dolor, disfagia, sialorrea…)
Si dificultad respiratoria o hematemesis sospechar perforación |
Rx de tórax y abdomen
Endoscopia digestiva primeras 24 horas |
| HIDROCARBUROS | Toxicidad local: neumonitis por aspiración
Sistémica: depresión SNC, Cardiaca, respiratoria |
Rx torax: inmediata si síntomas, 4-6 h si asintomático
Si anilina: nivel metahemoglobina |
| DETERGENTES | Más peligrosos tensioactivos catiónicos >5-10% = ingesta caústico | |
| PLAGUICIDAS Y PESTICIDAS
Organofosforados muy tóxicos (DT: 0,1 a 5 g) |
S. colinérgico: miosis, visión borrosa, ↑secreciones, broncoespasmo, BAV, debilidad muscular,…
En niños: convulsiones, coma e hipotonía |
Analítica: Hg, Bq con fx renal y hepática, CPK, EAB
EKG NNPP acetilcolinesterasa: ↓ confirma el diagnóstico |
| METAHEMOGLOBINEMIA:
Verduras con nitratos (coliflor, espinacas, acelgas..), anilina, benzocaína, EMLA… |
Cianosis con saturación normal
<30%: buen estado general >30%: cefalea, disnea >50%: alteración nivel conciencia |
EAB con metahemoglobina |
| COSMÉTICOS Y PRODUCTOS DE HIGIENE | Normalmente asintomáticos | No suelen precisar |
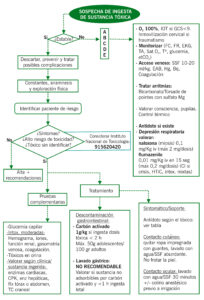
ALGORITMO DE MANEJO
| Sospecha opioides
(depresión resp/SNC y miosis) |
Naloxona 0,1 mg/kg (máx. 2 mg/dosis) iv (de elección)/im/it. Puede repetirse cada 2-5 min hasta conseguir efecto o dosis máx 8-10 mg. Vida media 75 min. | ||||
| Descontaminación gastrointestinal
|
Carbón activado 1g/kg VO si ingesta de dosis tóxica hace menos de 2 horas (Si BDZ, AC, ISRS, paracetamol, salicilatos hasta 4-6 h después)
Sustancias no adsorbibles por carbón activado: pesticidas, hidrocarburos, ácidos, álcalis, alcohol, hierro, litio, disolventes Contraindicado si bajo nivel de conciencia/ obstrucción intestinal/ ingesta cáusticos o hidrocarburos Lavado gástrico: NO RECOMENDABLE: considerar si sustancia no adsorbible e ingesta hace< 1 hora. |
||||
| Específico según tóxico/fármaco: | Paracetamol:
N-acetilcisteina (NAC): máxima eficacia primeras 8 h. Vía IV de elección. Hiperosmolar precisa dilución en SG 5%, SSF 0,9% o SGF 0,9/5%. Efectos secundarios: aumenta INR <1,5 transitorio/ Anafilaxia (+ en asmáticos) Indicación: – Ingesta masiva > 30 g hasta nomograma – Dosis tóxica <8 h y NNPP tóxico en nomograma (>150 mcg/ml) – Dosis tóxica >8 h según nomograma – Dosis única >7,5 g independientemente del peso sino disponemos de nomograma. – Múltiples dosis: si síntomas, alteración función hepática o NNPP detectables *PAUTA SNAP: Infusión 12 horas: |
||||
| Dosis | Tiempo administración | Dilución a preparar | |||
| <40 kg | ³40 kg | ||||
| 1ª INFUSIÓN | 100 mg/kg
Máx.11 g |
2 h | 5 g de NAC hasta 100 ml de SG5% o SSF
(Concentración 50 mg/ml) |
Añadir a los mg del vial de NAC correspondientes por peso hasta 200 ml de SG5% o SSF | |
| 2ª INFUSIÓN | 200 mg/kg
Máx. 22 g |
10 h | 5 g de NAC hasta 500 ml de SG5% o SSF
(Concentración 10 mg/ml) |
Añadir a los mg del vial de NAC correspondientes por peso hasta 1000 ml de SG5% o SSF | |
| Suspender si: asintomático, NNPP indetectables (10mcg/ml), INR<1,3, ALT y AST normales. Si alguno no se cumple repetir la segunda infusión (200 mg/Kg en 10 horas) y analítica posteriormente. Se puede volver a repetir la dosis si no se cumplen criterios en el siguiente control y valoración hepatológica.
Ibuprofeno: Valorar IBP, al menos 6 h de observación (vida media) Salicitatos: <150 mg/kg y asintomático observación 6 horas Corrección electrolitos y aporte de glucosa iv (aunque alt. estado mental con glucemia normal por hipoglucorraquia) Si acidosis metabólica: Alcalinizar orina SG 5% con 50-100 mEq/l de bicarbonato. Si no se resuelve considerar hipocaliemia. Hemodiálisis si acidosis refractaria o NNPP >100mg/dl. Benzodiacepinas: si depresión respiratoria flumacenilo 0,01mg/kg iv en 15 seg (máx. 0,2mg). Se puede repetir cada minuto, dosis máx total 1mg o 0,5mg/kg. Su efecto dura 20-40 min.CI si crisis convulsivas, hipertensión intracraneal o intoxicaciones mixtas (ADT). Observación 6 h postadministración. ADT: observación 6 h con ECG seriados en asintomáticos. QRS> 0,1 seg o arritmias ventriculares: Bicarbonato 1meq/Kg bolo; perfusión para pH 7,45-7,55 (↓fracción libre de fármaco). Depresión cardíaca: bicarbonato, adrenalina Antihistamínico + sd. anticolinérgico: Fisostigmina 0.02-0.03 mg/kg/dosis IV (máx. 0,5 mg/dosis) en 10 ml SSF a pasar en 10 min. Ácidos/álcalis: dieta absoluta, sueroterapia a NNBB iv, omeprazol (1-2 mg/Kg/d), ondansetrón (0,15 mg/Kg/8 h, máx 8 mg/dosis). Organofosforados: atropina 0,05 mg/kg (mín 0,1 mg- máx 0,5 mg dosis). Repetir hasta desaparición de estertores. Metahemoglobinemia: O2 al 100%. Nivel 10-20%: observación, repetir c 4 h / > 20%+síntomas: azul de metileno 1-2mg/kg iv /> 30%: azul de metileno. Repetir si cianosis grave. Máx: 7mg/kg/dosis acumulada. |
|||||
| Sintomático | Hipoglucemia: S.glucosado 10%: 2,5ml/kg iv en bolo (máx 180 ml/h) y después perfusión suero glucosado para mantener glucemia >60mg/dl | ||||
| Hiponatremia: restricción hídrica/ Na< 120-125 meq/l+ síntomas: SSH3%: 2ml/kg en 15 min (máx 100 ml) | |||||
| Hipotermia: calentamiento externo | |||||
| Hipertermia: medidas físicas; si no respuesta, BDZ. Si Tª> 41,1: Sedación e intubación. | |||||
| Hipertensión arterial:
Leve: BZD : diazepam iv 0,2 mg/kg, midazolam iv 0,15 mg/kg dosis (máx 10 mg) Moderada: clonidina 0,05-0,1 mg/dosis oral (máx. 0,8 mg), minoxidil 0,1-0,2 mg/dosis o nifedipino 0,25-05 mg/kg dosis oral (máx. 10 mg) que se asocia más a hipotensión brusca Grave: ingreso en UCIP y perfusión labetalol o nicardipino |
|||||
| HipoTA: 20 cc/Kg en bolo rápido (máx. 500 ml/dosis), valorar repetir. Si no responde: Noradrenalina/adrenalina 0,1-1 mcg/Kg/min (diluida si vía periférica) | |||||
| Arritmia: tratamiento específico + ingreso en UCIP | |||||
| Ramdomiolisis:
Hiperhidratación+ alcalinización urinaria con bicarbonato sódico 1-2 mEq/kg iv (ph orina 7,5-8)+Furosemida (1 mg/kg/dosis iv cada 6h, máx 160 mg/dosis) o manitol (0,5-1 g/kg iv) |
|||||
| Convulsiones: BZD (diazepam iv 0,2 mg/kg, midazolam iv 0,1 mg/kg dosis, máx 10 mg en ambos). No respuesta: barbitúricos, propofol | |||||
| Edema agudo de pulmón: soporte respiratorio | |||||
| CRITERIOS DE DERIVACIÓN A CONSULTAS | CRITERIOS INGRESO UCIP |
| – Interconsulta a Trabajo Social
– Si intención autolítica: Interconsulta a psiquiatría – Parte de lesiones si sospecha de maltrato o negligencia |
– Edema agudo de pulmón
– Arritmias graves – HTA severa – No mejoría tras estabilización – Síndrome serotoninérgico, síndrome colinérgico |
BIBLIOGRAFÍA
- Clerigué Arrieta N, Palacios López M. Manejo general. En: Mintegi S. Manual de intoxicaciones en pediatría. 3ª ed. Madrid: Ergon, 2012; p3-27.
- Triviño Rodríguez M, L. Martínez Sánchez. Intoxicación por paracetamol I. En: Mintegi S. Manueal de intoxicaciones en pediatría. 3ª ed. Madrid: Ergon, 2012; p119-32
- Gonzalez Urdiales P, Azkunaga Santibañez B. Intoxicaciones medicamentosas: En Benito J, Mintegi S. Urgencias Pediátricas, Guía de actuación. 2ª ed. Madrid: Panamericana 2019; p728-36.
- Bilbao Salcines N, Mintegui Raso S. Intoxicaciones por sustancias no medicamentosas: En Benito J, Mintegi S. Urgencias Pediátricas, Guía de actuación. 2ª ed. Madrid: Panamericana 2019; p737-45.
- Bote Gascón P, Campillo i López, F. Bueno Barriocanal M, García García S. Intoxicaciones. Exposiciones ambientales de riesgo. En: Guerro-Fernández J. Manual de Diagnóstico y Terapéutica en Pediatría. 6ª ed. Madrid: Editorial Médica Panamericana, 2018; p290-92.
- Martinez Sánchez L, Mintegui S. Intoxicaciones. En: Protocolos diagnósticos y terapéuticos SEUP. 3ª ed. Madrid. 2019
- Uptodate
- Janice M. Pettie, Thomas M. Caparrotta, Robert W. Hunter, Emma E. Morrisonb et al. Safety and Efficacy of the SNAP 12-hour Acetylcysteine Regimen for the Treatment of Paracetamol Overdose. EClinicalMedicine 11 (2019) 11–17