Cabezas Berdión, Cristina
Cardoso Cabello, David
Cadenas Benítez, Noelia María
DEFINICIÓN
El shock se define como un síndrome agudo, dinámico e inestable, caracterizado por insuficiencia circulatoria generalizada, existiendo una descompensación entre el suministro de oxígeno y nutrientes a los órganos y tejidos vitales, y las necesidades para una adecuada perfusión tisular.
CLÍNICA Y DIAGNÓSTICO
| CLÍNICA | DIAGNÓSTICO | |
| Secundaria a mecanismos compensadores:
– Taquicardia – Polipnea (por acidosis metabólica) – Frialdad cutánea, piel moteada – Palidez cutánea, relleno capilar enlentecido, pulsos débiles (shock frío) – Vasodilatación cutánea, relleno capilar acelerado, pulsos saltones (shock caliente) – Oliguria Tras fallo de mecanismos compensadores: – Alteración del estado mental (irritabilidad, inquietud psicomotora, somnolencia, desconexión) – Hipotensión (signo tardío) Según etiología de shock (ver capítulos correspondientes) |
El diagnóstico es clínico. Las PPCC deben ir encaminadas a evaluar gravedad del shock, el grado de disfunción orgánica y a identificar etiología. | |
| Hemograma | Hb y Hto bajo en shock hemorrágico
Leucocitosis o leucopenia en shock séptico Plaquetopenia por consumo en shock hemorrágico o por CID en shock séptico |
|
| Bioquímica | Alteraciones iónicas, elevación de creatinina y urea en fallo renal
Hipoglucemia, elevación de transaminasas en fallo hepático Elevación de proteína C reactiva y procalcitonina en shock séptico |
|
| Coagulación | Tiempos alargados y elevación de DD en CID | |
| Gasometría | Acidosis metabólica con aumento de láctico | |
| Hemocultivo | Aislamiento de bacterias en shock séptico | |
| Urocultivo | Aislamiento de bacterias en shock séptico de foco urinario (frecuente en lactantes) | |
| PCR para bacterias | Positivo para bacterias en shock séptico | |
| ECG | Alteraciones en ritmo en shock cardiogénico | |
PPCC: pruebas complementarias. Hb: hemoglobina. Hto: hematocrito. DD: dímeros D. CID: coagulación intravascular diseminada. PCR: reacción en cadena de la polimerasa.
| Tabla 1. DIAGNÓSTICO SINDRÓMICO Y ETIOLÓGICO DEL SHOCK | |
| Diagnóstico sindrómico (estimación gravedad) | |
| Shock compensado | Alteración de la circulación en el TEP |
| Shock descompensado | Alteración de circulación y apariencia en el TEP |
| Shock irreversible | Déficit tisular de oxígeno severo a pesar de aportes aumentados, con un pronóstico infausto y altas probabilidades de fallo multiorgánico irreversible. |
| Diagnóstico etiológico | |
| Shock hipovolémico | El más frecuente en pediatría. Disminución de volumen intravascular o extravascular.
Causas: pérdidas digestivas, aporte insuficiente, hemorragias (externa/interna), quemaduras, diuresis osmótica (CAD) |
| Shock distributivo | El 2º en frecuencia. Volemia adecuada con inadecuada distribución, acompañada o no de disminución de resistencias vasculares periféricas (hipovolemia relativa)
Causas: shock séptico, anafilaxia, lesión medular, intoxicaciones |
| Shock cardiogénico | Fallo de función cardíaca. Se acompaña de signos de ICC (crepitantes, hepatomegalia, ingurgitación yugular).
Causas: cardiopatías congénitas, miocarditis, arritmias, postoperados cardíacos o traumatismo cardíaco |
| Shock obstructivo | Bajo gasto cardíaco por obstrucción al flujo sanguíneo
Causas: taponamiento cardíaco, neumotórax a tensión, tromboembolismo masivo, broncoespasmo severo, crisis de hipertensión pulmonar o hipoxémicas (Tetralogía Fallot). Neonatos: cierre de ductus en cardiopatías congénicas ductus-dependientes. |
TEP: Triángulo Evaluación Pediátrica. CAD: cetoacidosis diabética ICC: insuficiencia cardíaca congestiva
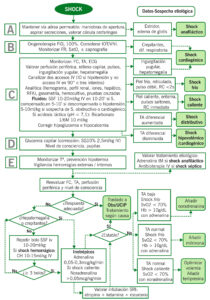
ALGORITMO DE MANEJO
| Tabla 2. TERAPIA GUIADA POR OBJETIVOS | |
| Tensión arterial adecuada:
TAS > p5 por edad |
Neonatos: 60 mmHg
1 mes – 10 años: 70 + (edad x 2) mmHg ≥ 10 años: 90 mmHg |
| Mejoría de perfusión periférica | Relleno capilar menor 2 segundos
Pulsos centrales y periféricos fuertes |
| Mejoría perfusión tisular (gasometría) | SvO2 > 70%
Láctico < 4mmol/L |
| Normalización de frecuencia cardíaca | |
| Diuresis > 1 ml/kg/hora | |
| Nivel de consciencia normal | |
BIBLIOGRAFÍA
- Gómez Cortés B. Shock. In: Benito J, Mintegi S, Ares M, Azkunaga B, Fernandez A, Garcia S et al., ed. by. Urgencias Pediátricas Guía de actuación. 2ºEd. Madrid: Editorial Panamericana; 2019.
- Recognition of shock. In: Pediatric Advanced Life Support Provider Manual, Chameides L, Samson RA, Schexnayder SM, Hazinski MF (Eds), American Heart Association, 2011. p.69.
- Velasco Zúñiga R. Shock. Sociedad Española de Urgencias Pediátricas (SEUP) 3ª Ed. 2019. Algoritmo: Shock [Internet]. SEUP. 2021. Available from: https://seup.org/pdf_public/pub/protocolos/13_Shock.pdf
- Waltzman, M. Initial evaluation of shock in children. In: UpToDate, Torrey, SB (Ed), UpToDate, Waltham, MA, 2020. Avalaible from: https://www.uptodate.com/contents/initial-evaluation-of-shock-in-children
- Waltzman, M. Initial management of shock in children. In: UpToDate, Torrey, SB (Ed), UpToDate, Waltham, MA, 2020. Avalaible from: https://www.uptodate.com/contents/initial-management-of-shock-in-children