Jiménez Cabeza, Silvia
Jiménez Martín, Idoia
García García, Emilio
DEFINICIÓN
La crisis tirotóxica o tormenta tiroidea es una exacerbación de la sintomatología hipertiroidea que conlleva un riesgo vital.
Se define cuando a los síntomas habituales de hipertiroidismo se añade hipertermia, disfunción cardiovascular, hepática o neurológica. No hay un diagnóstico analítico de este cuadro, es exclusivamente clínico.
Su presentación es excepcional en la infancia. Con mucha más frecuencia llegarán a urgencias niños y adolescentes con hipertiroidismo descompensado o sintomático sin cumplir criterios de crisis tirotóxica.
Puede precipitarse por factores intercurrentes, tales como infecciones, traumatismos o cirugía, interrupción brusca del tratamiento antitiroideo o sobrecarga de yodo (uso de contrastes iodados, tratamiento con radioyodo, etc).
CLÍNICA Y DIAGNÓSTICO
| CLÍNICA | PRUEBAS COMPLEMENTARIAS |
| De hipertiroidismo:
– Temblor, inquietud, hiperactividad, nerviosismo – Taquicardia, hipertensión, sudoración – Bocio, mirada fija, exoftalmos – Pérdida de peso, hiperfagia, diarrea – Neonato: fontanela estrecha, microcefalia De crisis tirotóxica: – Fiebre muy alta, mayor taquicardia, arritmias – Insuficiencia cardiaca, hidrops neonatal – Náuseas, vómitos, dolor abdominal – Hepato/esplenomegalia, ictericia / colestasis hasta fallo hepático – Agitación, psicosis, delirio, convulsiones, disminución de consciencia hasta coma |
El diagnóstico de una crisis tirotóxica es clínico.
Pruebas complementarias (si disponibles, nunca demorar el inicio del tratamiento): – TSH (tirotropina), T4 libre, T3 libre, anticuerpos anti receptor de la TSH y antiperoxidasa (con hoja de consulta a Bioquímica cursar la muestra vía urgente). – hemograma, bioquímica con iones, perfil renal, hepático, gasometría, reactantes. – valoración cardiológica – cultivos, si sospecha de infección, previos a antibioterapia. |
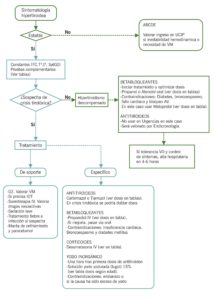
ALGORITMO
TRATAMIENTO DE LA CRISIS TIROTÓXICA O TORMENTA TIROIDEA
| TRATAMIENTO DE LA CRISIS TIROTÓXICA O TORMENTA TIROIDEA |
| 1. Tratamiento específico |
| BETABLOQUEANTE IV
Propranolol 0,01-0.10mg/kg/dosis IV en 10 minutos, cada 4 horas. Las primeras dosis no deben pasar de un máximo de 1 mg, después se puede ir aumentando dosis hasta 10 mg/ 4 h vigilando tensión arterial (TA), hasta conseguir que se normalice la frecuencia cardiaca (FC). Esmolol, betabloqueante de acción corta, bolo IV 250-500 µg/kg seguido de una perfusión de 50 µg/kg/min. Primera elección en insuficiencia cardiaca, permite ir subiendo la perfusión según FC y TA y llegar hasta 300 µg/kg/min. CORTICOIDES Dexametasona 0,15 mg/kg/dosis, máx 2 mg, cada 4-6 horas IV. Inhibe la liberación de hormonas tiroideas y la conversión de T4 en T3. ANTITIROIDEOS Tiamazol (de elección) o carbimazol: dosis habitual 0,5 mg/kg/d/ 8 h (compr de 5 mg). Adultos hasta 45 mg/día/8h. En crisis tirotóxica se pueden dar dosis dobles de las habituales. No hay preparados parenterales. Vía oral, enteral o enema rectal. YODO INORGÁNICO 1 hora después de la primera dosis de antitiroideo, no antes. Efecto en 12-24 h bloqueando la liberación de hormonas tiroideas y la conversión de T4 a T3. Disponemos solo de la solución yodo yodurada (lugol) 15% a estas dosis durante 5 ó 10 días: neonatos: 1 gota /6-8 h, niños <3 años: 2-3 gotas/6-8 h, > 3 años: 4-6 gotas /6-8 h, púberes: 7-10 gotas /6-8 h, adultos: 10 gotas / 6-8 h. 1 gota (0,05 ml) supone aproximadamente 6,25 mg de yodo). Se da diluido en bebida o comida oral o por sonda enteral, o rectal en 250 mL de suero fisiológico, por ser irritante de las mucosas. Contraindicado en el embarazo y si la causa de la crisis fue aporte de yodo. DEPURACIÓN EXTRARRENAL Plasmaféresis, hemoperfusión o hemodiálisis en casos refractarios a otros tratamientos |
| 2. Tratamiento de soporte simultáneo |
| Oxigenoterapia. Valorar ventilación mecánica si bajo nivel de consciencia o afectación hemodinámica. Para la intubación:
– evitar atropina y ketamina, por ser taquicardizantes. – Si se requiere relajación muscular, vecuronio tiene menos efectos vagolíticos. Sueroterapia IV. Valorar drogas vasoactivas. Sedación. Medios físicos de enfriamiento y paracetamol. Tratamiento enérgico de la fiebre e infecciones. |
| 3. Transición una vez conseguida estabilidad clínica |
| Descenso de dosis de betabloqueantes y corticoides y paso a vía oral cuando tolere. |
| TRATAMIENTEN HIPERTIROIDISMO SIN TORMENTA TIROIDEAO ORAL DESDE URGENCIAS PARA EL DOMICILIO |
| Betabloqueantes orales |
| Son el tratamiento de primera elección en urgencias por su rapidez de acción, en pocas horas. Prescribirlos si no los tiene o bien optimizar la dosis si los tenía previamente.
Propranolol 1-2 mg/kg/d/ 8h (máximo 120 mg/día) o atenolol 1-2 mg/kg/d/24 h (máximo 100 mg/24 h) son de elección, ya que bloquean la conversión T4 a T3. Están contraindicados en diabetes (impiden reconocer hipoglucemias), broncospasmo, fallo cardiaco y bloqueo cardiaco. En estos casos: metoprolol 1 – 2 mg/kg/d/12h (adulto 100 mg/12 h), se puede aumentar hasta 6 mg/kg/d /6h. |
| Antitiroideos |
| Fuera de la tormenta tiroidea no se requieren de urgencia, se prescribirán por su médico si procede. |
CRITERIOS DE INGRESO Y ALTA
Ingreso en observación / planta (según duración de la estancia)
- Intolerancia oral para administración parenteral de la medicación y de los fluidos.
Traslado a cuidados intensivos
- Inestabilidad hemodinámica requiriendo drogas vasoactivas
- Disminución del nivel de consciencia requiriendo soporte ventilatorio
- Necesidad de técnicas de depuración extrarrenal
Alta y derivación a su médico
- Total mejoría y estabilidad clínica y analítica, tolerando por vía oral líquidos y medicación.
- Control de la enfermedad desencadenante de la crisis, si la hubo.
BIBLIOGRAFÍA
- Sanz Fernández M, Rodríguez Arnao MD. Hipertiroidismo en infancia y adolescencia. Protoc diagn ter pediatr. 2019;1:157-69.
- Ros Pérez P, Manso Pérez A. Urgencias endocrinológicas en pediatría. Protoc diagn ter pediatr. 2019;1:307-28.
- Kahaly GJ, Bartalena L, Hegedus L, Leenhardt L, Poppe K, Pearce SH. 2008 European Thyroid Association guideline for the management of Graves’ hyperthyroidism. Eur Thyroid J. 2018;7:167-86.
- Lee HS, Hwang JS. Seizure and encephalopathy associated with thyroid storm in children. J Child Neurol. 2011;26:526-8.
- Ladd JM, Sabsabi B, von Oettingen JE. Thyroid Storm in a toddler presenting as a febrile seizure. Pediatrics. 2020;145: e20191920.
- Cao LY, Wei H, Wang ZL. Neonatal thyroid storm accompanied with severe anaemia. J Pediatr Endocrinol Metab. 2015;28:7-8.