Martín Domínguez, Francisco Manuel
Pérez de Soto, Concepción
Pérez Hurtado, Jose María
DEFINICIÓN
La púrpura trombocitopénica inmune (PTI) está considerada como una enfermedad autoinmune donde las plaquetas y los megacariocitos son las dianas de un sistema inmune alterado, ocasionando trombocitopenia y aumentando el riesgo hemorrágico del paciente.
Suele existir antecedentes de infección viral entre 1-3 semanas previas al episodio.
CLÍNICA Y DIAGNÓSTICO
| CLÍNICA | DIAGNÓSTICO |
| Historia clínica:
– Antecedentes familiares. – Antecedentes personales: fármacos, infecciones, autoinmunes, … Clínica: Púrpura cutáneo-mucosa, epistaxis, gingivorragias, menorragias, hemorragia digestiva, hematuria, hemorragia intracraneal. Exploración física: excluir adenopatías, tumoraciones, visceromegalias; signos de diátesis hemorrágica. |
– Hemograma, reticulocitos y frotis SP.
– Estudio de coagulación. – Bioquímica hepática y renal. |
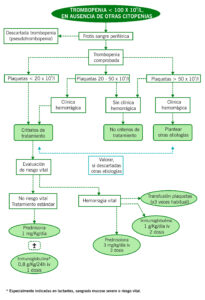
ALGORITMO DE MANEJO
| TRATAMIENTO DOMICILIARIO |
| Si alta con esteroides: Omeprazol 0,7-2 mg/Kg/día.
Si alta con inmunoglobulinas: no precisa tratamiento domiciliario específico. Uso de fármacos antifibrinolíticos, en función del riesgo y localización del sangrado, fundamentalmente cutáneo/mucosos: Ácido tranexámico 10-15 mg/Kg/6-8 horas*. Control del sangrado menstrual, asociando tratamiento hormonal (acetato de medroxiprogresterona), si es preciso. Recomendaciones generales: – Restringir las actividades físicas con elevado riesgo de traumatismo. – Evitar los fármacos con actividad antiagregante plaquetaria (antiagregantes y/o AINEs). – Evitar inyectables intramusculares y punciones vasculares en vasos de difícil compresión. – Contraindicado el empleo de AAS o sus derivados; administrar en caso de ser, estrictamente necesario, otros fármacos que puedan alterar la agregación plaquetaria (antihistamínicos y AINEs). * Contraindicados en presencia de hematuria. |
| CRITERIOS DE DERIVACIÓN A CONSULTAS |
| Trombocitopenia < 100 x 109/l, confirmada con dos analíticas y frotis de SP, siempre que se confirme:
– Ausencia de sangrado activo moderado-severo, en cuyo caso debe derivarse al paciente al Servicio de Urgencias, especialmente si plaquetas < 50 x 109/l. – Ausencia de infección viral por VIH, VHB o VHC. – Ausencia de enfermedades autoinmunes, como LES, AIJ, … – Ausencia de toma de fármacos (trombopenias secundarias): heparina, penicilina, cefalosporinas, sulfamidas. |
| CRITERIOS DE INGRESO |
| Hemorragia activa o gran predisposición para la misma y/o
Recuento plaquetario < 20 x 109/l. Pacientes con PTI conocida 50 – 100 x 109/l, que requieren preparación para intervención quirúrgica de SNC u ocular. |
BIBLIOGRAFÍA
- Despotovic JM, Grimes AB. Pediatric ITP: Is it different from adult ITP? Hematol (United States). 2018;2018(1):405–11.
- Sanz-Alonso M.A VG V. Directrices de diagnóstico, tratamiento y seguimiento de la PTI [Internet]. Vols. 249-1o, Sociedad Española de Pediatría y Hematología. Barcelona. 2011. 49 p. Available from: http://www.sehh.es/documentos/40/Guia PTI.pdf
- Singh G, Bansal D, Wright NAM. Immune Thrombocytopenia in Children: Consensus and Controversies. Indian J Pediatr. 2020;87(2):150–7.
- Monteagudo E, Astigarraga I, Cervera Á, Dasí MA, Sastre A, Berrueco R, Dapena JL; en representación del Grupo de Trabajo de la PTI de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP). Protocolo de estudio y tratamiento de la trombocitopenia inmune primaria: PTI-2018 [Protocol for the study and treatment of primary immune thrombocytopenia: PTI-2018]. An Pediatr (Barc). 2019 Aug;91(2):127.e1-127.e10. Spanish. doi: 10.1016/j.anpedi.2019.04.014. Epub 2019 Jun 6. PMID: 31178291.