González Acedo, Irene
Carbonero Celis, María José
Marín Cruz, Inés
DEFINICIONES
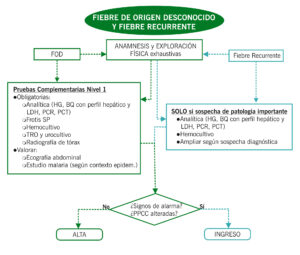
La fiebre sin foco (FSF): temperatura ≥ 38ºC sin identificar un origen tras una anamnesis y exploración física adecuadas. Las infecciones virales son la causa más frecuente, en ocasiones puede estar ocasionada por infecciones bacterianas potencialmente graves (IBPG).
La fiebre de origen desconocido (FOD): temperatura ≥ 38ºC > 8 días de duración sin causa conocida tras anamnesis, exploración física y estudios complementarios iniciales. Entidad benigna y autolimitada en la mayoría de las ocasiones pero es necesario realizar un estudio y seguimiento adecuados para descartar patologías de mayor complejidad.
La fiebre recurrente: ≥ 3 episodios febriles, de duración variable, que alternan con intervalos libres de síntomas de, al menos, dos semanas y durante un periodo ≥ 6 meses. Se entiende por fiebre periódica la fiebre recurrente en la que el intervalo entre episodios es regular.
ALGORITMOS DE MANEJO
Fiebre de origen desconocido y Fiebre recurrente
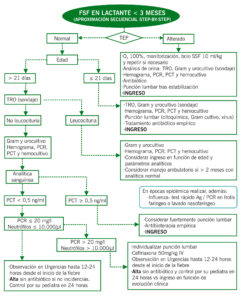
FSF en lactante < 3 meses (aproximación secuencial Step-by-Step)
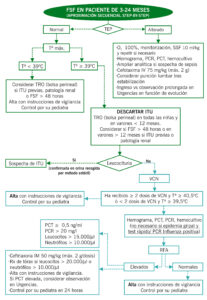
FSF en paciente de 3-24 meses (aproximación secuencial Step-by-Step)
TRATAMIENTO
LACTANTE CON FSF Y TEP ALTERADO
- < 1 mes: Ampicilina (75mg/kg/6horas) + Cefotaxima (50mg/kg/6 horas en > 7 días y cada 12 horas en ≤7 días) + Aciclovir 20 mg/kg/8 horas.
- 1-3 meses: Cefotaxima (75 mg/kg y continuar con 50 mg/kg/6 horas) + Ampicilina (75 mg/kg/6 horas).
- > 3 meses: Cefotaxima (75mg/kg y continuar con 50 mg/kg/6 horas, máx. 2g) o Ceftriaxona (75 mg/kg y continuar con 50 mg/kg/día /12-24 horas, máx. 2g), lo más precozmente posible.
LACTANTE ≤ 90 DÍAS CON FSF Y TEP NORMAL
- < 1 mes:
- Sin pleocitosis: Ampicilina (50 mg/kg/6h en > 7 días de vida o 100 mg/kg/12h en ≤7 días) + Gentamicina (4mg/kg/24h)
- Pleocitosis: Igual que en FSF y TEP alterado.
- 1-3 meses:
- Sin pleocitosis: Cefotaxima (50 mg/kg/6h) o Ceftriaxona (50 mg/kg/12h). Considerar asociar Ampicilina (50 mg/kg/6h) si alta prevalencia de bacteriemia por monocytogenes o enterococcus.
- Pleocitosis: Igual que en FSF y TEP alterado
*En cualquier paciente asociar Aciclovir (20 mg/kg/8h) si presenta convulsiones, vesículas mucocutáneas o cualquier signo sugestivo de encefalitis.
El tratamiento de la FSF > 3 meses y TEP normal sin alteración de pruebas complementarias, la FOD y la fiebre recurrente será sintomático hasta conocer la etiología.
| CRITERIOS DE DERIVACIÓN A CONSULTAS | Infectología:
– FOD sin diagnóstico tras realización de anamnesis, exploración y pruebas complementarias de primer escalón (Mantoux en el Centro de Salud). – Sospecha de patología que requiera diagnóstico y/o seguimiento clínico especializado y/o revisión de resultados de microbiología y no cumpla criterios de ingreso: tuberculosis (exposición, infección, enfermedad), picaduras por artrópodos (garrapatas), niño inmigrante (procedente de países de renta baja/media con estancia < 1 año en España) con sospecha de patología importada, etc. Reumatología: Ver capítulo 2402. Enfermedades autoinflamatorias. |
| CRITERIOS DE INGRESO | – Alteración del triángulo de evaluación pediátrica.
– Síntomas progresivos o deterioro clínico. – Alteración de pruebas complementarias. – Necesidad de vigilancia estrecha. – Necesidad de tratamiento hospitalario. – Necesidad de realización de pruebas complementarias específicas o procedimientos. |
BIBLIOGRAFÍA
- Mintegui Raso S, Gómez Cortés B. Lactante febril. Protoc diagnósticos ter pediatr. 2020;1:141–151. Available from: https://seup.org/protocolos/
- Escosa-García L, Baquero-Artigao F, Méndez-Echevarría A. Fiebre de origen desconocido. Pediatr Integr. 2014;XVIII:15–21.
- López Montesinos B. Aproximación al niño con fiebre recurrente. Protoc diagn ter pediatr. 2020;2:361–368.
- Calvo Rey C, Soler-Palacín P, Merino Muñoz R, et al. Documento de Consenso de la Sociedad de Infectología Pediatrica y la Sociedad de Reumatología Pediatrica sobre el diagnóstico diferencial y el abordaje terapéutico de la fiebre recurrente. An Pediatr (Barc). 2011;74(3): 194e1-e16.
- Alonso MT, Jiménez F, Sánchez Valderrábanos E, et al. Sepsis en pacientes pediátricos. Guía Prioam. 2017. Disponible en https://guiaprioam.com/indice/sepsis-grave-y-shock-septico-en-pacientes-pediatricos/.