González Fernández-Palacios, Marta
Trinidad Sevillano, Rubén
García García, Elisa
DEFINICIÓN
Las cardiopatías congénitas son malformaciones estructurales del corazón o de los grandes vasos que producen una alteración de su funcionamiento normal. Constituyen las malformaciones congénitas más frecuentes y su incidencia se sitúa en torno a 4-12 casos por cada 1000 recién nacidos vivos. En su etiología pueden estar implicados factores genéticos y ambientales. Sin embargo, hasta en un 90% de no llega a determinarse la causa.
| CLASIFICACIÓN DE LAS CARDIOPATÍAS CONGÉNITAS | ||
| Acianóticas | Flujo pulmonar aumentado | Flujo pulmonar no aumentado |
| – CIA
– CIV – Ductus arterioso persistente – Canal AV completo – Drenaje venoso pulmonar anómalo parcial – Ventana aortopulmonar |
Con hipoperfusión periférica (ductudependientes):
– Coartación aórtica – Síndrome del corazón izquierdo hipoplásico – Estenosis aórtica |
|
| Cianóticas | a) No ductudependientes:
– Ventrículo derecho de doble salida sin EP – Ventrículo único sin EP – Drenaje venoso pulmonar anómalo total – Truncus arterioso b) Ductudependientes: – Trasposición de grandes vasos |
Ductudependientes:
– Tetralogía de Fallot – Atresia tricuspídea. – Atresia pulmonar – Estenosis pulmonar |
Tabla 1: Clasificación de las cardiopatías congénitas
CLÍNICA Y DIAGNÓSTICO
| CLÍNICA | DIAGNÓSTICO / PRUEBAS COMPLEMENTARIAS |
| CC cianóticas ductudependientes:
– Cianosis neonatal – Polipnea sin distrés – Empeoramiento progresivo asociado a cierre del ductus – Acidosis respiratoria e hipoxemia |
– Anamnnesis y exploración física
– Pulsioximetría pre y postductal – Test de hiperoxia: administramos O2 al 100% y comprobamos si la sat O2 aumenta >10% o la PaO2 aumenta 20-30 mmHg con respecto a valores basales. – Toma de TA en los 4 miembros: descartar gradiente entre MMSS y MMII – Gasometría – Hemograma – Rx de tórax: tamaño y silueta cardiaca, campos pulmonares – EKG: FC, ritmo, eje, bloqueos. Hipertrofia, signos indirectos de sobrecarga, etc. – Ecocardiografía: diagnóstico definitivo. Problema: no disponible en todos los centros |
| CC con hipoperfusión periférica:
– Pulsos periféricos débiles – Palidez cutánea – Extremidades frías – Relleno capilar lento – Oligoanuria – Acidosis metabólica – Empeoramiento progresivo asociado a cierre del ductus en las ductudependientes. |
|
| CC con hiperaflujo pulmonar:
– Dificultad respiratoria de intensidad moderada-grave – Puede haber o no cianosis – Plétora pulmonar en Rx – Rechazo de tomas, fallo de medro – +/-Hepatomegalia – Inicio insidioso a partir los 7-8 días de vida |
Tabla 2: clínica y diagnóstico
ALGORITMO DE MANEJO
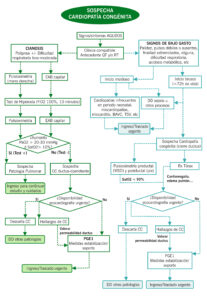
Algoritmo 1: Sospecha cardiopatía congénita de inicio agudo en período neonatal inmediato. CC=cardiopatías; DD= diagnóstico diferencial; PGE1= prostaglandinas
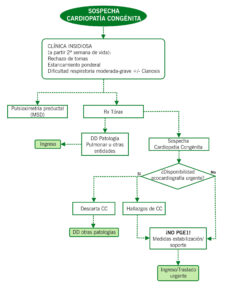
Algoritmo 2: Sospecha cardiopatía congénita de inicio subagudo en primeras semanas de vida. CC=cardiopatías; DD= diagnóstico diferencial; RVP: resistencias vasculares pulmonares; PGE1= prostaglandinas
TRATAMIENTO
- Manejo inicial del recién nacido (ver capítulo Reanimación cardiopulmonar neonatal)
- Ingreso en UCI neonatal/Cuidados intermedios según criterios
- Tratamiento de soporte: ventilación mecánica y oxigenoterapia, soporte inotrópico y diuréticos si precisa, corregir acidosis, etc.
- Prostaglandinas intravenosas (PGE)1: indicadas como tratamiento paliativo en cardiopatías ductudependientes. En ausencia de diagnóstico ecográfico, la presencia de cianosis, soplo y pulsos femorales anormales son indicativos de este grupo de cardiopatías. Se inicia perfusión continua a dosis de choque (0.1-0.2 microgramos/kg/min, disminuyéndose posteriormente a dosis de mantenimiento (0.01-0.05 microgramos/kg/min), con disminución escalonada a la dosis mínima efectiva.
- Traslado si es necesario a centro especializado tras estabilización inicial
Nota: el tratamiento con PGE1 puede estar contraindicado en patologías con hiperaflujo pulmonar. Sin embargo, estaría justificado su uso en caso de dudar con el diagnóstico etiológico y no estar en centro especializado
BIBLIOGRAFÍA
- Albert Brotons DC, Ribes Bautista C. Sospecha de cardiopatía congénita. En: Moro Serrano M, Vento Torres M, editores. De guardia en Neonatología. 3ª ed. Madrid: Panamericana. p. 483-491.
- Albert Brotons DC. Cardiología Pediátrica y cardiopatías congénitas del niño y del adolescente. Volumen 1. 1ª ed. Madrid: CTO editorial; 2015.
- Altman CA, Fulton D, Weisman L. Identifying newborns with critical congenital heart disease. UpToDate. 2020.
- Kliegman RM, Arvin AM. Nelson. Tratado de Pediatría, 21ª ed. Barcelona. Elsevier; 2020. Págs 2373-2375; 2396.
- Romera G, Zunzunegui JL. Recién nacido con sospecha de cardiopatía congénita. Protocolos Diagnóstico Terapéuticos de la AEP: Neonatología. 2008. Madrid. Págs 346-352.
- Valverde Pérez I, García Rodríguez E. Cardiopatías congénitas en período neonatal. En: Alonso Salas T, Navarro González J, editores. Manual de Urgencias Pediátricas. Sevilla: Hospitales Universitarios Virgen del Rocío; 2009. p. 365-369