Trinidad Sevillano, Rubén
Gutiérrez Carrasco, José Ignacio
Chávez Barco, Ana
MUCOSITIS
La mucositis se define como una reacción inflamatoria secundaria al tratamiento antineoplásico que puede afectar a toda la mucosa gastrointestinal, generalmente a nivel de la cavidad oral. Se caracteriza por la presencia de eritema, edema, atrofia y, con frecuencia, progresión a ulceración. Debe considerarse un factor predisponente de bacteriemia, y su aparición puede condicionar la modificación e incluso suspensión de los tratamientos, comprometiendo el control tumoral, así como afectar a la calidad de vida del paciente y aumentar la mortalidad.
El daño comienza poco después de iniciar la quimioterapia, a los 7-10 días aproximadamente, y suele resolverse a las 2-3 semanas, coincidiendo con la recuperación de la aplasia medular. En el caso de radioterapia de cabeza y cuello, puede tardar incluso 6-8 semanas hasta la normalización.
| ETIOLOGÍA | Los quimioterápicos más habituales: Bleomicina, Citarabina, Doxorribicina, Etopósido, 5-Fluoruracilo, Metotrexate | |
| FACTORES AGRAVANTES | Neutropenia
Patología periodontal Higiene oral deficiente Xerostomía |
Estado nutricional pobre
Infecciones Radioterapia de cabeza y cuello |
| CLÍNICA | Sequedad de boca
Quemazón Dolor Sensación de hormigueo |
Dificultad en la deglución o el habla
Náuseas/vómitos Diarrea Sobreinfección |
| DIAGNÓSTICO | Anamnesis. Valorar dolor, respuesta a analgesia e ingesta oral.
Exploración física – Clasificación de gravedad (tabla 1). Inspección completa de cavidad oral, abdomen y región perianal. Cultivo + Gram de lesiones, si sospecha de sobreinfección. |
|
| TRATAMIENTO DOMICILIARIO | – Higiene bucal correcta con cepillo dental suave. Enjuagues con solución salina, carbonatada o clorhexidina.
– Adecuada hidratación de labios y mucosa oral. – Dieta blanda e incrementar el aporte de líquidos fríos y nutrientes. – Evitar alimentos salados, ácidos, picantes, muy calientes y duros. – Abstenerse de irritantes como el alcohol o el tabaco. – Crioterapia: masticar pequeños trozos de hielo durante 5 minutos. – Anestésico local: Lidocaína en gel o solución al 1-5% cada 4-6 horas. – Ácido hialurónico en gel oral/spray +/- Vitamina E tópica. – Analgesia oral con paracetamol, ibuprofeno o metamizol. – Si sobreinfección fúngica leve (sin fiebre ni neutropenia): Nistatina/Miconazol tópico. |
|
| CRITERIOS DE INGRESO | Mucositis grado III-IV | Imposibilidad para la ingesta oral
Deshidratación Dolor moderado-severo |
| Fiebre neutropénica | ||
| Sospecha de sobreinfección bacteriana, herpética o fúngica que no responde a tratamiento tópico. | ||
| ESCALA | DESCRIPCIÓN |
| Grado 0 | Sin evidencia de mucositis |
| Grado 1 – leve | Eritema. Mínimas molestias |
| Grado 2 – moderada | Eritema y úlceras. Puede tragar sólidos |
| Grado 3 – grave | Eritema, edema y úlceras. Solo puede tragar líquidos |
| Grado 4 – severa | No ingesta. Soporte enteral o parenteral |
Tabla 1 – Clasificación de la mucositis oral según la OMS
ENFERMEDAD VENO-OCLUSIVA HEPÁTICA
La enfermedad veno-oclusiva hepática (EVOH)/Síndrome de obstrucción sinusoidal (SOS) es una complicación infrecuente que se produce en pacientes que reciben quimioterapia a altas dosis o trasplante de médula ósea. Se produce un daño endotelial hepático, con isquemia y necrosis, hipertensión portal, síndrome hepatorrenal y un fallo multiorgánico, con una mortalidad elevada de hasta el 30% de los casos.
Probablemente esté infradiagnosticada en pacientes pediátricos tras quimioterapia convencional. Es preciso una alta sospecha clínica para diagnosticar esta complicación a tiempo.
| ETIOLOGÍA | Principalmente D-actinomicina y Vincristina.
Otros: Azatioprina, 6-mercaptopurina, tioguanina, dacarbacina, citarabina, busulfán, ciclofosfamida o mitomicina. |
|
| ENFERMEDADES | Leucemia linfoblástica
Tumor de Wilms Rabdomiosarcoma |
Neuroblastoma
Sarcomas |
| CLINICA | Hepatomegalia dolorosa
Ictericia Vómitos Ganancia de peso Plaquetopenia Ascitis y acumulación de líquidos |
Derrame pleural
Encefalopatía hepática Oligoanuria/fallo renal Insuficiencia cardíaca Fallo multiorgánico |
| DIAGNÓSTICO | La confirmación del diagnóstico de EVOH/SOS requiere una BIOPSIA para estudio anatomopatológico del hígado, pero no siempre resulta posible debido al deterioro clínico.
CRITERIOS DIAGNÓSTICOS DE EBMT (Tabla 2) |
|
| PRUEBAS DE LABORATORIO | PRUEBAS DE IMAGEN | |
| – Hipertransaminasemia (60-70%).
– Hiperbilirrubinemia. – Descenso de la natriuresis (< 10 mmol/l): signo precoz, siendo su normalización el primer signo de recuperación clínica. – Alteración de la función renal. – Aumento en la necesidad de transfusión de plaquetas. |
– Ecografía abdominal: hepatomegalia, esplenomegalia, ascitis, engrosamiento de la pared de la vesícula biliar, reducción del diámetro de la vena hepática, aumento del diámetro de la vena portal y visualización de la vena paraumbilical.
– Ecografía doppler: inversión del flujo en la vena porta (a veces tardío). |
|
| FACTORES DE RIESGO | Tipo de trasplante (alogénico).
Acondicionamiento (busulfán). Alteración de la función hepática pretrasplante. Uso de fármacos hepatotóxicos (aciclovir, anfotericina B y vancomicina).
CRITERIOS DE GRAVEDAD DE EBMT (Tabla 3) |
|
| TRATAMIENTO | – BALANCE HIDROELECTROLÍTICO negativo (manteniendo buena perfusión hepática y renal): restricción de líquidos a 60 ml/kg/día, y restricción estricta de sodio.
– Espironolactona (5 mg/kg/día). Furosemida puede exacerbar una situación de insuficiencia renal. – TRANSFUSIONES DE PLAQUETAS si cifras inferiores a 20.000/mm3. – ANALGESIA CON OPIÁCEOS. – VITAMINA K si alteración de la coagulación. – ÁCIDO URSODEOXICÓLICO en EVOH leves y moderadas. Dosis: 8-10 mg/kg/día, cada 12 horas, vía oral. – DEFIBROTIDE: tratamiento y profilaxis de EVOH severa. Propiedades fibrinolíticas, antitrombóticas y antiisquémicas, y escasos efectos secundarios. – Dosis: 10-25 mg/kg/día (i.v. cada 6 horas), se aumenta 10 mg/kg/día hasta observar respuesta terapéutica (dosis máxima: 60 mg/kg/día), al menos durante 14 días. – PARACENTESIS del líquido ascítico si distrés respiratorio severo o dolor no controlado por compresión. – OTROS: nutrición parenteral, ventilación mecánica, hemodiálisis, shunt porto-cava quirúrgico, TIPS (tranvenous intrahepatic porto-sistemic shunt), trasplante hepático. |
|
CRITERIOS DIAGNÓSTICOS
| CRITERIOS DIAGNÓSTICOS DE EBMT PARA EVOH/SOS EN NIÑOS |
| No hay limitación por el tiempo de aparición de EVOH/SOS.
La presencia de dos o más de los siguientes (excluyendo otras causas identificables de enfermedad hepática): – Consumo inexplicable de plaquetas y trombocitopenia refractaria a la transfusión. – Aumento de peso inexplicable en tres días consecutivos a pesar del uso de diuréticos, o un aumento de peso mayor del 5% por encima del valor basal. – Hepatomegalia (mejor si se confirma con US/TC/RM) por encima del valor basal. – Ascitis (mejor si se confirma con US/TC/RM) por encima del valor basal. – Bilirrubina ascendente en 3 días consecutivos o bilirrubina ≥2 mg/dL en 72 horas. |
Tabla 2: CRITERIOS DIAGNÓSTICOS DE EBMT PARA EVOH/SOS EN NIÑOS
EBMT: Sociedad europea para el trasplante de sangre y médula.
| CRITERIOS DE EBMT DE GRAVEDAD PARA EVOH/SOS EN NIÑOS | ||||
| LEVE | MODERADO | SEVERO | MUY SEVERO | |
| ALT, AST,
Glutamato deshidrogenasa |
≤ 2 × normal | > 2 y ≤ 5 × normal | > 5 × normal | > 5 × normal |
| Trombocitopenia refractaria | < 3 días | 3–7 días | > 7 días | > 7 días |
| Bilirrubina (mg/dl) | < 34 | < 34 | ≥ 34 | Duplicación en 48 horas |
| Ascitis | Mínima | Moderada | Necesidad de paracentesis | Necesidad de paracentesis |
| Coagulación | Normal | Normal | Coagulación alterada | Necesidad de reemplazo de factores de coagulación |
| Función renal FGR (mL/min) | 89 – 60 | 59 – 30 | 29 – 15 | < 15 (fallo renal) |
| Función pulmonar (requerimiento de oxígeno) | < 2 L/minuto | > 2 L/minuto | Ventilación pulmonar invasiva (incluyendo CPAP) | Ventilación pulmonar invasiva (incluyendo CPAP) |
| SNC | Normal | Normal | Normal | Deterioro cognitivo de reciente inicio |
| Si el paciente cumple con los criterios en diferentes categorías, debe clasificarse en la categoría más grave.
La cinética de la evolución de los síntomas acumulados dentro de las 48 horas predice una enfermedad grave. |
||||
Tabla 3: CRITERIOS DE EBMT DE GRAVEDAD PARA EVOH/SOS EN NIÑOS
HEMORRAGIAS DIGESTIVAS
Ver capítulo “1108. Hemorragia digestiva alta y baja”.
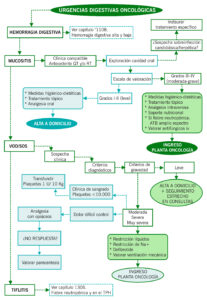
ALGORITMO DE MANEJO DE LAS URGENCIAS DIGESTIVAS
BIBLIOGRAFÍA
- Bennett M. Pain management for chemotherapy-induced oral mucositis. Nurs Child Young People. 2016;28(10):25–9.
- Corbacioglu S. et al. Diagnosis and severity criteria for sinusoidal obstruction syndrome/veno-occlusive disease in pediatric patients: a new classification from the European society for blood and marrow transplantation. Bone Marrow Transplant. 2018 Feb;53(2):138-145.
- Colecchia A. et al. Liver stiffness measurement allows early diagnosis of Veno-Occlusive Disease/Sinusoidal Obstruction Syndrome in adult patients who undergo Hematopoietic Stem Cell Transplantation: Results from a monocentric prospective study. Biol Blood Marrow Transplant. 2019 May; 25(5):995-1003.
- Herrero Fernández M, Molina Villaverde R, Álvarez-Mon Soto M. Protocolo de manejo de la mucositis en el paciente oncológico. Medicine. 2017;12(32):1929–33.
- Hurrell L, Burgoyne L, Logan R, Revesz T, Gue S. The management of pediatric oncology inpatients with oral mucositis. J Pediatr Hematol Oncol. 2019;41(8):e510–6.
- Mazhari F, Shirazi AS, Shabzendehdar M. Management of oral mucositis in pediatric patients receiving cancer therapy: A systematic review and meta-analysis. Pediatr Blood Cancer. 2019;66(3):e27403