Franco Ruedas, Carolina
González-Jáuregui López, Bosco
Parra Oviedo, Eva María
Las principales urgencias neurooftalmológicas pediátricas son aquellas en las que es necesario diagnosticar de la forma más precoz posible por requerir un manejo urgente, ya sea para iniciar su tratamiento o descartar enfermedades potencialmente graves.
NEURITIS ÓPTICA
La neuritis óptica puede ocurrir como consecuencia de una infección, vacunación, formando parte de otro proceso patológico como una enfermedad desmielinizante, una enfermedad autoinmune, etc. A diferencia de los adultos, en los pacientes pediátricos es frecuente que se manifieste de manera bilateral.
Diagnóstico:
- Pérdida de visión aguda o subaguda
- Defecto pupilar aferente relativo (DPAR)
- Dolor orbitario con los movimientos oculares
- Edema de la cabeza del nervio óptico en fondo de ojo (papilitis)
- Alteración de la percepción de los colores (discromatopsia), escotomas centrales o centrocecales.
Manejo:
- Descartar otras causas de edema de papila (tabla 1).
- Administración de metilprednisolona intravenosa (30 mg/kg/día; máximo 1g/día) durante 3-5 días consecutivos, seguido de 1 mg/kg/día de corticoides orales durante un mes o un mes y medio.
HIPERTENSIÓN INTRACRANEAL IDIOPATICA
La hipertensión intracraneal idiopática benigna o Pseudotumor Cerebri en la infancia parece tener la misma incidencia en ambos sexos y en presencia o no de obesidad.
Diagnóstico:
- Signos y/o síntomas de hipertensión intracraneal: cefalea, parálisis de pares craneales, náuseas/vómitos.
- Episodios transitorios de pérdida de visión.
- Criterios más aceptados para su diagnóstico: 1) síntomas compatibles y/o papiledema; 2) presión de apertura de LCR elevada (>28 cm H₂O para pacientes pediátricos); 3) Composición normal del LCR; 4) Ausencia de causa estructural en técnicas de imagen; 5) Ausencia de otra causa de hipertensión intracraneal.
Tratamiento:
- Medicación para disminuir la PIC. El fármaco más usado es la acetazolamida oral (dosis de inicio: 15-25 mg/kg/día, aumentando hasta 100 mg/kg/día). Alternativas: furosemida, topiramato y espironolactona.
- Bajar de peso, en caso de obesidad.
- Cirugía: reservada para cuando no es posible controlar la PIC con tratamiento médico máximo o cuando la pérdida de agudeza visual es grave desde el inicio.
DIAGNÓSTICO DIFERENCIAL DE EDEMA DE PAPILA
| Tabla 1. DIAGNÓSTICO DIFERENCIAL DE EDEMA DE PAPILA | |
| PAPILEDEMA
(consecuencia de aumento de presión intracraneal) |
– Trombosis senos venosos.
– Masa intracraneal. – Hipertensión intracraneal idiopática. – Craneosinostosis. – Hidrocefalia. – Meningitis, MAV… |
| PSEUDOPAPILEDEMA | – Drusas papilares.
– Fibras de mielina. – Hipermetropía. – Papilas inclinadas. |
| NEURITIS ÓPTICA | – Idiopática.
– Infecciosa / vacunación. – Desmielinizante. – Infiltrativa (sarcoidosis, leucemia, metástasis, tuberculosis…) |
| HIPERTENSIÓN MALIGNA | |
| ENFERMEDAD OCULAR | – Uveítis.
– Oclusión venosa retiniana. – Escleritis posterior. – Hipotonía. – Tumores orbitarios. |
| OTRAS NEUROPATÍAS | – Neuropatía óptica isquémica anterior.
– Neuropatías mitocondriales. |
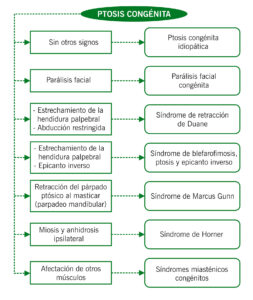
PTOSIS CONGÉNITA
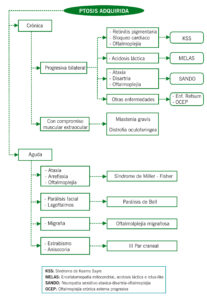
PTOSIS ADQUIRIDA
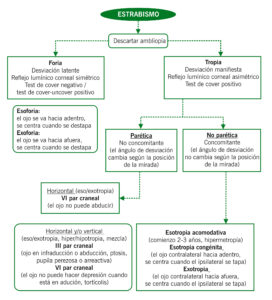
DIAGNÓSTICO DIFERENCIAL DE ESTRABISMO EN NIÑOS
El estrabismo y la tortícolis son unas de las quejas más comunes en oftalmología pediátrica. La tortícolis se define como una posición anormal de la cabeza, y aunque puede deberse a muchas condiciones no oftalmológicas y no siempre se asocia a estrabismo, es un signo común de presentación del mismo.
Las preguntas clave en la anamnesis de pacientes con estrabismo y/o tortícolis incluyen:
- ¿Cuándo empezó la desviación del ojo o de la cabeza? (muy útil ver fotografías previas del paciente para comparar).
- ¿Ha coincidido el comienzo con un traumatismo o enfermedad?
- ¿Es la desviación constante o intermitente?
- ¿Se presenta en la visión cercana, lejana o ambas?
- ¿Está solo presente cuando el niño está cansado o inatento?
- ¿Se asocia con diplopia o fatiga visual?
- ¿En qué posiciones de la mirada está presente la desviación?
- ¿Historia previa de enfermedad o cirugía ocular?
También es muy importante registrar en la anamnesis si el paciente tiene historia de terapia con parches para la ambliopía (ojo vago), corrección óptica con gafas o cirugía previa de estrabismo.
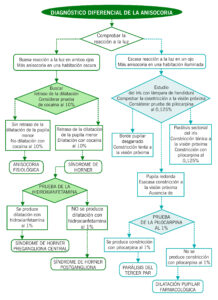
DIAGNÓSTICO DIFERENCIAL DE LA ANISOCORIA
Siempre que haya una anisocoria se deben evaluar la posición de los párpados y la motilidad extraocular.
En la anamnesis es muy importante determinar cuándo se objetivó por primera vez, síntomas y signos asociados, trauma ocular, colirios o pomadas oculares en casa, fotografías antiguas.
En la exploración ocular: intentar determinar qué pupila es la anormal comparando los tamaños pupilares en la luz y en la oscuridad. Una anisocoria mayor en la luz indica que la pupila patológica en la de mayor tamaño; una anisocoria mayor en la oscuridad indica que la pupila patológica en la de menor tamaño. Estudiar la reacción pupilar a la luz, evaluar la presencia de defecto pupilar aferente relativo (DPAR). Buscar ptosis, evaluar la motilidad ocular y explorar borde pupilar.
ALGORITMO DEL DIAGNÓSTICO DIFERENCIAL DE LA ANISOCORIA.
BIBLIOGRAFÍA
- Albakr A, Hamad MH, Alwadei AH, Bashiri FA, Hassan HH, Idris H, et al. Idiopathic intracranial hypertension in children: Diagnostic and management approach. Sudan J Paediatr [Internet]. 2016;16(2):67–76.
- Lehman SS, Lavrich JB. Pediatric optic neuritis. Curr Opin Ophthalmol. 2018;29(5):419–22.
- Pavone P, Cho SY, Falsaperla R, Ruggieri M, Jin D. Ptosis in childhood: A clinical sign of several disorders.
- The Wills eye manual: office and emergency room diagnosis and treatment of eye disease, 5th. ed. de Justis P. Ehlers y Chirag P. Shah.